
Бесплатный фрагмент - Знать и не бояться
Книга для родителей о первой помощи, болезнях и здравом смысле
Введение
Здравствуй, уважаемый читатель.
Вы держите в руках не просто переиздание книги, а результат глубокой ревизии и переосмысления накопленного опыта. За время, прошедшее с выхода первого тиража, изменилось многое: мир столкнулся с новыми вызовами, нормативная база претерпела значительные обновления, а мы, инструкторы, стали еще внимательнее относиться к деталям, из которых порой складывается спасенная жизнь.
В этой книге вы найдете актуализированные алгоритмы действий при большинстве неотложных состояний, а так о профилактике бытового травматизма. Я переработала каждую главу. Не скажу, что концепция первой помощи перевернулась с ног на голову — кардинальных, революционных перемен случилось немного. Однако именно в нюансах, как известно, и кроется дьявол. Исключение лишнего движения, уточнение временного интервала, акцент на психологической поддержке — вот те малые поправки, которые в критической ситуации позволяют действовать не просто решительно, а максимально эффективно и безопасно.
Ранее была описана терминология «Доврачебная помощь», но это считается ошибочным термином. На законодательном уровне главное отличие в том, что первая помощь не является медицинской, а доврачебная помощь — это вид медицинской помощи. Соответственно, к тем, кто их оказывает, предъявляются разные требования.
Первая помощь.
Оказывается до прибытия медиков. Ее может оказать любой человек (очевидец, спасатель, сотрудник МЧС). Проводится по порядку, утвержденному Приказом Минздрава (например, Приказ №220н). Выполняются только простейшие мероприятия: остановка кровотечения, сердечно-легочная реанимация и т. д. Использовать медикаменты запрещено!
Доврачебная помощь.
Это первичная медицинская помощь. Оказывать ее могут только медицинские работники со средним образованием (фельдшеры, медсестры). Проводится в рамках медицинской деятельности. Медики имеют право применять табельные средства и препараты в рамках своей компетенции.
Нормативно-Правовая база
Как инструктор, я часто сталкиваюсь с двумя крайностями в восприятии права: либо «я не буду ничего делать, чтобы не сесть в тюрьму», либо «я всё умею, мне закон не писан». И то, и другое — опасные заблуждения. Законодательство в сфере первой помощи в 2024–2025 годах претерпело самые масштабные изменения за последнее десятилетие, и наша задача — изучить их, чтобы действовать уверенно и грамотно.
С 1 сентября 2024 года в России действует новый порядок оказания первой помощи (Приказ Минздрава №220н), который кардинально обновил правила, действовавшие с 2012 года. Изменения коснулись как расширения списка опасных состояний, так и внедрения современных алгоритмов помощи.
Ключевые изменения в правилах
1. Приоритет помощи и сортировка. При нескольких пострадавших сначала помогают детям, затем — взрослым, оценивая тяжесть состояния.
— Правило «Согласия». Перед началом помощи нужно громко объявить — Я готов оказать помощь, можно ли мне это сделать?. Если отказа нет, можно действовать.
— Разрешение на дефибрилляцию. Обычные люди получили право использовать автоматические наружные дефибрилляторы (АНД) при остановке сердца.
Новые состояния для оказания помощи
Список расширен с 7 до 9 пунктов. Теперь помощь официально требуется в следующих случаях:
— Отсутствие сознания (обморок).
— Остановка дыхания/кровообращения.
— Наружные кровотечения.
— Инородное тело в дыхательных путях.
— Травмы, ожоги, поражение током.
— Отравления.
— Укусы или ужаливания ядовитых животных (например, змей).
— Судорожный приступ с потерей сознания.
— Острые психологические реакции на стресс (паника, ступор, истерика).
Что изменилось в аптечке?
Обновился состав аптечек (Приказы №262н, 260н). В новую комплектацию добавили:
— Спасательное одеяло (для сохранения тепла).
— Маркер (черный или синий) и блокнот (чтобы записать время наложения жгута).
— Дополнительное устройство для ИВЛ «Рот-Устройство-Рот».
— Старые аптечки разрешено использовать до истечения их срока годности.
Что важно знать о новых алгоритмах?
— Остановка кровотечения. Новый приказ четко устанавливает приоритет: сначала прямое давление на рану, потом давящая повязка, и только если не помогает — жгут.
— Судороги. Нельзя разжимать челюсть во время приступа, чтобы не травмировать человека. Нужно лишь придержать голову, чтобы он не ударился.
— Психологическая помощь. При панике или ступоре рекомендуется говорить спокойно, установить контакт (например, взять за руку) и попытаться переключить внимание.
Кто же обязан обучаться?
Трудовой кодекс РФ (ст. 214, 215, 219) и Постановление Правительства №2464 обязывают всех работников проходить обучение по оказанию первой помощи. Это не прихоть HR-отдела, а прямое требование закона. Работодатель обязан организовать обучение, а работник обязан его пройти. В случае несчастного случая отсутствие подготовки у очевидцев может стать отягчающим обстоятельством для компании.
Автомобильная аптечка: миф о штрафе
В ГИБДД официально заявили, что сотрудник ДПС не проверяет наличие аптечки при надзоре за движением, и штраф за ее отсутствие не предусмотрен (в отличие от огнетушителя или знака аварийной остановки). Но мы, инструкторы, призываем: аптечка в машине должна быть. Не для галочки, а для жизни. Ее отсутствие — это упущенное время и чужая кровь, которую нечем остановить до приезда скорой. Состав автомобильной аптечки также обновлен и включает все те же перевязочные средства, маску для СЛР и одеяло.
Друзья, закон меняется не для того, чтобы усложнить нам жизнь отчетами и списками покупок. Он меняется, чтобы дать нам четкий, понятный и безопасный алгоритм спасения. Не бойтесь оказывать первую помощь. Статья 2.7 КоАП РФ («Крайняя необходимость») и статья 39 УК РФ по-прежнему защищают вас, если вы действовали для спасения жизни и не превысили свою компетенцию (не пытались делать трахеотомию ножницами из аптечки). Изучайте матчасть, обновляйте аптечки и помните: ваша уверенность в правовой базе — это залог быстрых и правильных действий в критической ситуации.
Первая помощь
Алгоритмы элементарной сердечно — легочной реанимации
Основная и самая частая причина остановки сердца у детей — асфиксия, то есть удушье. Например, инородные тело в дыхательных путях.
К реанимационным действиям нужно приступить при наступлении клинической смерти.
Симптомы клинической смерти, основные:
— отсутствует сознание (позвать пострадавшего, не трясти).
— отсутствие дыхания.
— отсутствие пульса на крупный артериях (сонная у взрослых, плечевая у детей). Если навыка определения пульса нет — это не является обязательной манипуляцией и обязательным критерием.
Необратимые процессы в головном мозге начинаются спустя 4—5 минут после остановки дыхания и сердечной деятельности.
Общий алгоритм
Вот 11 шагов, утвержденных Минздравом РФ. Временные параметры для каждого шага указаны ориентировочные
1. Оценка обстановки и обеспечение безопасности
Что делать?
Осмотритесь вокруг. Наденьте перчатки. Почему важно?
Ваша собственная безопасность приоритет №1. Без нее вы не сможете помочь.
2. Определение сознания
Время 5 секунд.
Аккуратно потрясите пострадавшего за плечо, громко спросите: «Что с Вами? Нужна помощь?». Если реагирует — переходим к п. 7. Если нет — к п. 3.
3. Восстановление проходимости дыхательных путей и проверка дыхания
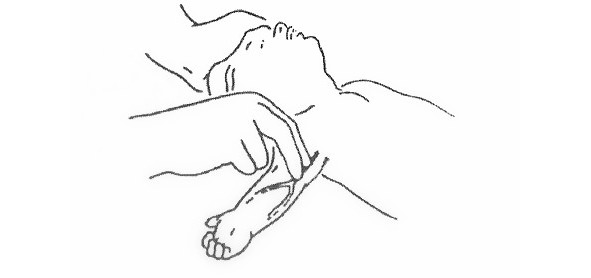
Время 2 секунды на запрокидывание головы, 10 секунд на проверку дыхания.
Запрокиньте голову, поднимите подбородок. Наклонитесь щекой ко рту пострадавшего (слушать/чувствовать/видеть дыхание), глазами смотрите на движение грудной клетки.
— Пульс проверяется только при наличии подготовки, ориентир это дыхание!
Результат. Есть дыхание, переходим к п. 6. Нет дыхания — к п. 4.
4. Вызов скорой помощи (112)
Сделайте это сразу, как поняли, что человек без сознания.
Что делать?
Привлеките помощника для звонка или используйте громкую связь. Назовите адрес, количество пострадавших, пол и примерный возраст, что случилось (не дышит, кровотечение).
5. Сердечно-легочная реанимация (СЛР)
Проводится до появления признаков жизни, приезда врачей или до полной потери сил.
Алгоритм.
30 надавливаний на центр груди (глубина 5—6 см, темп 100—120 в минуту) чередовать с 2 вдохами «Рот ко рту» с использованием устройства из аптечки. При отсутствии устройства вдувания можно НЕ производить.
6. Восстановительное положение (устойчивое боковое)
Если появилось дыхание, но человек без сознания — переверните его на бок. Согните дальнюю от себя ногу в колене, ближнюю к себе руку по 90 градусов. Одной рукой держите за дальнее плечо, другой — за согнутое колено. Аккуратно потяните на себя. Верхнюю руку положите под щеку пострадавшего.
7. Обзорный осмотр и остановка кровотечения
Быстро осмотрите голову, шею, грудь, конечности. Если видите кровь — остановите ее сначала рукой/салфеткой (прямое давление), затем наложите давящую повязку. Жгут только при очень сильном артериальном кровотечении.
8. Подробный осмотр и специальные мероприятия
Проверьте все тело на травмы, ожоги, признаки отравления. Наложите повязки, шины (иммобилизация), прикройте ожоги влажной чистой тканью.
9. При травме уложите удобно (например, при боли в сердце — полусидя, при травме живота — лежа на спине с валиком под коленями).
10. Контроль состояния и психологическая поддержка
Постоянно проверяйте, дышит ли пострадавший и в сознании ли он. Разговаривайте с ним спокойно, объясняйте действия, держите за руку (особенно при острой стрессовой реакции — панике, истерике, ступоре).
11. Передача пострадавшему бригаде скорой помощи
Кратко сообщите врачам что случилось, что вы сделали, менялось ли состояние (был пульс или нет, накладывали ли жгут с указанием времени).
3 главных нововведения 2024 года
1. Расширение состояний
Теперь помощь нужно оказывать при укусах животных, судорожных приступах и острых стрессовых реакциях (паника/ступор).
2. Нет пульса
Обычных людей больше не учат искать пульс на сонной артерии для диагностики клинической смерти. Ориентир — это отсутствие нормального дыхания.
3. Правило «Согласие действием». Если человек без сознания или в тяжелом состоянии, помощь оказывается автоматически.
Этот алгоритм является типовым. В реальной ситуации вы можете пропустить шаг 8 (подробный осмотр), если нужно срочно реанимировать, или начать с шага 4 (вызов), если есть помощник
Почему вы звоните не туда и теряете драгоценные минуты
Большинство людей при экстренной ситуации совершают одну и ту же ошибку — пытаются дозвониться в скорую по старому номеру «03» или «103» с мобильного. В то время как человек рядом не дышит.
Единый номер экстренных служб — 112
С мобильного телефона (любого оператора, даже без сим-карты и с нулевым балансом) работает только один номер — 112.
Вы звоните 112, и диспетчер сам перенаправляет вас на нужную службу — скорую, пожарную охрану, полицию, газовую службу или МЧС.
Что нужно знать о 112
— Работает на всей территории России.
— Дозвон возможен даже при отсутствии сим-карты или денег на счёте.
— Есть автоответчик на нескольких языках.
— Диспетчер видит ваши геоданные (если вы не можете объяснить, где находитесь).
Как правильно говорить с диспетчером 112
Когда вас соединили со скорой, не кричите «скорая, приезжайте». Диспетчеру нужна чёткая информация по порядку:
1. Адрес (точный, с подъездом и/или ориентиром).
2. Количество пострадавших — это критически важно. Если пострадавших трое или больше, это считается массовым происшествием, и диспетчер отправляет несколько бригад или бригаду медицины катастроф. Если вы не скажете про всех, приедет одна машина, и врачей не хватит.
3. Что случилось (ДТП, пожар, падение, человек не дышит).
4. Пол и примерный возраст пострадавших (мужчина лет 50, девочка лет 7).
5. Есть ли сознание и дыхание у каждого (самое важное для приоритета).
Пример правильного сообщения:
«ДТП на перекрёстке Ленина и Советской. Трое пострадавших. Мужчина без сознания, не дышит. Женщина с кровотечением из ноги. Ребёнок в сознании, плачет»
И самое главное правило — не кладите трубку первыми. Ждите слов «вызов принят!»
Чего делать нельзя?
— Не говорите «там много людей», диспетчеру нужно точное число.
— Не завышайте цифры — это снизит приоритет вызова, когда информация не подтвердится.
— Не скрывайте, что среди пострадавших есть дети — на них выезжают специальные педиатрические бригады.
Запомните
112 — единственный номер, который работает всегда. Сохраните его в телефоне прямо сейчас. Научите детей звонить 112.
При звонке назовите адрес, количество пострадавших, что случилось, возраст и состояние каждого. И не вешайте трубку до команды диспетчера.
Одна минута промедления с вызовом может стоить человеку жизни.
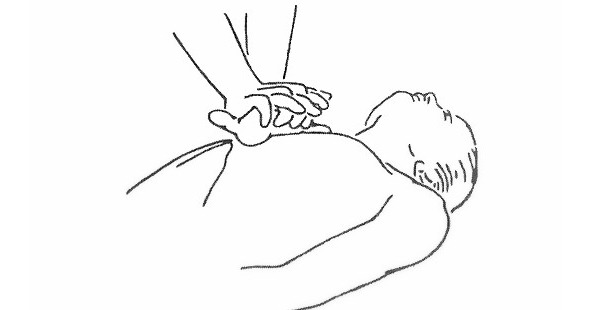
Взрослые и дети от 8 лет
Взрослые и дети старше 8 лет (или с явными признаками полового созревания)
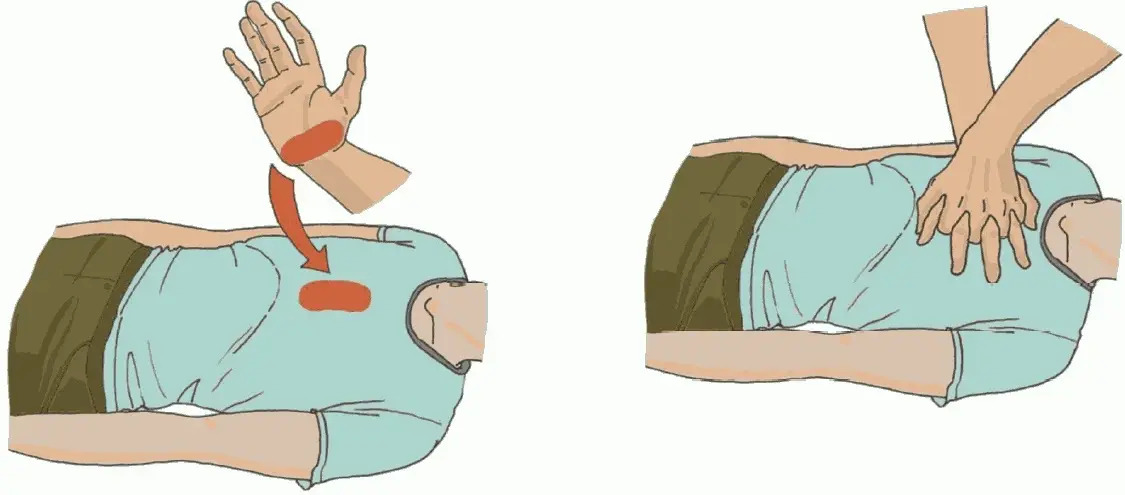
Компрессии грудной клетки. Положение рук.
Две руки в замке, основание ладони строго на центр грудной клетки (нижняя половина грудины).
Точка нажатия.
Определяется визуально по центру грудной клетки или по межсосковой линии. Устаревшая рекомендация «на 2 см ниже сосковой линии» может привести к смещению рук на мечевидный отросток и его перелому.
Глубина.
Не менее 5 см и не более 6 см (идеально — 5 см для большинства взрослых).
Частота: 100–120 компрессий в минуту.
Искусственное дыхание.
Метод: «Рот ко рту» (с зажатием носа) или «Рот к носу».
Частота вдуваний.
Конкретная цифра «18–20 в минуту» в современных протоколах не используется, так как ритм задается компрессиями.
Важно: 2 вдоха должны занимать не более 10 секунд в перерыве между циклами компрессий. Объем вдоха — до начала видимого подъема грудной клетки.
Соотношение — 30 компрессий: 2 вдоха (независимо от количества спасателей до момента использования автоматического дефибриллятора или прибытия медиков).
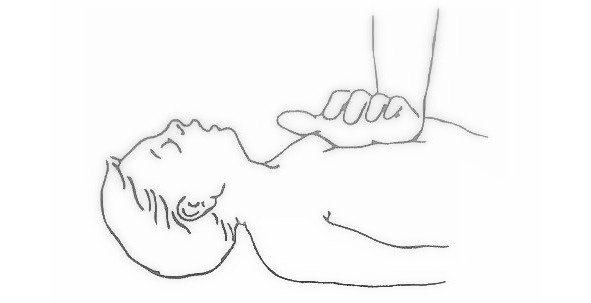
Дети от 1 года до 8 лет
Компрессии грудной клетки. Положение рук.
Основание одной ладони (для маленьких детей) или две руки в замке (для детей старшего возраста и крупного телосложения) — выбор зависит от телосложения ребёнка и физических возможностей спасателя.
Точка нажатия.
Строго по центру грудной клетки (нижняя половина грудины). Ориентир «на 2 см ниже сосковой линии» не используется — он анатомически неточен и может привести к смещению рук на мечевидный отросток, что грозит переломом и травмой внутренних органов.
Глубина.
Около 5 см или примерно 1/3 передне-заднего размера грудной клетки. Для детей младшего возраста (1–3 года) глубина может быть несколько меньше — 4–5 см, для детей старше 5 лет — ближе к 5 см.
Частота — 100–120 компрессий в минуту (ориентир — ритм песни «Stayin» Alive»).
Искусственное дыхание. Метод: «Рот ко рту» с одновременным зажатием носа пальцами одной руки. Для маленьких детей допустим метод «рот в рот и нос» одновременно (герметично обхватить губами и рот, и нос ребёнка).
Частота вдуваний.
2 вдоха выполняются за 5–6 секунд в паузе между циклами. Каждый вдох — плавный, продолжительностью около 1 секунды, объёмом ровно до начала видимого подъёма грудной клетки. Соотношение: Один спасатель: 30 компрессий: 2 вдоха.
Два спасателя: 15 компрессий: 2 вдоха.
Особые указания.
У детей остановка сердца чаще всего наступает вследствие дыхательной недостаточности (утопление, удушье, тяжёлая инфекция, инородное тело), а не первичной сердечной патологии. Поэтому нельзя пренебрегать искусственным дыханием — компрессии без вентиляции у детей менее эффективны, чем у взрослых.
Если спасатель не обучен искусственному дыханию или опасается инфекции, допустимо проводить только непрерывные компрессии с частотой 100–120 в минуту до прибытия медиков. Это значительно лучше, чем полное бездействие.
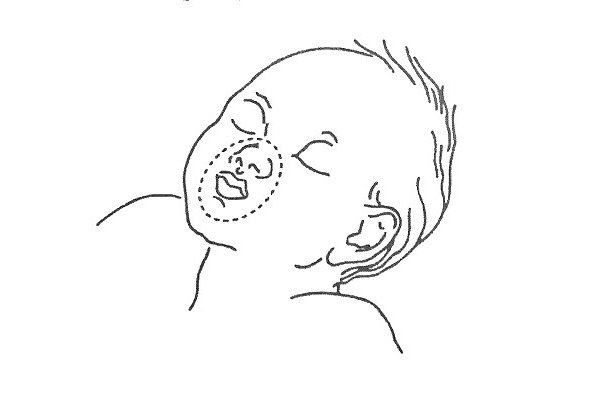
Дети до 1 года
Сердечно-легочная реанимация у младенцев имеет свои особенности и требует от спасателя особой аккуратности.
Компрессии грудной клетки.
Положение рук — используются два пальца одной руки (указательный и средний), если спасатель один. Если спасателей двое, допустима техника обхвата грудной клетки двумя руками с надавливанием большими пальцами.
Точка нажатия.
Строго по центру грудной клетки, на толщину одного пальца ниже межсосковой линии. Это предотвращает опасное нажатие на мечевидный отросток.
— Глубина — около 4 см или примерно 1/3 передне-заднего размера грудной клетки ребенка.
— Частота — 100–120 компрессий в минуту.
Искусственное дыхание. Метод: «Рот в рот и нос» (герметично обхватить губами и рот, и нос ребенка).
Частота вдуваний.
2 вдоха выполняются после каждого цикла компрессий. Каждый вдох должен быть плавным, продолжительностью около 1 секунды, объемом ровно до начала видимого подъема грудной клетки. Важно не превышать объем вдоха, чтобы не травмировать легкие ребенка.
Начало реанимации.
При отсутствии дыхания начинайте реанимацию с 5 первоначальных искусственных вдохов, после чего переходите к компрессиям.
Соотношение.
Один спасатель: 30 компрессий грудной клетки: 2 вдоха.
Два спасателя: 15 компрессий грудной клетки: 2 вдоха.
Почему это важно?
У детей до года остановка кровообращения в подавляющем большинстве случаев происходит не из-за проблем с сердцем, а из-за остановки дыхания (например, при аспирации инородного тела, утоплении или тяжелой инфекции). Поэтому искусственное дыхание является критически важным компонентом реанимации.
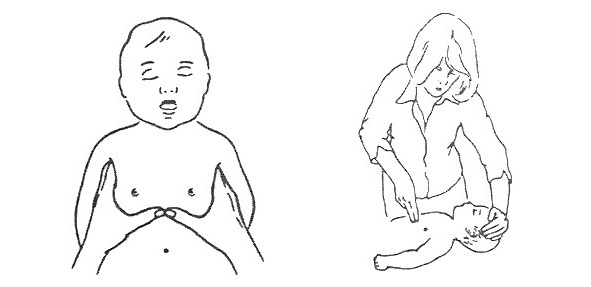
Важные моменты
— Необходимо видеть движение грудной клетки при вдувании.
— Приоритет при реанимационных мероприятиях отдаётся компрессии грудной клетки, именно с нее начинается реанимация и продолжается до приезда скорой помощи или до появления признаков эффективности реанимации.
— Не должны надуваться только щёки.
— Следить за ответной реакцией в виде кашля.
— Руки должны быть прямыми.
— Нажимать всем телом на грудную клетку.
— Прерывать реанимационные мероприятия нельзя.
Признаки эффективности реанимационных мероприятий.
1. Появление пульса на крупных сосудах.
2. Исчезновение синюшности кожи.
3. Сужение зрачков и их реакция на свет.
4. Прослушивание сердечных тонов.
5. Появление самостоятельного дыхания.
При неэффективности реанимации наступают необратимые процессы и биологическая смерть.
Безопасное боковое положение
После каждого эпизода оказания первой помощи необходимо уложить пострадавшего в безопасное боковое положение.
Это положение обеспечит безопасность пострадавшего.
1. Профилактика западения языка и перекрывания дыхательных путей.
2. Профилактика аспирации (попадания жидкостей в дыхательные пути) рвотными массами и слюной.
3. Согнутые рука и нога гарантируют устойчивое положение и гарантию того, что пострадавший не перевернется на спину или на живот.
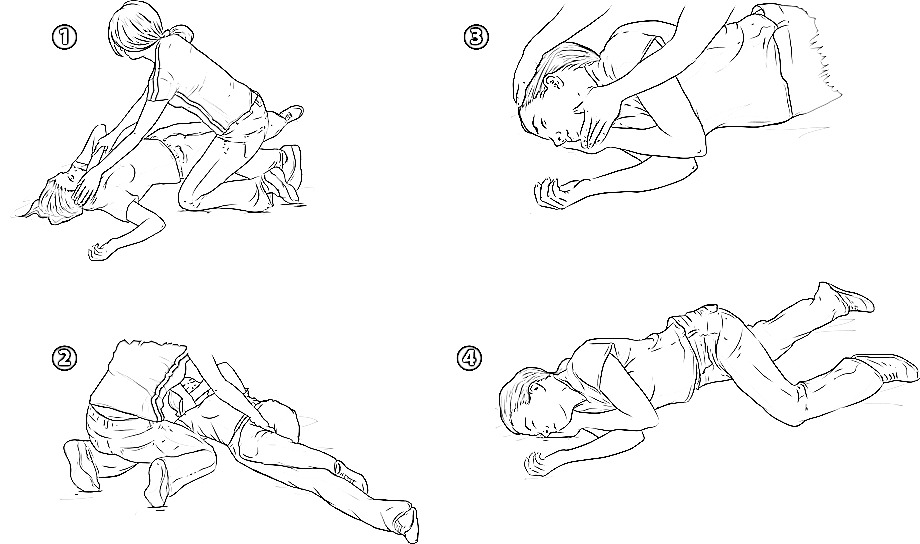
Этапы придания устойчивого положения. (см. рисунок)
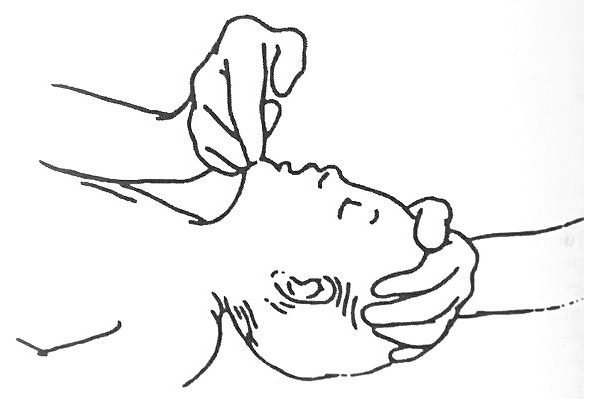
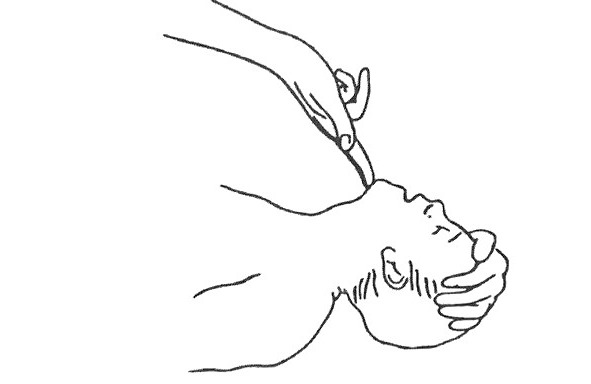
1. Уложить пострадавшего на спину, обеспечить проходимость ДП (дыхательных путей). Выпрямить ноги. Ближнюю к себе руку отвести под прямым углом к телу.
2. Дальнюю от себя руку пострадавшего перенести через грудную клетку и приложить тыльной стороной к щеке пострадавшего. Желательно держать руку «пальцы в пальцы», что обеспечивает четкую фиксацию. Придерживать руку до конца переворота в боковое положение.
3. Дальнюю от себя ногу пострадавшего согнуть в колене. Ступня должна стоять на поверхности земли.
4. Используя согнутую ногу как рычаг, аккуратно повернуть пострадавшего на бок. Делать это плавно и спокойно. Поворот корпуса не должен быть резким. При этом совершенно не требуется усилий. Хрупкая девушка спокойно перевернет таким способом здоровенного мужчину.
5. Установить бедро перпендикулярно корпусу для устойчивости положения. Убрать свою руку из-под головы пострадавшего. Обеспечить проходимость ДП (дыхательных путей) по уже описанному способу, слегка запрокинув голову. Убедиться, что пострадавший дышит.
Пострадавшему, у которого есть подозрение на переломы костей таза, повреждение позвоночного столба придание устойчивого положения не рекомендуется!
Утопление
Первая помощь и спасение на воде
Утопление — одна из самых частых и трагических причин гибели детей и взрослых в летний период. Вода — стихия, которая не прощает беспечности. В этой главе мы разберем не только то, как правильно оказать первую помощь пострадавшему на берегу, но и то, как безопасно помочь тонущему, не став при этом второй жертвой.
Самое главное, что нужно запомнить. Утопление — это в первую очередь остановка дыхания из-за нехватки кислорода. Поэтому все наши действия будут направлены на то, чтобы как можно быстрее восстановить дыхание пострадавшего.
1. При реанимации утонувшего искусственное дыхание так же важно, как и компрессии грудной клетки.
— Оцените обстановку и свои силы. Прежде чем лезть в воду, быстро осмотритесь. Нет ли рядом лодки, спасательного круга, длинной палки или веревки? Оцените свои физические возможности: способны ли вы доплыть до пострадавшего и, главное, вернуться с ним обратно?
— Попытайтесь помочь с берега или борта лодки. Если утопающий в сознании, громко крикните ему, чтобы он успокоился и что помощь идет. Протяните или бросьте ему любой плавучий предмет: спасательный круг, пустую пластиковую бутылку, надувной матрас, доску или длинную ветку.
— Если плыть необходимо. Прыгайте в воду, только сняв с себя тяжелую одежду и обувь, которые будут сковывать движения.
— Подплывайте к утопающему сзади! Это золотое правило безопасности. Человек в панике не контролирует себя и может схватить вас «мертвой хваткой», утащив за собой на дно.
— Приблизившись, постарайтесь его успокоить, дайте ему ухватиться за спасательное средство. Транспортируйте к берегу, удерживая за подбородок или воротник одежды, чтобы его лицо оставалось над водой.
2. Первая помощь на берегу: пошаговый алгоритм
Как только пострадавший извлечен из воды, каждая секунда на счету. Алгоритм действий зависит от его состояния.
— Проверка сознания и дыхания
Не тратьте время на то, чтобы отнести человека подальше от воды. Начинайте оказывать помощь прямо на берегу. Проверьте сознание: аккуратно потрясите пострадавшего за плечи и громко спросите: «Вы меня слышите? Что с вами?»
Проверьте дыхание: если сознания нет, в течение 10 секунд оцените дыхание. Наклонитесь ухом и щекой к его рту и носу, одновременно глядя на грудную клетку. Постарайтесь услышать дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки.
— Действия в зависимости от состояния
Вариант 1: Пострадавший без сознания и не дышит (клиническая смерть)
Немедленно вызовите скорую помощь (112) или поручите это кому-то из окружающих и приступайте к сердечно-легочной реанимации (СЛР).
Важное правило! При утоплении реанимацию начинают не с компрессий грудной клетки, а с 5 искусственных вдохов. Это необходимо, чтобы «запустить» легкие, которые спазмировались и заполнились водой.
Алгоритм СЛР при утоплении:
— Осмотрите дыхательные пути, очистить при необходимости.
— Сделайте 5 начальных вдохов.
Запрокиньте голову пострадавшего, чтобы открыть дыхательные пути (можно подложить валик из одежды под плечи). Зажмите ему нос и сделайте два последовательных выдоха в его рот, каждый примерно по 1 секунде. Следите, чтобы его грудная клетка поднималась, как при обычном вдохе.
— Сделайте 30 компрессий грудной клетки. Основание ладони поместите в центр грудной клетки. Глубина нажатий — 5–6 см, частота — 100–120 в минуту.
— Чередуйте 30 компрессий и 2 вдоха. Продолжайте в ритме 30:2 до прибытия врачей, появления явных признаков жизни или до тех пор, пока у вас есть силы.
Вариант 2: Пострадавший без сознания, но дышит
Если человек дышит самостоятельно (грудная клетка поднимается), ваша задача — обеспечить проходимость дыхательных путей и не дать ему захлебнуться рвотными массами.
— Переверните его в устойчивое боковое положение. Это гарантирует, что язык не западет, а вода или рвота будут вытекать изо рта, а не в легкие.
— Постоянно контролируйте дыхание и пульс.
— Согрейте пострадавшего. Укутайте его в сухую одежду, плед или полотенце, чтобы предотвратить переохлаждение.
Вариант 3: Пострадавший в сознании
Человек может быть сильно напуган, у него может быть кашель, озноб, учащенное дыхание.
— Помогите ему успокоиться.
— Переоденьте в сухую одежду и согрейте.
— Обязательно вызовите скорую помощь или отвезите его в больницу!
Даже если человек чувствует себя хорошо, вода, попавшая в легкие, может привести к их отеку спустя несколько часов. Это состояние называется «вторичное утопление», и оно смертельно опасно. Поэтому осмотр врача обязателен!
3. Распространенные ошибки, которые могут стоить жизни
К сожалению, вокруг спасения утопающих сложилось много вредных мифов. Запомните, чего делать НЕЛЬЗЯ.
— Не тратьте время на «выливание воды».
Переворачивание пострадавшего, укладывание его животом на колено или поднятие его за ноги, чтобы «вытрясти» воду из легких — это бессмысленная и опасная трата драгоценного времени. Во-первых, вода в легких быстро всасывается в кровь, и ее там практически нет. Во-вторых, эти манипуляции могут привести к тому, что вода из желудка снова попадет в дыхательные пути.
— Не прекращайте реанимацию раньше времени.
Сердечно-легочная реанимация — это не способ «завести» сердце, как мотор. Это способ доставить кислород к мозгу и другим органам, поддерживая в них жизнь до приезда профессионалов. Продолжайте делать СЛР до прибытия скорой, даже если не видите немедленных результатов.
— Не давите на грудь со всей силы, но и не бойтесь сломать ребра.
При компрессиях грудной клетки важно найти правильную точку и соблюдать глубину нажатий (5—6 см). Да, ребра могут треснуть, но жизнь человека важнее. Неправильная техника или недостаточная сила сделают ваши усилия бесполезными.
— Не забывайте о собственной безопасности.
Если вы устали и у вас кружится голова, найдите себе замену среди окружающих, даже если они не умеют делать СЛР. Диктуйте им порядок действий, пока сами восстанавливаете силы. Две жертвы вместо одной — плохой исход.
У детей остановка сердца при утоплении почти всегда вторична и вызвана остановкой дыхания. Поэтому искусственные вдохи в начале реанимации имеют решающее значение для спасения жизни.
Техника вдохов.
Для детей до 1 года обхватывайте своим ртом и рот, и нос ребенка одновременно. Для детей старше 1 года зажимайте нос пальцами и делайте вдохи только в рот. Объем вдуваемого воздуха должен быть небольшим — ровно до того момента, как вы увидите, что грудная клетка ребенка начинает подниматься.
Техника компрессий.
Для детей до 1 года компрессии выполняются двумя пальцами. Для детей постарше — одной или двумя руками, в зависимости от размера ребенка. Глубина нажатий — примерно на 1/3 глубины грудной клетки.
Лучшая помощь при утоплении — это его предотвращение.
Вот несколько золотых правил для родителей и всех, кто отдыхает у воды:
— Никогда не оставляйте детей у воды без присмотра. Даже на минуту. Даже если ребенок умеет плавать. Даже если на нем нарукавники или круг.
Маленькие дети могут утонуть в ведре с водой или надувном бассейне.
— Не сводите глаз с ребенка, пока он находится в водоеме. Ваше внимание должно быть на 100% приковано к нему. Телефон и разговоры подождут.
— Купайтесь только в специально отведенных и оборудованных местах.
— Не заходите в воду в состоянии алкогольного опьянения.
— Используйте спасательные жилеты при катании на лодках и водных аттракционах.
Помните: ваша спокойная уверенность и знание четкого алгоритма действий — это лучший способ помочь человеку, попавшему в беду на воде.
Травмы
Синдром детского сотрясения, почему нельзя трясти младенца
Синдром детского сотрясения (Shaken Baby Syndrome) — это тяжёлое повреждение головного мозга, которое возникает у младенца в результате резкой тряски. Голова ребёнка многократно совершает движения вперёд-назад, мозг ударяется о внутреннюю поверхность черепа, разрываются сосуды и нервные волокна.
При этом внешних повреждений может не быть — ни синяков, ни ссадин. Но внутренние травмы могут быть несовместимы с жизнью.
Почему это особенно опасно для младенцев?
У новорождённого голова составляет около четверти массы тела. Мышцы шеи очень слабые и не удерживают голову. Мозг — нежный, с незрелыми сосудами, окружённый большим количеством спинномозговой жидкости. Роднички ещё открыты.
При тряске эта конструкция работает как ударная волна — голова мотается, мозг бьётся о кости черепа, сосуды рвутся. Кровь скапливается внутри, вызывая отёк и сдавливание мозга.
Что говорят цифры?
Синдром детского сотрясения — одна из самых частых причин тяжёлой черепно-мозговой травмы у детей первого года жизни. Около 20—30% таких детей погибают. Большинство выживших становятся инвалидами — слепота, глухота, эпилепсия, детский церебральный паралич, тяжёлая задержка умственного развития.
И главное — в подавляющем большинстве случаев родители не осознавали, чем может закончиться тряска. Они думали, что успокаивают ребёнка.
Как распознать?
Сразу после травмы ребёнок может выглядеть нормально. Но через несколько часов или даже дней появляются признаки:
— Необычная сонливость, ребёнка трудно разбудить
— Постоянный плач, который невозможно успокоить
— Отказ от еды, плохое сосание
— Рвота без видимой причины
— Судороги или подёргивания
— Запрокидывание головы
— Неровное дыхание, остановки дыхания
— Расширенные зрачки, отсутствие реакции на свет
Если вы заметили что-то из этого у ребёнка после того, как его трясли — вызывайте скорую немедленно. Счёт идёт на минуты.
Что делать вместо тряски?
Младенцы плачут. Это нормально. Иногда они плачут часами без видимой причины — это называется «колики» или просто период беспокойного поведения, фиолетовый плач. Но тряска никогда не является решением.
Вот что реально помогает, когда нервы на пределе
1. Положите ребёнка в безопасное место — в кроватку, на пол, в автокресло. Выйдите из комнаты на 5—10 минут. Сделайте глубокий вдох, выпейте воды, умойтесь. Ребёнок не пострадает от того, что поплачет в одиночестве. Он пострадает от ваших рук в состоянии аффекта.
2. Позвоните кому-нибудь — мужу, маме, подруге. Скажите: «Я не справляюсь, мне нужна помощь». Попросите приехать или просто говорите с вами, пока вы успокаиваетесь.
3. Попробуйте другие способы успокоить ребёнка — белый шум, тугое пеленание, ношение в слинге, поездка в коляске или автомобиле, купание в тёплой воде. Но если ничего не помогает — вернитесь к пункту 1.
4. Если вы чувствуете, что можете навредить ребёнку — это не стыдно. Это состояние, в котором оказываются многие родители. Попросите о помощи.
Главная мысль
Никакое количество минут детского плача не стоит секунды вашего гнева. Тряска младенца — даже «лёгкая» — это не метод успокоения. Это способ нанести ребёнку тяжёлую, часто необратимую травму мозга.
Если вы устали, если вы на пределе, если у вас опускаются руки — отойдите. Положите ребёнка в безопасное место и выйдите из комнаты. Позвоните тому, кто поможет. Ребёнок переживёт лишние 10 минут плача. Но он может не пережить вашу тряску.
Травма головы
В нашем организме многое предусмотрено природой для защиты головного мозга. У детей младшего возраста есть роднички, которые амортизируют удар и не всегда дают травме стать опасной. Между костями черепа и головным мозгом у ребёнка находится больше жидкости, чем у взрослого, и она тоже выполняет защитную функцию. Поэтому большинство ударов головой у детей, к счастью, заканчиваются благополучно.
Первая помощь при травме головы
— На месте удара образовалась шишка (гематома). Как можно раньше приложите холод (лёд, криопакет, холодный компресс), обязательно завернув его в ткань, чтобы не вызвать отморожение кожи. Держите холод не менее 10–15 минут (если ребёнок терпит, можно до 20 минут). При необходимости процедуру можно повторить через 30 минут.
— Есть рана и из неё сочится кровь. Остановите кровотечение прямым давлением на рану через чистую ткань (стерильную салфетку, бинт, в крайнем случае — просто чистую хлопчатобумажную ткань).
Если кровотечение не останавливается в течение 10 минут или оно сильное — вызывайте скорую помощь.
— Рану следует промыть чистой водой с мылом, но только при небольшом повреждении и после остановки кровотечения.
Использование перекиси водорода в современной первой помощи не рекомендуется — она может замедлить заживление и вызвать химический ожог тканей.
— Если на месте удара нет видимых повреждений, но ребёнок ударился головой, необходимо наблюдать за ним не менее 24 часов (лучше до 3 дней). Любые изменения в поведении, которые вас настораживают, — повод обратиться к врачу.
— Обеспечьте ребёнку покой: уложите его на ровную поверхность, слегка приподняв голову и плечи. Ограничьте физическую активность и подвижные игры в ближайшие дни.
Признаки, требующие немедленного обращения к врачу (вызова скорой помощи):
— Сонливость, вялость, заторможенность, необычная плаксивость или раздражительность.
— Разный размер зрачков!
— Эпизод потери сознания непосредственно после удара!
— Рвота или жалобы на тошноту. Для грудных детей — частые и нехарактерные срыгивания.
— Головокружение, невозможность удержать равновесие, жалобы на шум в ушах.
— Кровотечение из носа или из ушей.
— Выделение бесцветной или кровянистой жидкости из носа или ушей (может быть признаком перелома основания черепа).
— Отсутствие аппетита или полный отказ от еды.
— Нарушения речи, слуха или зрения.
— Сильная или нарастающая головная боль.
— Бледность кожных покровов, появление синяков вокруг глаз.
— Судороги или необычные движения.
Диагностика в стационаре может включать:
— УЗИ головного мозга (нейросонографию) — особенно у детей с открытым родничком.
— При необходимости — рентгенографию черепа или компьютерную томографию (КТ).
— Осмотр невролога и нейрохирурга.
— Осмотр офтальмолога (глазного дна) по показаниям.
Вывих
Вывих — это патологическое состояние, при котором суставные поверхности костей полностью и стойко смещаются относительно друг друга. «Стойкое» означает, что кости сами не возвращаются в нормальное положение, а «полное» — что суставные поверхности перестают соприкасаться. Обычно при вывихе происходит разрыв капсулы сустава. Если смещение частичное (поверхности продолжают частично соприкасаться), такое состояние называется подвывихом.
Причины вывиха
— Травма (падение, удар, резкое движение).
— Сильное или резкое потягивание ребёнка за руку (частая причина подвывиха головки лучевой кости у детей до 5 лет — так называемый «локоть няни»).
— Вращение ребёнка, удерживая его за одну руку.
— Некоторые заболевания (артрит, артроз, последствия полиомиелита).
— Родовая травма (вывих бедра у новорождённых).
— Привычный вывих — это повторяющийся вывих в одном и том же суставе, возникающий даже при минимальном воздействии.
Причина — слабость связочного аппарата или изменение формы суставных поверхностей. Чаще всего развивается, если после первого травматического вывиха суставу слишком рано вернули подвижность.
Симптомы вывиха
— Характерный «хлопок» или щелчок в момент травмы.
— Резкая боль в суставе, усиливающаяся при попытке движения.
— Видимая деформация области сустава (изменение формы).
— Невозможность активных и резкое ограничение пассивных движений.
— Отёк, припухлость.
— Возможно онемение конечности (при сдавлении нерва).
Первая помощь при вывихе
— Обеспечить неподвижность (иммобилизацию).
— Зафиксируйте повреждённую конечность в том положении, в котором она находится.
— Не пытайтесь выпрямить или изменить её положение. Для руки можно использовать косыночную повязку или прибинтовать её к туловищу. Для ноги — прибинтовать к здоровой ноге или наложить шину.
— Приложить холод. Холодный компресс (лёд, завёрнутый в ткань) на область сустава на 10–15 минут. Это уменьшит боль и отёк.
Дать обезболивающее (при необходимости).
— Если ребёнок испытывает сильную боль, можно дать препарат на основе парацетамола или ибупрофена в возрастной дозе.
— Обратиться за медицинской помощью. Вызовите скорую помощь или доставьте ребёнка в ближайший травматологический пункт.
Вывих должен вправлять только врач, и сделать это желательно как можно быстрее (в первые часы).
Чего делать НЕЛЬЗЯ
— Не пытайтесь вправить вывих самостоятельно! Это может привести к дополнительной травме связок, сосудов и нервов, а также к перелому кости.
— Не массируйте и не грейте повреждённый сустав.
— Не давайте ребёнку двигать повреждённой конечностью.
Важно! Если вывих не вправить в течение 1–2 суток, развившийся отёк и спазм мышц сильно затруднят вправление, и может потребоваться хирургическое вмешательство.
Ушиб
Ушиб — это закрытое механическое повреждение мягких тканей или внутренних органов без видимого нарушения их анатомической целостности.
Причины
— Удар тупым предметом
— Падение.
— Любая другая травма.
Симптомы
— Боль в месте ушиба, усиливающаяся при надавливании и движении.
— Припухлость (отёк).
— Кровоподтёк (синяк) — появляется через несколько часов или на следующий день.
— При разрыве более крупных сосудов под кожей может образоваться гематома (ограниченное скопление крови).
Первая помощь при ушибе
— Приложить холод. Как можно раньше приложите к месту ушиба холодный компресс (лёд через ткань) на 10–15 минут. В первые сутки холод можно прикладывать несколько раз с перерывами. Это уменьшит боль и ограничит распространение отёка и гематомы.
— Наложить тугую повязку (по желанию). Умеренно тугая повязка из эластичного бинта может помочь уменьшить отёк.
— Обеспечить покой. Повреждённой конечности или части тела желательно придать возвышенное положение.
— Обратиться к врачу при необходимости. Если боль очень сильная, отёк быстро нарастает, есть подозрение на повреждение внутренних органов (например, ушиб живота, грудной клетки, головы) — немедленно вызывайте скорую помощь или обратитесь в травмпункт.
Чего делать НЕЛЬЗЯ
— Не грейте место ушиба в первые 1–2 суток (не используйте согревающие мази, грелки, горячие ванны) — это усилит отёк и кровоизлияние.
— Не растирайте и не массируйте ушибленное место сразу после травмы.
Растяжение
Растяжение — это повреждение связок, мышц или сухожилий под действием продольной силы, при котором происходит микроразрыв отдельных волокон, но анатомическая целостность ткани в целом сохраняется.
Причины
— Неловкое движение, резкий поворот.
— Падение, неудачный шаг.
— Скольжение по льду.
— Удар.
Симптомы
— Резкая боль в момент травмы, усиливающаяся при движении.
— Отёк (припухлость) в области повреждения.
— Возможно появление синяка (кровоизлияния) через некоторое время.
— Ограничение подвижности в суставе.
Первая помощь при растяжении
— Холод. Приложите холодный компресс на 10–15 минут к месту повреждения.
— Тугая повязка. Зафиксируйте сустав эластичным бинтом. Повязка должна быть тугой, но не нарушающей кровообращение (пальцы не должны синеть или неметь).
— Покой и возвышенное положение. Обеспечьте повреждённой конечности покой, желательно придать ей возвышенное положение для уменьшения отёка.
— Обратиться к врачу. Если боль и отёк не проходят в течение 1–2 дней или очень сильные, необходимо обратиться в травмпункт для исключения разрыва связок или перелома.
Чего делать НЕЛЬЗЯ
— Не грейте и не растирайте место растяжения в первые 2–3 дня.
— Не нагружайте повреждённую конечность до исчезновения боли и отёка.
Перелом
Перелом — это нарушение целостности кости, возникающее вследствие травмы или заболевания.
Виды переломов
— Закрытый — кожа над местом перелома не повреждена.
— Открытый — в области перелома имеется рана, через которую могут быть видны костные отломки.
Симптомы перелома
— Резкая боль, усиливающаяся при малейшем движении или прикосновении.
— Отёк, припухлость.
— Гематома (синяк).
— Деформация конечности (неестественное положение, изменение формы).
— Невозможность двигать конечностью или резкое ограничение движений.
— При открытом переломе — рана, возможно кровотечение, могут быть видны костные отломки.
— Не проверяйте специально подвижность костных отломков и не пытайтесь услышать хруст (крепитацию)! Это очень болезненно и может усугубить травму.
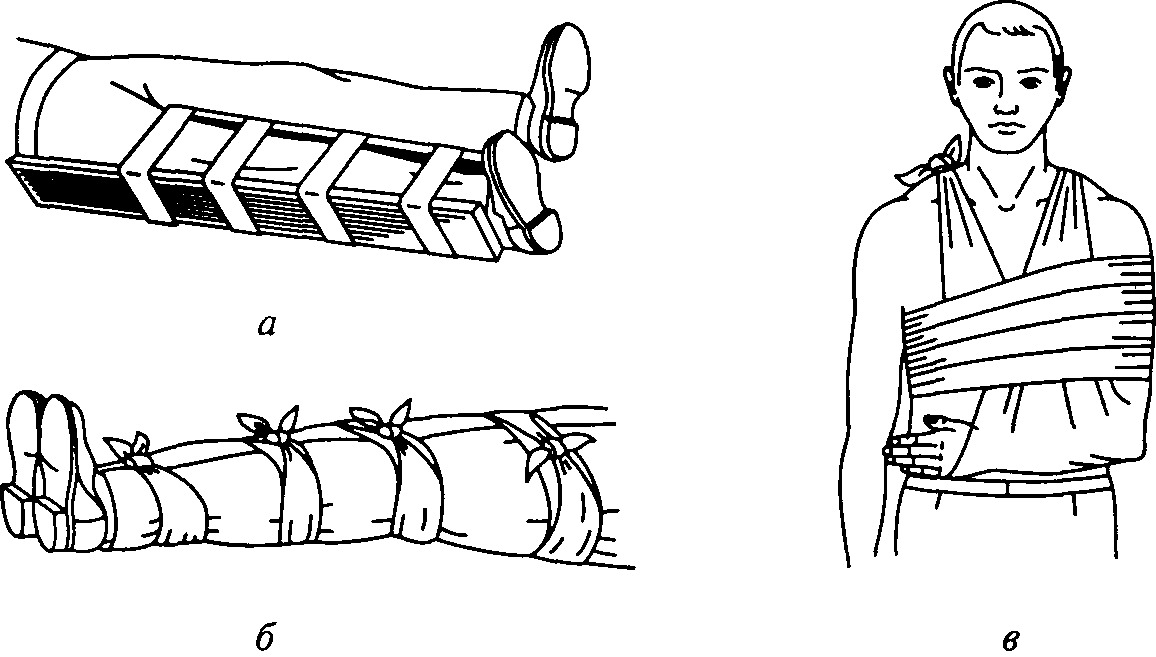
Первая помощь при переломе
— Остановить кровотечение (при открытом переломе). Если есть кровотечение, остановите его прямым давлением на рану через стерильную салфетку или чистую ткань.
Не вправляйте торчащие костные отломки! Наложите повязку вокруг раны.
— Обеспечить неподвижность (иммобилизацию).
— Зафиксируйте повреждённую конечность и два соседних сустава (один выше, другой ниже места перелома). Для этого используйте шины (специальные или импровизированные — доски, палки, плотный картон) или прибинтуйте повреждённую ногу к здоровой, а руку — к туловищу.
— Приложить холод. Холодный компресс на 15–20 минут на область перелома (не на открытую рану!).
Вызвать скорую помощь или аккуратно транспортировать пострадавшего в травмпункт, соблюдая неподвижность повреждённой конечности.
Чего делать НЕЛЬЗЯ
— Не перемещайте пострадавшего без предварительной иммобилизации.
— Не пытайтесь вправлять, смещать, совмещать костные отломки.
— Не массируйте, не растирайте, не грейте место перелома.
— Не накладывайте шину непосредственно на голую кожу (подложите мягкую ткань).
Что такое иммобилизация и как её выполнить
Иммобилизация — это создание неподвижности повреждённой части тела на время транспортировки пострадавшего.
Основные правила иммобилизации
— Проводите иммобилизацию после остановки кровотечения и обработки раны.
— Не меняйте положение конечности. Фиксируйте её в том положении, в котором она находится.
— Шина должна захватывать не менее двух суставов — одного выше, другого ниже места перелома. При переломе бедра или плеча — три сустава.
— Шина накладывается поверх одежды.
— Между шиной и костными выступами (лодыжки, колени, локти) проложите мягкую ткань.
— Шина должна быть надёжно, но не слишком туго зафиксирована бинтами, ремнями, полосками ткани. Пальцы конечности должны оставаться видимыми для контроля кровообращения (цвет, температура).
— При отсутствии стандартных шин используйте подручные средства: палки, доски, плотный картон, зонт, свёрнутые журналы.
— Для руки можно использовать косыночную повязку или прибинтовать руку к туловищу.
— Для ноги можно прибинтовать повреждённую ногу к здоровой, проложив между ними мягкую ткань.
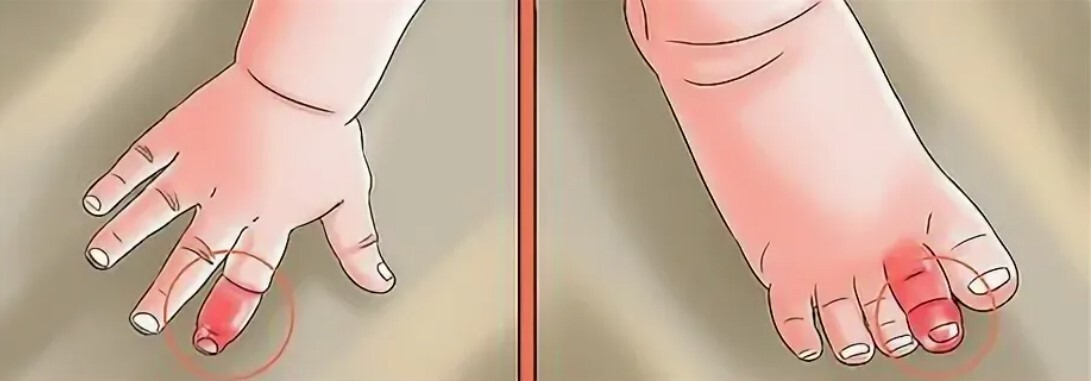
Синдром волосяного жгута. Нair tourniquet syndrome
Синдром волосяного жгута. Нair tourniquet syndrome, синдром турникета — кольцевидное обвитие волосом (нитями) пальцев или половых органов, ведущее к их сдавлению и, как следствие, к ишемии и некрозу.
Более 80% случаев регистрируется в возрасте до 2 месяцев.
Это могут быть волосы матери (у младенцев), собственные волосы у детей постарше и синтетические нити (волосы куклы, нити от одежды, пелёнок).
Выраженностью симптомов зависит от степени сдавления. От легкой гиперемии до огромного отёка и некроза тканей.
У маленьких детей в случае подобного синдрома родители отмечали длительный плач, который они ни с чем не могли связать до обнаружения данного состояния. Поэтому я всегда говорю родителям — не пренебрегайте осмотром своих детей, просто так, раз в день. При купании или переодевании.
Помощь:
1. В случае не ярко выраженного отёка и видимости повреждающего агента (волос/нить), возможно его самостоятельное удаление и обработка раны в случае ее наличия. Промывание мыльным раствором, обработка антисептическими раствором. Наблюдение. В случае сохранения воспаления (боль, покраснение, местное или общее повышение температуры, отёк и нарушение функции), инфицирования — обратитесь к специалисту.
Нашла описание применения крема для депиляции в случае когда виден волос, обмотанный вокруг пальца (например), применение было эффективным. Но как рутинная практика не рекомендован.
2. В случае длительного сдавления и позднего обнаружения вы будете наблюдать сильнейший отёк и покраснение. Виданной ситуации может потребоваться оперативное вмешательство, необходимо немедленно обратится к специалисту.
Раны, ссадины, порезы: первая помощь
Совершенно обычное явление и с детьми, и со взрослыми. Мелкие травмы случаются постоянно, и важно знать простые, но правильные действия.
Пошаговый алгоритм обработки раны
1. Остановить кровотечение (если оно есть). Используйте прямое давление на рану через чистую ткань, марлевую салфетку или бинт.
Давите непрерывно в течение 5–10 минут. Если кровь пропитала повязку — не снимайте её, наложите новую поверх.
По возможности используйте одноразовые перчатки при контакте с кровью.
2. Промыть рану. Промывайте рану под проточной водой с мылом в течение 2–5 минут.
Струю воды направляйте от центра раны к краям, вымывая загрязнения наружу.
Если нет водопровода — используйте бутилированную воду, создавая напор (например, через шприц без иглы или просто обильно поливая).
3. Удалить видимые загрязнения. Если в ране лежат мелкие камешки, песок, соринки — попробуйте аккуратно удалить их чистыми руками или обработанным пинцетом.
Если из раны что-то торчит (осколок, щепка, нож) — не трогайте! Зафиксируйте предмет повязкой и немедленно обратитесь к врачу.
4. Обработать антисептиком. Оптимальный выбор — хлоргексидин 0,05% (водный раствор, без спирта). Он не жжёт, не повреждает ткани и эффективен против большинства бактерий.
Чего использовать НЕ нужно: Раствор йода 5% и зелёнку (бриллиантовый зелёный) — они повреждают ткани, удлиняют сроки заживления и не применяются в современной мировой практике. Если других средств нет, допустимо обработать только края раны, но не саму раневую поверхность.
Перекись водорода 3% — не рекомендуется для обработки ран, так как повреждает здоровые клетки и замедляет заживление. Может использоваться только для размачивания присохших повязок или остановки капиллярного кровотечения, но не для рутинной обработки.
Спирт и спиртосодержащие растворы — вызывают ожог тканей и сильную боль, не применяются для обработки открытых ран.
5. Закрыть рану. Наложите чистую (в идеале стерильную) повязку или заклейте бактерицидным пластырем.
Мелкие ссадины и царапины можно вести открытым способом — они быстрее подсыхают и заживают, если нет риска повторного загрязнения.
— Кровотечение не останавливается в течение 20–30 минут прямого давления.
— Рана глубокая, с расхождением краёв — может потребоваться наложение швов (оптимально в первые 6–8 часов).
— Рана загрязнена землёй, ржавчиной, получена от укуса животного или человека — высокий риск столбняка и других инфекций.
— В ране осталось инородное тело, которое вы не можете удалить самостоятельно.
— Потеря чувствительности в области ранения или ниже него.
— Рана на лице, шее, кистях рук — для минимизации рубца и правильного заживления.
— Сильная боль, не проходящая после остановки кровотечения и обработки.
Признаки инфицирования раны (повод для срочного визита к врачу):
— Покраснение вокруг раны, расширяющееся со временем.
— Отёк, припухлость.
— Местное повышение температуры (кожа вокруг раны горячая на ощупь).
— Усиливающаяся боль.
— Гнойное отделяемое.
— Красные полосы, идущие от раны (лимфангиит).
— Повышение общей температуры тела.
Важно: столбняк
Любое повреждение кожи — это входные ворота для возбудителя столбняка, особенно если рана контактировала с почвой, уличной пылью, ржавчиной. Проверьте, когда вы или ваш ребёнок последний раз получали прививку от столбняка (АКДС, АДС-М). Если с момента последней прививки прошло более 5 лет при «грязной» ране — необходима экстренная профилактика столбняка в травмпункте.
Если прошло более 10 лет при любой ране — также показана ревакцинация.
Краткая памятка
Останови кровь — прямое давление 5–10 минут.
Промой — вода + мыло, 2–5 минут.
Удали видимую грязь — чистым пинцетом.
Обработай — хлоргексидин 0,05%.
Закрой — чистая повязка или пластырь.
Проверь прививку от столбняка.
И конечно, если что-то вызывает у вас тревогу и сомнения — лучше показать рану врачу. Ваше спокойствие того стоит.
Судороги
Эпилептический припадок
Эпилепсия представляет собой хроническое неврологическое заболевание, характеризующееся склонностью к повторяющимся, внезапным припадкам.
Известно множество различных форм эпилепсии и типов приступов, среди которых есть и бессудорожные.
Наиболее распространённые приступы у взрослых и детей проявляются судорогами — в виде подёргиваний или напряжения мышц конечностей и других частей тела. Судороги, охватывающие всё тело, обычно сопровождаются нарушением сознания и называются генерализованными (большими) приступами. В начале такого приступа человек может вскрикнуть или замереть на месте, затем он падает, тело вытягивается, и начинаются подёргивания. Такой приступ, как правило, длится не более 2—3 минут.
Однако могут отмечаться и нарушения сознания без судорог — «абсансы».
Фазы большого судорожного приступа:
— Аура. Это состояние, когда человек чувствует приближение приступа. Она может быть зрительной, слуховой, обонятельной и у каждого своя.
— Непосредственно судороги.
— Фаза расслабления. Человек ещё не пришёл в сознание, но все мышцы уже расслаблены.
Первая помощь при генерализованном (большом) судорожном приступе:
— Обеспечьте безопасность.
Отодвиньте подальше мебель и прочие предметы, о которые пострадавший может удариться. Не пытайтесь переносить человека, если на месте ему ничего не угрожает.
— Защитите голову. Чтобы предотвратить травму, подложите под голову что-то мягкое (свёрнутую одежду, подушку, сумку). Можно просто придержать голову руками.
— Не препятствуйте судорогам. Не нужно фиксировать пострадавшего, пытаться силой удержать его конечности или сдерживать движения. Это может привести к дополнительным травмам.
— Зафиксируйте время. Запомните или запишите время начала приступа. Это критически важная информация для врачей.
— Ничего не кладите в рот! Категорически запрещено разжимать челюсти и помещать между зубами любые предметы (ложки, шпатели, пальцы). Это может привести к травме зубов, челюсти и аспирации инородными телами.
Когда вызывать скорую помощь:
— Если приступ длится более 5 минут.
— Если это первый приступ в жизни человека.
— Если приступы следуют один за другим, и человек не приходит в сознание между ними.
— Если пострадавший получил травму.
— Если после приступа дыхание не восстанавливается.
После окончания судорог:
Как только судороги прекратились и мышцы расслабились, аккуратно поверните пострадавшего в устойчивое боковое положение.
Это обеспечит проходимость дыхательных путей и предотвратит попадание слюны или рвотных масс в лёгкие.
Проверьте дыхание. Если оно не восстановилось, немедленно начинайте сердечно-лёгочную реанимацию.
После приступа:
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.