
Бесплатный фрагмент - Нутрициология при панкреатите: научный подход
Имеются противопоказания. Перед применением требуется консультация специалиста (врача).
Глава 1. Что такое панкреатит?
Острый и хронический панкреатит: различия и симптомы
Панкреатит — воспаление поджелудочной железы, которое может протекать в двух основных формах: острой и хронической. Несмотря на общую природу заболевания, эти формы отличаются по механизму развития, симптоматике, осложнениям и подходам к лечению. Понимание этих различий крайне важно, поскольку от типа панкреатита зависит тактика терапии и диетические рекомендации.
1. Острый панкреатит: внезапное и опасное воспаление
Острый панкреатит развивается стремительно, часто требует неотложной медицинской помощи. Основные причины:
— Злоупотребление алкоголем (до 70% случаев в некоторых странах).
— Желчнокаменная болезнь (закупорка протока камнем).
— Травмы живота, токсическое поражение, инфекции.
— Высокодозный прием некоторых лекарств (например, кортикостероидов, диуретиков).
Симптомы острого панкреатита:
— Сильная боль в верхней части живота, отдающая в спину (опоясывающий характер).
— Тошнота и неукротимая рвота, не приносящая облегчения.
— Лихорадка и учащенное сердцебиение (при тяжелом течении).
— Вздутие живота, напряжение брюшной стенки.
— Желтуха (если воспаление затрагивает желчные протоки).
Без своевременного лечения острый панкреатит может привести к:
— Панкреонекрозу (отмирание тканей железы).
— Инфекционным осложнениям, сепсису.
— Острой почечной или дыхательной недостаточности.
Диагностика:
— Анализы крови (амилаза, липаза, CRP).
— УЗИ, КТ или МРТ брюшной полости.
2. Хронический панкреатит: медленное разрушение поджелудочной железы
Хронический панкреатит развивается постепенно, с периодами обострений и ремиссий. Основные причины:
— Длительный алкоголизм (главный фактор риска).
— Генетические мутации (например, при муковисцидозе).
— Аутоиммунные процессы.
— Нелеченые эпизоды острого панкреатита.
Симптомы хронического панкреатита:
— Рецидивирующая боль в эпигастрии, усиливающаяся после еды.
— Стеаторея (жирный стул из-за недостатка ферментов).
— Потеря веса (из-за нарушения всасывания питательных веществ).
— Сахарный диабет (при разрушении инсулин-продуцирующих клеток).
Осложнения хронического панкреатита:
— Фиброз поджелудочной железы.
— Кисты и псевдокисты.
— Дефицит витаминов (A, D, E, K) из-за мальабсорбции.
Диагностика:
— Анализы кала (эластаза-1).
— Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
— Функциональные тесты (секретин-панкреозиминовый тест).
3. Ключевые различия между острым и хроническим панкреатитом
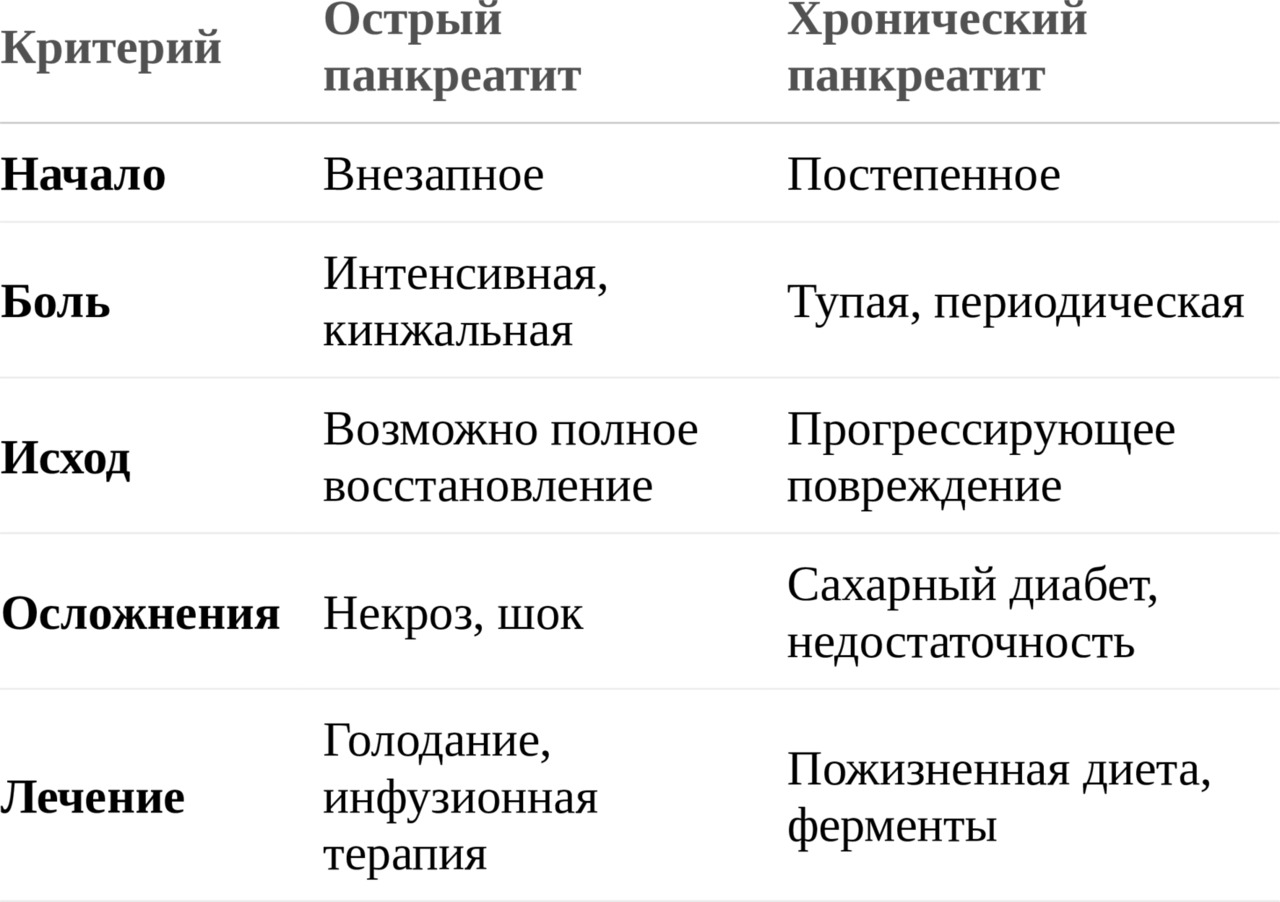
4. Почему важно различать эти формы?
— При остром панкреатите главное — снять воспаление и предотвратить осложнения (иногда требуется хирургическое вмешательство).
— При хроническом — замедлить прогрессирование болезни за счет строгой диеты и ферментной терапии.
Вывод: Обе формы панкреатита требуют индивидуального подхода, но хронический вариант особенно зависит от нутрициологической поддержки. В следующих главах мы подробно разберем, как питание влияет на прогноз при каждом типе заболевания.
Причины и факторы риска панкреатита
Панкреатит — воспалительное заболевание поджелудочной железы, которое может протекать в острой или хронической форме. Его развитие провоцируют различные факторы, начиная от образа жизни и заканчивая генетической предрасположенностью. Понимание причин и факторов риска помогает не только в профилактике, но и в выборе правильной тактики лечения.
1. Основные причины панкреатита
1.1. Алкоголь
Острый панкреатит:
— Развивается после однократного употребления большого количества алкоголя (особенно в сочетании с жирной пищей).
— Алкоголь усиливает выработку пищеварительных ферментов, которые начинают «переваривать» саму железу.
Хронический панкреатит:
— Длительное злоупотребление спиртным (более 80 г этанола в день в течение 5–10 лет) — ведущая причина.
— Алкоголь повреждает клетки поджелудочной, вызывает фиброз и кальцификацию.
1.2. Желчнокаменная болезнь
— Камни в желчном пузыре могут мигрировать в общий желчный проток и блокировать панкреатический проток.
— Это приводит к застою ферментов и самоперевариванию железы (билиарный панкреатит).
— Чаще вызывает острый панкреатит, но при рецидивах может способствовать хронизации.
1.3. Гипертриглицеридемия
— Уровень триглицеридов выше 1000 мг/дл резко повышает риск острого панкреатита.
— Жиры в крови провоцируют образование свободных жирных кислот, повреждающих поджелудочную.
1.4. Гиперкальциемия
— Повышенный уровень кальция (при гиперпаратиреозе, передозировке витамина D) активирует ферменты внутри железы.
1.5. Лекарственные препараты
Некоторые лекарства могут вызывать лекарственный панкреатит:
— Азатиоприн, 6-меркаптопурин (иммунодепрессанты).
— Фуросемид, тиазидные диуретики.
— Вальпроевая кислота, эстрогены.
— Глюкокортикоиды (при длительном приеме).
1.6. Инфекции
— Вирусы: эпидемический паротит (свинка), Коксаки В, цитомегаловирус (ЦМВ), гепатиты.
— Бактерии: микоплазма, легионелла.
1.7. Аутоиммунный панкреатит
— Редкая форма, при которой иммунная система атакует поджелудочную железу.
— Чаще встречается у мужчин и сочетается с другими аутоиммунными болезнями.
1.8. Травмы и медицинские вмешательства
— Тупые травмы живота (например, при ДТП).
— ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография).
— Операции на желудке или желчных путях.
1.9. Генетические мутации
— Наследственный панкреатит связан с мутациями в генах:
— PRSS1 (анормальная активация трипсина).
— SPINK1, CFTR (муковисцидоз).
2. Факторы риска
2.1. Модифицируемые (которые можно изменить)
Алкоголь (главный управляемый фактор).
Курение (увеличивает риск хронического панкреатита в 2–3 раза).
Ожирение (жировая инфильтрация поджелудочной).
Нерациональное питание (избыток жирной, острой пищи, фастфуда).
Высокий уровень триглицеридов.
2.2. Не модифицируемые (не зависящие от человека)
Возраст (острый панкреатит чаще в 40–60 лет, хронический — 30–50 лет).
Пол (мужчины болеют чаще из-за алкоголя, женщины — из-за желчнокаменной болезни).
Генетическая предрасположенность.
Сопутствующие заболевания (сахарный диабет, гиперпаратиреоз).
3. Профилактика панкреатита
— Отказ от алкоголя или строгое ограничение.
— Контроль веса (ИМТ <30).
— Диета с низким содержанием жиров (особенно при гиперлипидемии).
— Своевременное лечение желчнокаменной болезни.
— Отказ от курения.
Панкреатит — многофакторное заболевание, но до 80% случаев можно предотвратить, изменив образ жизни. Если у вас есть хотя бы один из перечисленных факторов риска, стоит пройти обследование у гастроэнтеролога. В следующей главе мы разберем, как питание влияет на течение болезни и какие продукты особенно опасны при панкреатите.
Интересный факт: У 20% пациентов с острым панкреатитом причина остается неизвестной (идиопатический панкреатит).
Осложнения при неправильном питании при панкреатите
Нерациональное питание при панкреатите — один из ключевых факторов, провоцирующих прогрессирование болезни и развитие тяжелых осложнений. Поджелудочная железа крайне чувствительна к пищевым нагрузкам, и нарушение диеты может привести как к обострению воспаления, так и к необратимым структурным изменениям органа.
1. Острые осложнения, связанные с погрешностями в питании
1.1. Обострение хронического панкреатита
— Провоцирующие продукты:
Алкоголь (даже в малых дозах).
Жирная, жареная пища (сало, фастфуд, жирное мясо).
Острые специи, маринады, копчености.
Газированные напитки, кофе натощак.
— Симптомы:
Резкая боль в эпигастрии, усиливающаяся после еды.
Тошнота, рвота, не приносящая облегчения.
Вздутие живота, диарея.
1.2. Панкреонекроз (некроз поджелудочной железы)
— Механизм развития:
Перегрузка железы жирной пищей → усиленная выработка ферментов → самопереваривание тканей.
— Последствия:
Тканевый некроз, риск инфицирования и сепсиса.
Летальность при инфицированном панкреонекрозе достигает 30—50%.
1.3. Кисты и псевдокисты поджелудочной железы
— Образуются из-за постоянного воспаления и нарушения оттока ферментов.
— Могут инфицироваться, разрываться или сдавливать соседние органы.
2. Хронические осложнения из-за длительного нарушения диеты
2.1. Ферментная недостаточность и синдром мальабсорбции
— Причина: Постепенное разрушение ацинарных клеток, вырабатывающих пищеварительные ферменты.
— Проявления:
Стеаторея (жирный, зловонный стул).
Дефицит жирорастворимых витаминов (A, D, E, K).
Потеря веса, мышечная слабость.
2.2. Сахарный диабет (панкреатогенный)
— Механизм: Гибель β-клеток поджелудочной → дефицит инсулина.
— Особенности:
Чаще развивается при хроническом панкреатите (через 5–10 лет болезни).
Склонность к гипогликемиям, плохо контролируется стандартными препаратами.
2.3. Дефицит витаминов и связанные патологии

2.4. Истощение и белково-энергетическая недостаточность
— Из-за нарушения переваривания белков и жиров.
— Характерно:
Снижение мышечной массы.
Отеки (из-за гипопротеинемии).
Снижение иммунитета.
3. Другие последствия неправильного питания
3.1. Желчнокаменная болезнь и холестаз
— Нарушение оттока желчи из-за отека поджелудочной.
— Повышенный риск билиарного панкреатита.
3.2. Энтероколит и дисбактериоз
— Непереваренные остатки пищи → брожение в кишечнике → рост патогенной флоры.
3.3. Психологические осложнения
— Депрессия из-за жестких пищевых ограничений.
— Срывы с последующим злоупотреблением запрещенными продуктами.
4. Критически опасные пищевые ошибки
Употребление алкоголя (даже 50 г крепкого напитка может спровоцировать некроз).
Жирные продукты в период ремиссии (орехи, авокадо, сливочное масло в больших количествах).
Голодание или, наоборот, переедание.
Игнорирование ферментной терапии при приеме пищи.
Профилактика осложнений: основные правила
Строгая диета №5п (щадящий режим питания).
Дробный прием пищи (5–6 раз в день, малыми порциями).
Контроль уровня сахара и ферментов (анализы раз в 6 месяцев).
Пожизненный отказ от алкоголя и курения.
Важно! Даже в стадии ремиссии поджелудочная железа остается уязвимой. Погрешности в питании могут годами не давать симптомов, но ускорять фиброз органа.
Глава 2. Роль поджелудочной железы в пищеварении
Функции ферментов и гормонов поджелудочной железы (инсулин, глюкагон)
Поджелудочная железа выполняет две ключевые функции: экзокринную (выработка пищеварительных ферментов) и эндокринную (синтез гормонов, регулирующих метаболизм). Нарушение любой из этих функций при панкреатите приводит к серьезным последствиям для организма.
1. Экзокринная функция: пищеварительные ферменты
Поджелудочная железа вырабатывает панкреатический сок (до 1,5–2 л в сутки), содержащий ферменты, необходимые для переваривания белков, жиров и углеводов.
1.1. Основные группы ферментов
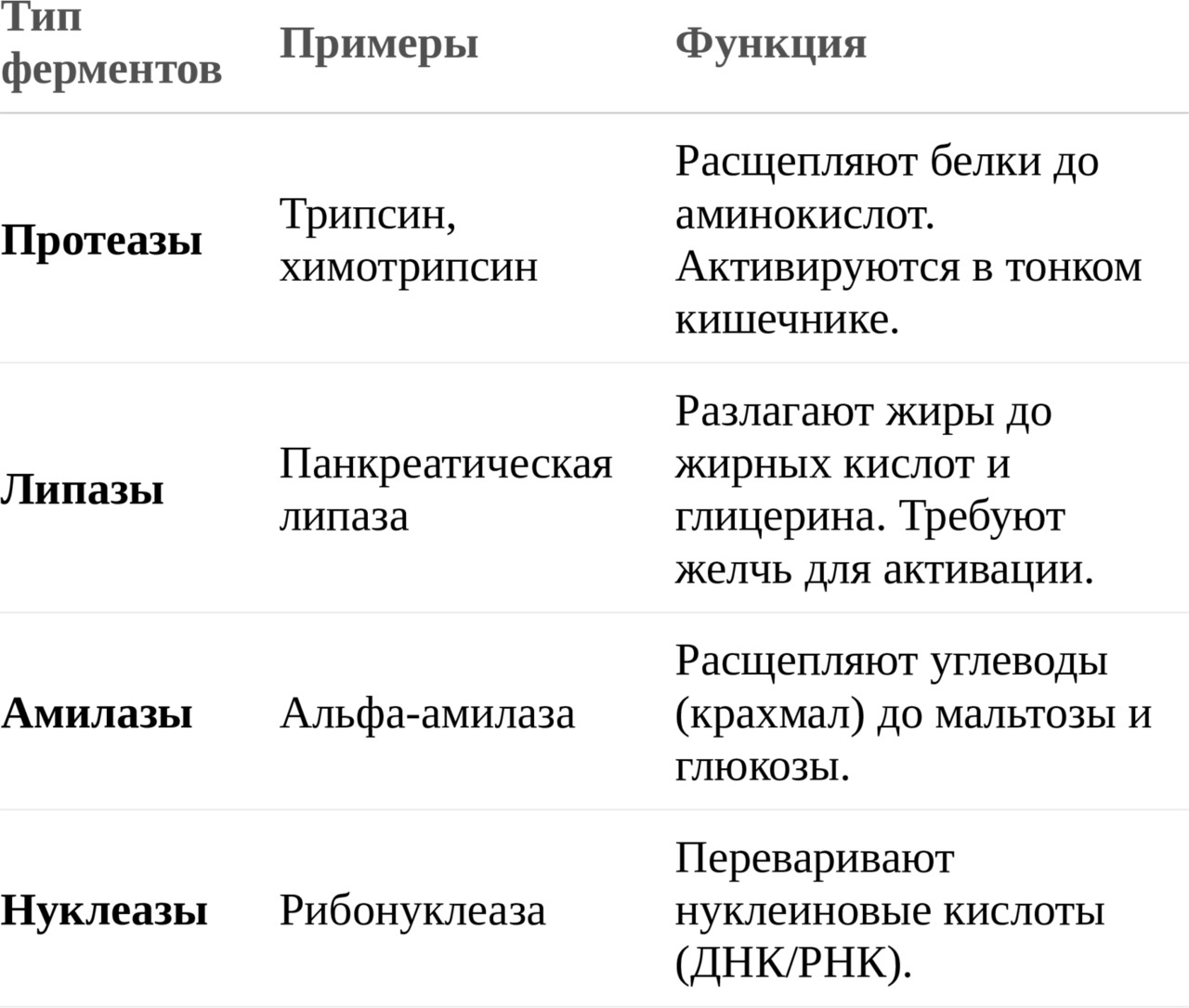
1.2. Что происходит при панкреатите?
— Дефицит ферментов → пища не усваивается → диарея, стеаторея, потеря веса.
— Активация ферментов внутри железы → самопереваривание тканей → некроз.
Важно! При хроническом панкреатите заместительная терапия ферментами (Креон, Панзинорм) становится жизненно необходимой.
2. Эндокринная функция: гормоны поджелудочной железы
В островках Лангерганса поджелудочной железы вырабатываются гормоны, регулирующие уровень глюкозы в крови и энергетический обмен.
2.1. Инсулин
— Где вырабатывается: β-клетки островков Лангерганса.
— Функции:
Снижает уровень глюкозы в крови, усиливая ее поглощение клетками.
Стимулирует синтез гликогена в печени и мышцах.
Подавляет расщепление жиров.
— Последствия недостатка (при панкреатите/панкреонекрозе):
Гипергликемия → сахарный диабет 3c типа (панкреатогенный).
Потеря мышечной массы, кетоацидоз.
2.2. Глюкагон
— Где вырабатывается: α-клетки островков Лангерганса.
— Функции:
Повышает уровень глюкозы в крови, расщепляя гликоген в печени.
Активирует липолиз (расщепление жиров).
Антагонист инсулина.
— При хроническом панкреатите:
Нарушение баланса инсулин/глюкагон → резкие колебания сахара в крови.
2.3. Другие гормоны
— Соматостатин (δ-клетки): подавляет секрецию инсулина, глюкагона и пищеварительных ферментов.
— Панкреатический полипептид (PP-клетки): регулирует аппетит и работу ЖКТ.
3. Нарушения при панкреатите
3.1. Острый панкреатит
— Ферменты: Массовый выброс активированных протеаз → разрушение ткани железы.
— Гормоны: Временный гипергликемический криз из-за стрессового выброса глюкагона.
3.2. Хронический панкреатит
— Ферментная недостаточность → синдром мальабсорбции.
— Гормональный дисбаланс → панкреатогенный диабет (требует особого лечения!).
4. Как поддержать функцию поджелудочной?
— Диета: Ограничение жиров, дробное питание.
— Ферменты: Прием по назначению врача.
— Контроль сахара: Регулярные замеры глюкозы при хроническом панкреатите.
Пример: У пациента с панкреатитом после еды может возникать боль (из-за нагрузки на железу) и диарея (из-за нехватки липазы). Решение — прием ферментов + коррекция диеты.
Как воспаление поджелудочной железы нарушает пищеварение?
Воспаление при панкреатите (остром или хроническом) приводит к структурным и функциональным повреждениям поджелудочной железы, что вызывает цепную реакцию нарушений во всей пищеварительной системе. Вот ключевые механизмы:
1. Нарушение выработки ферментов
Поджелудочная железа в норме выделяет пищеварительные ферменты в просвет двенадцатиперстной кишки. При воспалении этот процесс нарушается:
— Снижение синтеза ферментов
Из-за повреждения ацинарных клеток уменьшается выработка:
— Липазы (расщепляет жиры) → стеаторея (жирный стул).
— Протеаз (трипсин, химотрипсин) → плохое усвоение белков.
— Амилазы → нарушение переваривания углеводов.
— Активация ферментов внутри железы
В норме ферменты становятся активными только в кишечнике.
При панкреатите они активируются преждевременно, разрушая ткани самой железы (аутолиз).
Итог: Пища не переваривается полностью → мальабсорбция, потеря веса, дефицит витаминов.
2. Нарушение выработки бикарбонатов
Поджелудочная железа выделяет бикарбонаты, которые:
— Нейтрализуют кислый химус из желудка.
— Создают щелочную среду для работы ферментов.
При воспалении:
— Снижается объем бикарбонатов → среда в 12-перстной кишке остается кислой.
— Ферменты не активируются или разрушаются.
Симптомы: Вздутие, изжога, тяжесть после еды.
3. Гормональный дисбаланс (инсулин, глюкагон)
Воспаление затрагивает островки Лангерганса, что приводит к:
— Дефициту инсулина → повышение сахара в крови → панкреатогенный диабет.
— Избытку глюкагона → распад гликогена и жиров → истощение.
Последствия:
— Скачки глюкозы (гипер- и гипогликемия).
— Плохое заживление ран, мышечная слабость.
4. Нарушение моторики ЖКТ
Воспаленная поджелудочная влияет на работу других органов:
— Желудок: Замедляется эвакуация пищи (гастропарез).
— Кишечник:
— Избыток непереваренной пищи → брожение, газообразование.
— Снижение всасывания → диарея, дефицит витаминов (A, D, E, K).
Симптомы: Тошнота, запоры или поносы, урчание в животе.
5. Последствия для других органов

6. Как восстановить пищеварение при панкреатите?
Диета (стол №5п):
Дробное питание 5–6 раз в день.
Исключение жирного, острого, алкоголя.
Ферментные препараты (Креон, Панзинорм) — во время еды.
Контроль сахара (при панкреатогенном диабете).
Пробиотики для восстановления микрофлоры.
Важно! При хроническом панкреатите 80% функции железы может быть утрачено до появления симптомов. Поэтому диета и ферменты — пожизненно.
Глава 3. Влияние питания на течение болезни
Почему диета — основа лечения панкреатита?
При панкреатите поджелудочная железа не справляется с обычной пищевой нагрузкой. Каждый прием пищи — это «работа» для больного органа, и если питание неправильное, воспаление усиливается.
Диета при панкреатите не просто рекомендация, а ключевой лечебный фактор. Вот почему:
1. Дает поджелудочной железе покой
— Щадящее питание снижает выработку ферментов, предотвращая самопереваривание железы.
— Минимизирует боль (меньше ферментов → меньше раздражения воспаленных тканей).
Пример: При остром панкреатите первые 1–3 дня — голодание, затем строгая диета (стол №5п).
2. Предотвращает осложнения
Неправильное питание при панкреатите приводит к:
Обострениям (жирная/острая пища → резкий выброс ферментов → некроз).
Мальабсорбции (нехватка ферментов → жиры и белки не усваиваются → истощение).
Диабету (постепенное разрушение β-клеток, вырабатывающих инсулин).
Контроль диетой снижает риск этих последствий на 70–80%.
3. Восстанавливает пищеварение
— Дробное питание (5–6 раз в день) → равномерная нагрузка на ЖКТ.
— Правильные продукты (нежирные, вареные, без специй) → меньше раздражения.
— Достаточное количество белка → помогает регенерации железы.
Пример меню:
— Завтрак: Овсяная каша на воде + белковый омлет.
— Обед: Суп-пюре из тыквы + отварная курица.
— Ужин: Треска на пару + пюре из кабачка.
4. Уменьшает зависимость от лекарств
— При строгом соблюдении диеты снижается потребность в обезболивающих и ферментах.
— У 30% пациентов с хроническим панкреатитом ремиссия достигается только за счет питания.
Важно! Без диеты даже самые сильные препараты (Креон, Омепразол) дают временный эффект.
5. Улучшает качество жизни
— Снижает частоту болевых приступов, вздутия, диареи.
— Позволяет избежать госпитализаций и операций.
— Дает энергию (при полноценном усвоении питательных веществ).
Что будет, если не соблюдать диету?
— При остром панкреатите: панкреонекроз, шок, летальный исход.
— При хроническом: прогрессирующий фиброз, диабет, рак поджелудочной.
Вывод: Диета при панкреатите — это не временная мера, а образ жизни. Чем раньше начать ее соблюдать, тем дольше сохранится функция железы.
Связь между питанием и обострениями панкреатита
Питание играет ключевую роль в течении панкреатита. Ошибки в диете — одна из главных причин обострений, наряду с алкоголем и желчнокаменной болезнью.
1. Как еда провоцирует обострение?
1.1. Чрезмерная стимуляция поджелудочной железы
Поджелудочная железа выделяет ферменты в ответ на пищу. Некоторые продукты заставляют ее работать в усиленном режиме, что опасно при воспалении:
— Жирная пища (сало, сливочное масло, жареное мясо) → требует много липазы → перегрузка железы.
— Острое и копченое → раздражает слизистые, усиливает секрецию.
— Алкоголь → вызывает спазм протоков, ферменты «застревают» внутри железы.
Результат: Активация ферментов не в кишечнике, а в самой железе → самопереваривание → отек, боль, некроз.
1.2. Механическое и химическое раздражение
— Грубая клетчатка (капуста, бобовые, грибы) → усиливает перистальтику, вызывает вздутие.
— Кислые продукты (цитрусовые, уксус, газировка) → повышают кислотность, раздражают ЖКТ.
— Горячая или очень холодная еда → спазм протоков.
1.3. Переедание
Большие порции пищи → резкий выброс ферментов → перегрузка поджелудочной железы.
Пример: После застолья с жирными блюдами у 60% пациентов с хроническим панкреатитом возникает обострение.
2. Какие продукты чаще всего вызывают обострение?
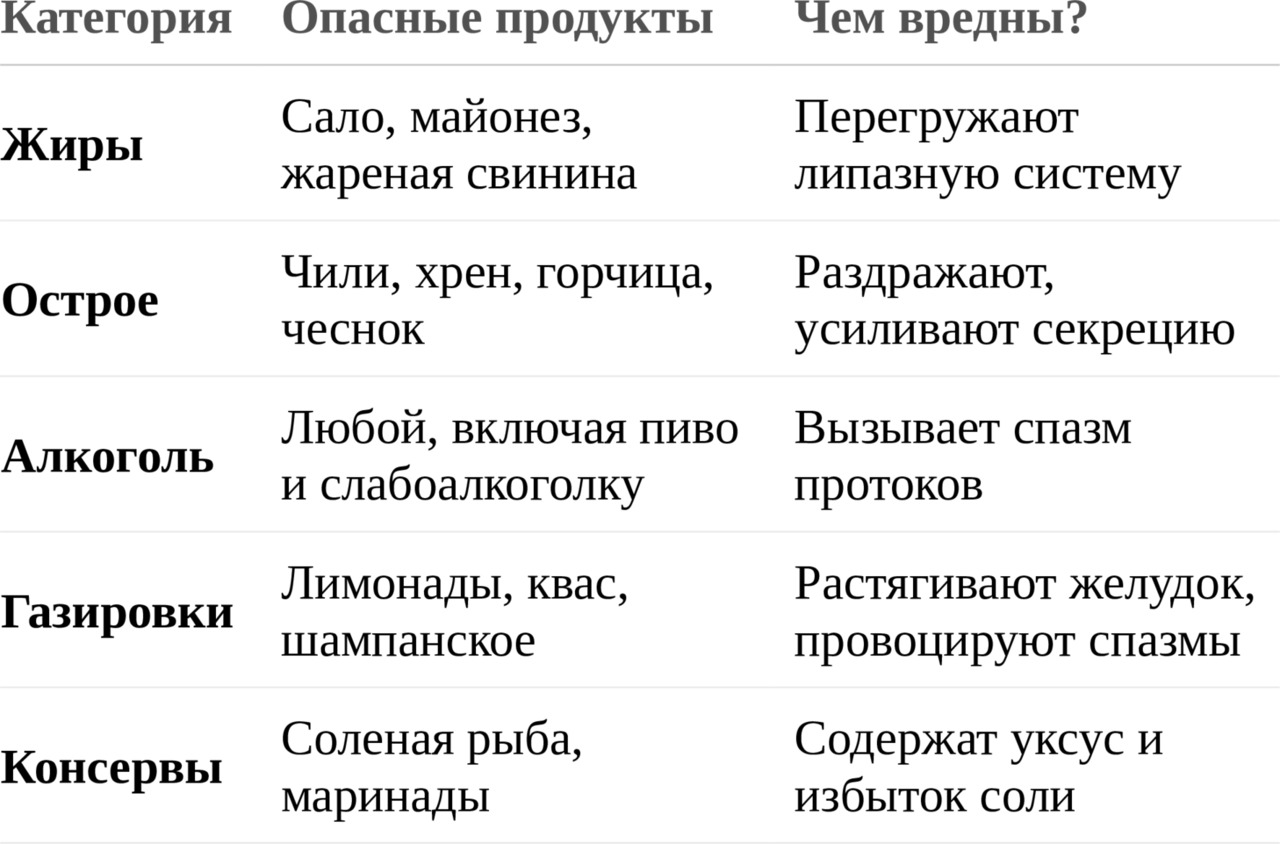
3. Как питаться, чтобы избежать обострений?
3.1. Основные правила
— Дробное питание 5–6 раз в день (порции не более 250–300 г).
— Температура пищи 40–50° C (не горячая и не холодная).
— Способы готовки: варка, тушение, запекание без корочки.
3.2. Безопасные продукты
Белки: Курица, индейка, треска, творог (5%).
Углеводы: Овсянка, гречка, рис, картофель.
Овощи: Кабачки, тыква, морковь (термически обработанные).
Жиры: Растительное масло (1–2 ст. л. в день).
3.3. Пример меню на день
— Завтрак: Овсяная каша + белковый омлет.
— Перекус: Запеченное яблоко.
— Обед: Суп-пюре из тыквы + отварная грудка.
— Полдник: Галеты с нежирным сыром.
— Ужин: Рыба на пару + пюре из цветной капусты.
4. Что делать при угрозе обострения?
Если после еды появились боль, тошнота, вздутие:
— Голод на 12–24 часа (можно воду без газа).
— Холод на область поджелудочной (грелка со льдом).
— Вызов врача при сильной боли или рвоте.
Связь между питанием и обострениями панкреатита прямая:
— Неправильная еда = риск боли, некроза, госпитализации.
— Строгая диета = длительная ремиссия и сохранение функции железы.
Важно! Даже в стадии ремиссии 90% успеха зависит от того, что вы едите.
Глава 4. Основы диеты при панкреатите
Разрешенные и запрещенные продукты при панкреатите
1. Разрешенные продукты (основа диеты)
Белки:
— Постное мясо: курица, индейка, кролик (без кожи и жира)
— Рыба: треска, минтай, щука, судак (отварная или на пару)
— Яйца: белковые омлеты (не более 1 желтка в день)
— Молочные продукты: творог 0—5%, натуральный йогурт без добавок
Углеводы:
— Крупы: овсянка, гречка, рис, манка (на воде или разбавленном молоке)
— Овощи: кабачки, тыква, морковь, картофель (отварные или запеченные)
— Фрукты: печеные яблоки, бананы (спелые), груши без кожуры
Жиры:
— Растительные масла: оливковое, подсолнечное (1—2 ст. л. в день)
— Сливочное масло (ограниченно — до 10 г в день)
2. Запрещенные продукты (провоцируют обострения)
Опасные жиры:
— Сало, бекон, жирное мясо (свинина, утка)
— Жареные блюда, фастфуд
— Майонез, маргарин, кулинарные жиры
Раздражающие продукты:
— Острое: перец, хрен, горчица, чеснок
— Копчености, колбасы, консервы
— Маринады, соленья, уксус
Тяжелые для переваривания:
— Грибы, бобовые (фасоль, горох)
— Капуста белокочанная, редис, редька
— Орехи, семечки
Сладкое и мучное:
— Торты, пирожные, шоколад
— Сдоба, свежий хлеб
— Мороженое
Напитки:
— Алкоголь (абсолютно запрещен)
— Кофе, какао, крепкий чай
— Газированные напитки
— Кислые соки (апельсиновый, грейпфрутовый)
3. Особые случаи
В период обострения:
— Первые 1—3 дня — голод (только вода без газа)
— Затем — слизистые супы, жидкие каши на воде
— Постепенное расширение диеты
В стадии ремиссии:
— Можно осторожно вводить новые продукты
— Следить за реакцией организма
— Сохранять дробное питание (5—6 раз в день)
4. Важные нюансы
— Все блюда должны быть теплыми (не горячими и не холодными)
— Предпочтительные способы готовки: варка, тушение, запекание
— Соль ограничить до 6 г в день
— Сахар — не более 30 г в день
Пример замены вредных продуктов на полезные:
Жареная картошка → Картофельное пюре
Свиная отбивная → Куриная грудка на пару
Торт → Печеное яблоко с творогом
Важно! Даже разрешенные продукты нужно вводить постепенно, наблюдая за реакцией организма. При появлении дискомфорта (боль, вздутие, тошнота) — исключить продукт из рациона.
Дробное питание при панкреатите: почему это важно?
При воспалении поджелудочной железы режим питания не менее важен, чем состав продуктов. Дробное питание (5—6 приемов пищи небольшими порциями) — ключевое условие для выздоровления. Вот почему:
1. Снижает нагрузку на поджелудочную железу
— Большие порции → мощный выброс ферментов → перегрузка воспаленного органа.
— Маленькие порции (250—300 г) → умеренная стимуляция железы → щадящий режим работы.
Эффект: Поджелудочная не перенапрягается, воспаление постепенно стихает.
2. Предотвращает застой желчи и ферментов
— Длительные перерывы между едой → застой секрета → риск образования камней.
— Частые приемы пищи (каждые 2,5—3 часа) → регулярный отток желчи и панкреатического сока.
Важно! Это особенно критично при холецистопанкреатите (сочетанном воспалении поджелудочной и желчного пузыря).
3. Стабилизирует уровень сахара в крови
При панкреатите часто страдает эндокринная функция (выработка инсулина и глюкагона).
— Редкие обильные трапезы → резкие скачки глюкозы → нагрузка на β-клетки.
— Дробное питание → плавное усвоение углеводов → профилактика панкреатогенного диабета.
4. Улучшает усвоение питательных веществ
— При недостатке ферментов маленькие порции перевариваются полноценнее.
— Снижается риск:
— Стеатореи (жирного стула)
— Метеоризма
— Авитаминоза
5. Конкретные рекомендации
Оптимальный график питания
7:00 — Легкий завтрак (каша на воде)
10:00 — Перекус (творог/запеченное яблоко)
13:00 — Обед (суп + паровая котлета)
16:00 — Полдник (омлет/йогурт)
19:00 — Ужин (рыба + овощи)
21:00 — Кефир/кисель (при необходимости)
Размер порций
— Основные приемы пищи: 250—300 г
— Перекусы: 100—150 г
— Напитки: 150—200 мл
Запрещено:
— Пропускать приемы пищи
— Объедаться «впрок»
— Есть на ночь тяжелую пищу
6. Научное обоснование
Исследования показывают:
У пациентов с дробным питанием на 40% реже случаются обострения.
На 30% лучше усваиваются белки и витамины.
Риск развития диабета снижается в 2 раза.
Дробное питание — не просто «совет врача», а физиологичная необходимость при панкреатите. Это:
Профилактика боли и осложнений
Поддержка пищеварения
Шанс сохранить функцию поджелудочной
Методы приготовления пищи при панкреатите: безопасные и опасные способы
Правильная кулинарная обработка продуктов при панкреатите не менее важна, чем их выбор. Некоторые методы приготовления сохраняют питательную ценность и щадят поджелудочную, другие — провоцируют обострения.
1. Разрешенные методы приготовления
1. Варка
Почему безопасно:
— Не требует добавления масла
— Сохраняет легкоусвояемую структуру продуктов
— Позволяет удалять экстрактивные вещества (при варке в двух водах)
Что готовить:
— Супы на втором бульоне (овощные, крупяные)
— Каши на воде или разбавленном молоке
— Отварное мясо/рыба
Лайфхак:
После закипания мяса слейте первый бульон — это уменьшит содержание вредных пуринов.
2. Приготовление на пару
Преимущества:
— Максимально сохраняет витамины
— Не образует канцерогенов
— Не требует жира
Идеальные блюда:
— Паровые котлеты из индейки или трески
— Омлеты без желтков
— Овощные суфле
Совет:
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.