
Бесплатный фрагмент - Эпилепсия и ее возможная связь с нарциссизмом
Раскрыты основные аспекты, рассказана реальная история и раскрыт эффективный ритуал
Предисловие

В книге подробно раскрывается понятие эпилепсии. Рассказывается о способах управления этим заболеванием, как с помощью противоэпилептических препаратов, так традиционных лекарственных средств. Раскрываются диетические методы лечения эпилепсии Делается предположение о связи эпилепсии и нарциссизма. Рассказывается реальная история. Дается описание противоэпилептического магического обряда.
Возможны противопоказания. Требуется консультация специалиста.
I Эпилепсия: основные аспекты
1.1 Понятие эпилепсии. Диагноз эпилепсии

Понятие эпилепсии
Эпилепсия — другое название — судорожное расстройство. В народе иногда ее называют падучей болезнью. Слово «эпилепсия» происходит от древнегреческого слова, означающего «захватывать, владеть или причинять страдания».
Эпилепсия — это комплекс неврологических заболеваний, отличающихся склонностью к рецидивирующим непроизвольным приступам. Приступ представляет собой резкий скачок патологической электрической активности в мозге, способной провоцировать разнообразные проявления — от кратковременной потери сознания и дрожания мышц до продолжительных судорожных актов. Подобные эпизоды могут повлечь за собой телесные повреждения, как напрямую — вследствие падений или ушибов, так и опосредованно — из-за аварий либо несчастных случаев.
Эпилепсия может рассматриваться в качестве хронического расстройства центральной нервной системы — ЦНС, характеризующееся устойчивой склонностью к рецидивам эпилептических припадков, а также комплексом последствий, затрагивающих нейробиологические процессы, когнитивные способности, эмоциональное состояние и социальную адаптацию пациента. Она относится к числу наиболее распространенных неврологических патологий.
Рассматриваемое заболевание чаще встречается у детей и у являющихся пожилыми людей.
Диагноз эпилепсии
Диагноз эпилепсии обычно подтверждается хотя бы двумя непроизвольными приступами, разделенными периодом более 24 часов. Тем не менее, в отдельных ситуациях он может быть установлен уже после одного спонтанного приступа, если клиническая картина свидетельствует о значительной вероятности повторения. Одиночные приступы, не связанные с повышенным риском рецидива либо вызванные выявленными факторами, не расцениваются как проявление эпилепсии.
1.2 Приступ (или припадок). Подтверждение
Приступ (или припадок)
Приступ эпилепсии — это временной отрезок, сопровождающийся проявлением различных симптомов вследствие чрезмерной локальной синхронизации нервных импульсов в мозге. К ним относятся, к примеру, неконтролируемые мышечные подергивания, охватывающие все тело с утратой сознания (тонико-клонические приступы), либо ограниченные судороги одной части тела при различной степени нарушения осознанности (частичные, или очаговые приступы), а также кратковременная потеря сознания без явных внешних признаков (абсансы). Подавляющее большинство таких эпизодов длится менее двух минут, после чего человеку требуется время для восстановления Во время приступа возможна утрата контроля за мочеиспусканием.
Приступ (или судорожный припадок) — это резкий выброс патологической электрической активности в мозге, способный провоцировать разнообразные проявления: от кратковременной потери сознания и подергиваний мышц до продолжительных судорог. Подобные эпизоды могут повлечь за собой телесные повреждения — как непосредственно (например, ушибы, переломы), так и опосредованно из-за несчастных случаев.
Подтверждение
Эпилепсию обычно подтверждают при наличии как минимум двух самостоятельных приступов, разделенных периодом свыше 24 часов. Тем не менее, в ряде ситуаций диагноз можно выставить уже после одного эпизода, если клиническая картина говорит о высокой вероятности повторения.
Одиночные приступы, не связанные с повышенной склонностью к рецидиву или спровоцированные известными факторами, не являются показанием к диагностике эпилепсии.
1.3 Симптомы. Продолжительность заболевания
Симптомы
Прерывистые эпизоды потери сознания, патологическая дрожь, отсутствие взгляда, изменения в восприятии зрительной картины, колебания настроения и/или иные нарушения когнитивных функций
Продолжительность заболевания
Долгосрочная перспектива.
1.4. Эпилептический статус. Кластеры приступов. Постиктальная стадия
Эпилептический статус
Эпилептический статус — это состояние, при котором следующий припадок наступает до полного восстановления после предыдущего, сопровождаясь выраженными нарушениями сознания, гемодинамики, дыхательной функции или гомеостаза. С практической точки зрения, более трех генерализованных судорожных приступов за период в 24 часа уже можно рассматривать как проявление, угрожающее развитием эпилептического статуса.
Кластеры приступов
Кластеры приступов представляют собой несколько эпизодов судорог, происходящих за короткий временной отрезок при неполном восстановлении между ними. Такие явления отличаются от эпилептического статуса, хотя иногда они могут пересекаться.
Эпилептический статус — это состояние, при котором следующий припадок наступает до полного восстановления после предыдущего, сопровождаясь выраженными нарушениями сознания, гемодинамики, дыхательной функции или гомеостаза. С практической точки зрения, более трех генерализованных судорожных приступов за период в 24 часа уже свидетельствует о состоянии, несущем угрозу развития эпилептического статуса.
Трактовка понятия «кластеры приступов» разнится в научных работах, однако под кластерами приступов чаще всего имеют в виду две и более судорожные атаки за 24 часа либо значительный рост числа приступов по сравнению с нормальным уровнем пациента. Распространенность таких приступов колеблется от 5% до 50% среди больных эпилепсией — разница обусловлена особенностями определений и составом исследуемых групп.
Чаще всего кластеризация наблюдается у лиц с лекарственно-устойчивой формой заболевания, высокой исходной частотой приступов или определенными типами эпилептических синдромов. Наличие кластеров приступов связано с ростом обращений за экстренной помощью, снижением качества жизни, ухудшением социальной адаптации и, вероятно, повышает риск преждевременной гибели.
Постиктальная стадия
Сразу после окончания припадка (в иктической фазе) начинается период восстановления, сопровождающийся расстройством сознания — так называемым постиктальным состоянием, продолжающимся от нескольких минут до нескольких дней. В это время могут наблюдаться замедление мыслительных процессов, жалобы на головную боль, общую слабость, дискомфорт, а также затруднения с речью и координацией движений. У некоторых пациентов развивается паралич Тодда — временная потеря двигательной функции в ограниченной области тела. Постиктальный психоз выявляется примерно у 2% людей с эпилепсией, преимущественно после серии генерализованных тонико-клонических припадков.
1.5 Психосоциальный аспект

Возможное влияние
Эпилепсия может существенно повлиять на психологическое и социальное благополучие. Люди с этим заболеванием могут испытывать социальную изоляцию, стигму или функциональную инвалидность, что может привести к снижению уровня образования и уменьшению возможностей трудоустройства. Эти проблемы часто распространяются и на членов семьи, которые также могут столкнуться со стигмой и увеличением бремени ухода за больным.
Некоторые психические и нейроразвивающие расстройства чаще встречаются у людей с эпилепсией. К ним относятся депрессия, тревожность, обсессивно-компульсивное расстройство (ОКР) и мигрень Синдром дефицита внимания и гиперактивности (СДВГ) особенно распространен среди детей с эпилепсией, встречаясь в три-пять раз чаще, чем в общей популяции. СДВГ и эпилепсия вместе могут существенно влиять на поведение, обучение и социальное развитие Эпилепсия также чаще встречается у детей с расстройствами аутистического спектра.
Психические расстройства
Примерно у каждого третьего человека с эпилепсией в анамнезе есть психическое расстройство. Считается, что эта связь отражает сочетание общих нейробиологических механизмов и психосоциального воздействия жизни с хроническим неврологическим заболеванием.
Некоторые исследования также предполагают, что психические расстройства, такие как депрессия, могут предшествовать началу эпилепсии у некоторых людей, особенно у тех, кто страдает фокальной эпилепсией. Однако характер этой связи остается предметом исследования и может включать общие пути, диагностическое совпадение или другие искажающие факторы.
Примечание:
Фокальная эпилепсия представляет собой тип заболевания, при котором очаг возникновения эпилептической активности расположен в пределах одного отдела головного мозга. В отличие от генерализованных форм, при которых поражены обширные области, фокальные приступы начинаются в ограниченной области и сопровождаются симптомами, определяемыми месторасположением патологического очага.
Сопутствующие депрессия и тревога связаны с ухудшением качества жизни, увеличением использования медицинских услуг, снижением эффективности лечения (включая хирургическое вмешательство) и более высокой смертностью. Некоторые исследования предполагают, что эти психические расстройства могут влиять на качество жизни больше, чем тип или частота приступов.
1.6 Причины. Аспект контроля

Причины
Причина чаще всего остается неустановленной, однако эпилептические припадки могут развиваться вследствие повреждения мозга, инсульта, воспалительных процессов, новообразований, наследственных патологий либо отклонений в развитии нервной системы. Случаи заболевания, провоцируемые другими факторами, возможно предупредить.
Аспект контроля
Около 69% случаев эпилепсии поддаются эффективному контролю благодаря противосудорожным средствам, среди которых имеются доступные по цене варианты терапии. При отсутствии реакции на медикаментозное лечение рассматриваются альтернативные методы, включая хирургию, стимуляцию нервной ткани и корректировку питания. У некоторых пациентов заболевание может полностью исчезнуть, и через некоторое время курс терапии оказывается не нужен.
1.7 Признаки и симптомы. Отношение к людям с эпилепсией. Психосоциальный аспект
Признаки и симптомы
Эпилепсия отличается устойчивой склонностью к рецидивирующим неконтролируемым припадкам, которые могут проявляться по-разному в зависимости от локализации пораженных участков головного мозга, возраста момента диагностики и формы заболевания.
Отношение к людям с эпилепсией
Отношение к людям с эпилепсией варьируется в зависимости от региона, а их симптомы, воспринимаемые как пугающие, часто становятся причиной социального осуждения. В ряде государств действуют ограничения на управление транспортными средствами — чтобы возобновить права, пациент должен быть определенное время в ремиссии.
1.8 Контрацепция и беременность. Прогноз

Контрацепция и беременность
У пациенток с эпилепсией возможна временная активизация приступов в начале применения гормональных контрацептивов. Некоторые противоэпилептические средства влияют на печеночные ферменты, ускоряя метаболизм гормональных контрацептивов, что снижает их защитный эффект — это повышает риск нежелательной беременности, особенно при назначении препаратов, способных провоцировать пороки развития. Среди таких средств выделяются карбамазепин, эсликарбазепин ацетат, окскарбазепин, фенобарбитал, фенитоин, примидон и руфинамид.
Высокие дозировки перампалла и топирамата также обладают выраженным ферментным индуцирующим действием. Обратная ситуация наблюдается при одновременном применении ламотригина и гормональных контрацептивов: последний может снижать концентрацию ламотригина в крови, ослабляя его терапевтическую активность. При правильном использовании оральные контрацептивы имеют показатель неудач около 1%, однако у женщин с эпилепсией этот показатель достигает 3–6%.
Наиболее надежным методом контрацепции для этих пациенток считается внутриматочная спираль, особенно при отсутствии планов на беременность. Хотя у женщин с эпилепсией и сопутствующими патологиями вероятность зачатия может быть слегка понижена, она все равно остается значимой. Женщины с бесплодием и эпилепсией демонстрируют аналогичные результаты при ЭКО и других вспомогательных репродуктивных процедурах по сравнению с контрольной группой, хотя существует повышенный риск самопроизвольного выкидыша.
После наступления беременности возникают два ключевых вызова, связанных с этим периодом. Во-первых, существует вероятность появления припадков, а во-вторых — потенциальное воздействие противоэпилептических средств на развитие плода, которое может проявиться в виде врождённых пороков. Женщинам с эпилепсией часто требуется продолжение терапии, поэтому главная задача — найти баланс между контролем приступов и минимизацией риска побочных эффектов от медикаментов.
Беременность, как правило, не оказывает значительного влияния на частоту эпилептических приступов. Тем не менее, их возникновение может спровоцировать осложнения, включая преждевременные роды либо рождение ребенка с низким весом. Некоторые антиконвульсанты обладают выраженным тератогенным действием — способны вызывать врождённые аномалии, замедлять рост плода и нарушать нейропсихическое развитие, вплоть до когнитивных и поведенческих отклонений у новорожденного.
Однако большинство пациенток с эпилепсией успешно проходят беременность и рождают здоровых детей. Риск особенно высок при применении определенных препаратов — таких как вальпроевая кислота и карбамазепин, а также при высоких дозировках. Прием фолиевой кислоты, в частности в составе пренатальных комплексов, помогает снизить эти риски. Заранее запланированная беременность позволяет женщинам с эпилепсией адаптировать режим лечения, перейдя на более безопасные схемы с уменьшенной дозой лекарства. Хотя противосудорожные препараты могут содержаться в грудном молоке, женщины с эпилепсией могут кормить своих детей грудью, и польза обычно перевешивает риски.
Прогноз
Эпилепсия чаще всего относится к хроническим нарушениям центральной нервной системы, однако продолжительность течения болезни может отличаться в зависимости от типа судорог, причины патологии и эффективности терапии. Несмотря на то что полное излечение встречается редко, в ряде случаев состояние считается излечившимся. По определению Международной ассоциации по изучению эпилепсии (ILAE), эпилепсия признается вылеченной у пациентов, у которых отсутствие приступов длилось не менее десяти лет, а последние пять лет не использовались противоэпилептические средства.
Около 60–70% людей с эпилепсией добиваются значительного снижения числа приступов благодаря правильному назначению медикаментов, и многие остаются в ремиссии на протяжении многих лет. Тем не менее, исход зависит от формы заболевания и его причин. Быстрый положительный эффект от лечения — один из ключевых показатель успеха в будущем; слабый начальный контроль над приступами часто указывает на неблагоприятный прогноз. К факторам риска ухудшения прогноза относятся наличие структурных изменений в мозге, сопутствующие расстройства развития, а также высокая частота приступов на начальном этапе заболевания, хотя данные по этим аспектам не всегда однозначны.
Более того, эпилепсия особенно распространена в регионах с низким и умеренным уровнем дохода, где живёт около 80% всех страдающих ею людей. Здесь до 75% пациентов так и не получают адекватной медицинской помощи. Отсутствие лечения повышает вероятность получения травм, развития психических расстройств, а также преждевременной смерти, в том числе внезапной неожиданной смерти при эпилепсии (SUDEP).
1.9 Степень влияния со стороны заболевания на когнитивные расстройства. Смертность. Эпидемиология

Степень влияния со стороны заболевания на когнитивные расстройства
Когнитивные расстройства — снижение когнитивных способностей (внимание, память, речь, восприятие, двигательная координация, регуляторные функции), ощущаемое субъективно либо подтверждённое объективно, в результате органического поражения центральной нервной системы разной причины, превышающее уровень, соответствующий возрасту и уровню образования индивидуума, что влечет за собой ограничение успешности обучения, трудовой и повседневной жизнедеятельности, а также затрудняет социальную адаптацию.
Когнитивные расстройства довольно распространены при эпилепсии, однако точно установить степень их влияния со стороны самого заболевания затруднительно. Причину снижения когнитивных способностей можно усмотреть либо в первичной патологии (например, эпилепсия, обусловленная мезиальным височным склерозом), либо во вторичных факторах — таких как травмы мозга от падений во время приступа или нарушения, возникающие из-за медикаментозной или хирургической терапии.
У большинства пациентов, чьи приступы поддаются контролю, когнитивные показатели остаются стабильными. Тем не менее тяжелая рефрактерная форма эпилепсии ассоциируется с выраженным негативным воздействием на кognитивные функции. Учитывая разнообразие клинических проявлений, невозможно однозначно предсказать, приведет ли конкретный случай к ухудшению познавательных процессов, однако выделяют следующие особенности:
— Наличие эпилепсии повышает вероятность развития деменции Альцгеймера (и наоборот). — Длительные припадки оказывают больший вред, чем кратковременные. — Повторяющиеся судороги ведут к постепенному истончению коры головного мозга.
Смертность
Люди с эпилепсией подвержены повышенному риску ранней смерти по сравнению с остальными — этот показатель варьируется от 1,6 до 4,1 раз больше, чем у общего контингента. Особенно заметен рост смертности среди пожилых пациентов. Причинный фактор, определяющий заболевание, влияет на степень опасности: если эпилепсия имеет неустановленную этиологию, риск смерти остается умеренным. Основные причины летальных исходов связаны с такими состояниями, как эпилептический статус, суицидальные попытки, получение травм и внезапная неожиданная смерть при эпилепсии (ВНСЭП). Смерть вследствие эпилептического статуса чаще всего наступает из-за тяжелого фундаментального расстройства, а не из-за пропущенных приемов препаратов.
Частота самоубийств у лиц с эпилепсией в 2–6 раз выше, хотя точные причины этого явления пока не выявлены. ВНСЭП встречается примерно в 15% случаев смертей, связанных с эпилепсией, и вероятно, коррелирует с количеством генерализованных тонико-клонических припадков. Однако способы снижения этой угрозы пока не установлены. К факторам риска ВНСЭП относятся ночное возникновение генерализованных судорог, приступы во время нахождения одного в комнате и рефрактерная форма болезни. По прогнозам, в Великобритании 40–60% смертей можно было бы предотвратить. В условиях развивающихся стран большинство смертельных случаев происходит из-за отсутствия лечения, что приводит к падениям или развитию эпилептического статуса.
Эпидемиология
Эпилепсия является одним из самых частых тяжелых неврологических расстройств — примерно 50 млн человек страдают этим недугом по данным на 2021 год, при этом основная масса пациентов находится в странах со средним и низким уровнем дохода. Активная форма болезни встречается примерно в 5–7 случаях на каждые 1000 человек, тогда как общая (пожизненная) распространенность колеблется в пределах 6–9 на 1000. Оба показателя выше в регионах с ограниченными экономическими возможностями.
Годовая заболеваемость — число новых случаев в год на 100 тыс. населения — оценивается в 50–70 на 100 000 жителей по всему миру, согласно результатам масштабных демографических исследований. Эти цифры особенно значительны в развивающихся странах, хотя и в государствах с высоким уровнем дохода повышенный риск выявления болезни зафиксирован среди низкообеспеченных слоёв общества и представителей отдельных этнических групп.
Заболевание способно проявиться в любой возрастной категории, однако наибольшая частота возникновения наблюдается в младенчестве и после 65 лет, что указывает на двухвершинное распределение заболеваемости. В странах с развитой экономикой пик заболеваемости приходится на первый год жизни, затем происходит спад в зрелом возрасте, и вновь отмечается рост после 85 лет. Рост числа случаев среди пожилых обусловлен присутствием возрастных патологий, таких как инсульты, новообразования мозга и дегенеративные процессы нервной системы.
В странах со скромными и умеренными доходами пик заболеваемости приходится на подростков и молодых взрослых, что может быть связано с последствиями травм, инфекционных процессов и нехваткой своевременного выявления у лиц пожилого возраста. Эпилепсия регистрируется у мужчин чаще, чем у женщин — данное расхождение возможно объясняется разной степенью воздействия факторов риска, а также меньшей вероятностью диагностирования болезни у женщин в отдельных регионах из-за влияния культурных и социальных норм.
На фоне высокой распространенности и частоты новых случаев эпилепсия остается серьезной мировой проблемой, вызывающей значительные трудности в виде инвалидности, общественного осуждения и повышенной смертности до достижения зрелого возраста. Ежегодно она способствует потере около 13 млн лет здоровой жизни по шкале DALY, при этом основная нагрузка приходится на население регионов с ограниченными возможностями, где дефицит диагностики и терапии продолжает оставаться критическим.
1.10 История. Стигма. Социальная и культурная сфера. Стигма
История

Древнейшие медицинские свидетельства указывают на то, что эпилепсия поражала людей уже с первых этапов записанной истории. На протяжении всей античности ее происхождение связывали с духовными причинами.
Наиболее ранний документ, содержащий описание припадка эпилепсии, датируется примерно 2000 годом до н.э. и представляет собой текст на аккадском языке — одном из основных языков Древней Месопотамии. В нем человек страдает от состояния, вызванного воздействием бога Луны, и проходит процедуру изгнания демонов. Упоминание об эпилептическом припадке встречается в Кодеkсе Хаммурапи (приблизительно 1790 г. до н.э.), где он служит поводом для возврата купленного раба с компенсацией. Также в папирусе Эдвина Смита (примерно 1700 г. до н.э.) фиксируются отдельные случаи судорожных приступов, характерных для эпилепсии.
Самый полный исторический труд, описывающий заболевание, — это «Сакикку», медицинский клинописный текст из Вавилона, созданный между 1067 и 1046 годами до н. э. Он детально раскрывает признаки, симптомы, методы лечения, прогнозы и разделяет различные формы припадков. Поскольку вавилонцы не располагали научным пониманием болезни, они интерпретировали эпилепсию как одержимость злобными духами и применяли ритуальные способы очищения. Примерно в 900 году до н.э. врач Пунарвасу Атрея дал трактовку эпилепсии как потери сознания, которую затем взяли на вооружение в аюрведическом труде «Чарака Самхита» (около 400 года до н.э.).
Древние греки питали противоречивые мнения о состоянии, известном сегодня как эпилепсия. Считая ее проявлением духовной одержимости, они одновременно видели в ней знак божественного дара — признак гения и связи с высшей силой. Это заболевание получило название «священная болезнь» (древнегреческое: ἡ ἱερὰ νόσος). В мифологии оно ассоциировалось с лунными божествами — Селеной и Артемидой, чье недовольство могло спровоцировать приступ у разгневавших их людей. Некоторые древние источники даже приписывают данное заболевание таким выдающимся личностям, как Юлий Цезарь.
Однако существовало и другое направление — школа Гиппократа. В V веке до н.э. он отказался от концепции божественного происхождения состояния, заявив, что эпилепсия — не следствие влияния духов, а медико-физиологическое явление, корнями уходящее в функционирование мозга. Его ключевой труд «О священной болезни» стал попыткой осмыслить заболевание через призму научного подхода.
Гиппократ критиковал теории, связывающие болезнь с магией и суеверием, обвиняя их в распространении невежества. Он подчеркивал значение наследственности как фактора риска, описывал тяжелые последствия при раннем появлении симптомов, указывал на особенности внешнего вида пациентов и освещал социальное осуждение, связанное с диагнозом.
Вместо «священной болезни» он предпочитал термин «большая болезнь» — от которого произошло современное словосочетание «большой маляр», применяемое к тонико-клоническим припадкам. Несмотря на глубокий анализ, продемонстрированный Гиппократом, его взгляды долгое время не находили широкого признания. Убежденность в присутствии зловещих духов сохранялась почти до XVII века. Отдельные практики, например Менекрат из Сиракуз, славились способностью избавлять людей от «священной болезни» путем лечения.
В Древнем Риме питание и напитки потребляли из разных сосудов, чем у больных — такова была практика. Многие верили, что сплюнув себе в грудь, можно остановить прогрессирование недуга.
По мнению Апулея и других древних врачевателей, при диагностике эпилепсии обращали внимание на воспаление участка гагата; дым от этого вещества мог провоцировать приступы. Некоторые свидетельства упоминают использование гончарного круга — вероятно, это отсылка к светочувствительной форме заболевания.

В различных культурах носители эпилепсии сталкивались с осуждением, социальным отторжением либо лишением свободы. До середины ХХ века в Танзании и других регионах Африки заболевание связывали с порчей, ведьмовством или заражением, считая его заразным.
В знаменитом лечебнице Сальпетриере, где зарождалась современная неврология, Жан-Мартен Шарко наблюдал пациентов с эпилепсией рядом с психически нездоровыми, больными сифилисом и лицами с умственными расстройствами, совершившими преступления.
Эпилепсия в Древнем Риме называлась morbus comitialis — «болезнь зала собраний» — и воспринималась как проклятие божеств. На севере Италии ее долгое время именовали болезнью святого Валентина. В США в 1840-х годах она именовалась «падучей болезнью» или «приступами падения», рассматривалась как форма психического расстройства. Во Франции тем временем применялись такие термины, как haut-mal («высокое зло»), mal-de-terre («земной недуг»), mal de Saint-Jean («болезнь Святого Иоанна»), mal des enfants («детский недуг») и mal-caduc («падучее состояние»). Людей с эпилепсией часто называли tombeurs — буквально «падающими», поскольку их припадки сопровождались потерей сознания и падением.
В середине XIX столетия появился первый действенный противосудорожный препарат — бромид. Современным лекарством, предназначенным для терапии, стал фенобарбитал, созданный в 1912 году, а фенитоин начал использоваться с 1938 года.
Социальная и культурная сфера
Эпилепсия оказывает заметное влияние на общество и культуру, при этом проявляясь по-разному в разных регионах и условиях. Лица, живущие с этим заболеванием, зачастую сталкиваются с предрассудками, ограничениями в законодательстве, финансовыми проблемами, а также трудностями при получении образования и трудоустройстве. Формирование общественного взгляда на эпилепсию определяется традициями, представлениями в средствах массовой информации и степенью информированности населения.
Деятельность неправительственных организаций и глобальных учреждений направлена на повышение осведомлённости, ослабление дискриминации и обеспечение равного доступа к медицинской помощи. Проблемы, связанные с отказом в обучении, высокой безработицей и чувством отчуждения, дополнительно ухудшают состояние пациентов. Несмотря на наличие эффективных медикаментов и выгодных подходов к лечению, в ряде стран остается серьезный разрыв в обеспечении доступа к терапии, что требует усиления системы здравоохранения и комплексной работы в сфере общественного здоровья.
Стигма
Социальная стигма, связанная с эпилепсией, присутствует повсеместно и оказывает значительное влияние на экономическую, социальную и культурную сферы жизни людей с этим расстройством. Мифы о болезни сохраняются во множестве обществ — например, считают, что она передается воздушно-капельным путем, представляет собой форму психического расстройства либо вызывается магическими силами.
В ряде регионов Африки, включая Танзанию и Уганду, эпилепсию часто связывают с демонической одержимостью, колдовством или отравлениями, при этом ее по-прежнему воспринимают как инфекционное заболевание. Подобные предвзятости зафиксированы и в странах Южной Азии, таких как Индия, и в Китае, где эпилепсия служит причиной отказа в заключении брака. В Великобритании официально признавали эпилепсию основанием для расторжения брачных контрактов до 1971 года.
Стигма также влияет на реакцию человека на диагностику. Некоторые пациенты скрывают свои приступы из страха перед осуждением или исключением из общества. По данным исследования 2024 года, 64,8% членов семей людей с эпилепсией отметили наличие умеренной стигматизации, что коррелировало с более негативным восприятием заболевания. Степень стигматизации возрастала у родственников тех пациентов, которые испытывали более частые приступы или проявляли несоблюдение терапии.
Негативное отношение к эпилепсии способно сказаться на образовательной карьере и академической успешности. У детей с этим заболеванием выше вероятность снижения успеваемости из-за совокупности неврологических особенностей, побочных действий медикаментов и социальной изоляции.
В зрелом возрасте стигматизация может уменьшать шансы на получение работы и вызывать дискриминацию на предприятии. Взрослые с эпилепсией чаще сталкиваются с безработицей или неполной занятостью по сравнению с общим числом граждан, что связано отчасти с опасениями работодателей относительно безопасности, эффективности труда и несения ответственности. Сообщение о диагнозе при подаче документов или на собеседовании может спровоцировать отказ, однако скрывать свое состояние — значит потерять возможность получить необходимую адаптацию условий труда.
1.11 Экономическое воздействие. Ограничения на вождение и законодательство. Правозащитные и вспомогательные организации

Экономическое воздействие
Эпилепсия вызывает серьезное экономическое бремя на личном и общественном уровнях. Прямые расходы охватывают диагностику, терапию и длительный мониторинг болезни — в том числе приобретение антиэпилептических средств и лечение в стационаре. Косвенные затраты формируются из-за снижения трудовой активности, безработицы и преждевременной гибели пациентов. В условиях недостаточной развитости системы здравоохранения, характерных для стран с низким и средним доходом, значительная часть расходов на медицинскую помощь ложится на плечи самих больных и их семей.
Согласно моделированию, проведенному в 2021 году, совокупные мировые расходы, связанные с эпилепсией, составляют около 119,27 млрд долларов ежегодно. Этот показатель рассчитан с учётом численности примерно 52,51 млн человек, живущих с заболеванием, и нормативов расходов на душу населения, с поправкой на невыполнение планов лечения. Доступ к качественной медицинской помощи остается ограниченным в регионах с низкими доходами, что приводит к увеличению количества избежанных приступов, травм и экстренной медицинской помощи. В США приступы обходятся в приблизительно один миллиард долларов в год.
В Европе в 2004 году расходы на эпилепсию достигли 15,5 млрд евро. По данным Индии, ежегодные издержки связаны с этим состоянием составляют 1,7 млрд долларов или 0,5% от ВВП страны. Эпилепсия занимает около 1% всех случаев обращений в отделения скорой помощи США (до 2% среди детей).
Ограничения на вождение и законодательство
Риск аварии у пациентов с эпилепсией примерно в два раза выше, из-за чего в ряде регионов мира их ограничивают в праве управлять транспортными средствами или допускают к вождению только при выполнении строго определенных условий. Считается, что замедленная диагностика становится одной из причин некоторых избежимых ДТП — согласно одному из исследований, большинство инцидентов случались именно у лиц с невыявленными немоторными приступами, тогда как у тех, кто страдает моторными формами, приступы были зафиксированы уже на ранних этапах заболевания.
В отдельных странах врачи обязаны по закону информировать лицензирующие органы о возникновении приступа, тогда как в других случаях обязательство лежит на самом пациенте — сообщить о приступе добровольно. К числу государств, где обязана действовать медицинская профессия, относятся Швеция, Австрия, Дания и Испания.
Что касается стран, где ответственность лежит на пациенте, — это Великобритания и Новая Зеландия; врачи могут передавать информацию в компетентные органы, если сочтут, что человек сам об этом не сообщил. В Канаде, США и Австралии правила подачи информации варьируются в зависимости от региона — штата или провинции.

Когда приступы находятся под хорошим контролем, большинство людей считают допустимым предоставление права на вождение транспортных средств. Период непрерывного отсутствия припадков, необходимый перед оформлением водительских прав, различается в зависимости от страны. В ряде государств этот срок составляет от одного до трёх лет без рецидивов. В США длительность такого интервала устанавливается отдельно для каждого штата — от трех месяцев до года.
Людям с диагнозом эпилепсия или другими формами судорожных состояний обычно не предоставляют пилотские лицензии. В Канаде кандидаты с одним приступом могут претендовать на ограниченную лицензию после пятилетнего периода без обострений, при условии нормальных результатов медицинских исследований; также рассматриваются случаи фебрильных судорог и приступов, спровоцированных веществами.
В США Федеральное авиационное управление запрещает получение коммерческой пилотской лицензии людям с эпилепсией, однако в исключительных ситуациях возможны разрешения для тех, у кого был один приступ или фебрильная форма заболевания, а также для лиц, достигших взрослой жизни без рецидива и без применения препаратов.
В Великобритании для получения полной национальной лицензии частного пилота необходимо соблюдение того же требования, что и для профессиональной водительской лицензии: минимум десять лет без припадков при отсутствии лечения. Тем, кто не проходит это условие, может быть выдана ограничительная лицензия при наличии пятилетнего периода ремиссии.
Правозащитные и вспомогательные организации
Существуют структуры, предоставляющие помощь тем, кто столкнулся с эпилепсией, и их семьям. В 1997 году Международное бюро по эпилепсии (IBE), Международная лига против эпилепсии (ILAE) и Всемирная организация здравоохранения запустили Глобальную кампанию против эпилепсии (GCAE), целью которой стало избавление заболевания от предвзятости, повышение уровня информированности населения и совершенствование подходов к лечению и оказанию помощи пациентам с эпилепсией.
В США фонд эпилепсии является национальной организацией, направленной на интеграцию людей с данным расстройством в общество, обеспечение их социальной адаптации и развитие научных разработок в поисках эффективного лечения. Этот фонд совместно с рядом медицинских учреждений и частными лицами организует группы поддержки в стране. В Австралии Национальный фонд эпилепсии занимается оказанием помощи, проведением образовательных программ и финансированием исследований для лиц, сталкивающихся с эпилепсией.
Международный день эпилепсии (Всемирный день эпилепсии) был официально установлен в 2015 году и празднуется во второй понедельник февраля.
День фиолетового цвета — еще одна международная акция по повышению осведомленности о болезни, созданная девочкой-подростком Кэссиди Меган из Канады в 2008 году. Он проводится ежегодно 26 марта.

1.12 Исследования
Направления исследований
Научные работы по эпилепсии ориентированы на раскрытие источников припадков, совершенствование способов диагностики и создание более действенных терапевтических подходов. Области исследования включают генетику, нейронауку, фармакологию и биомедицинское проектирование, все во имя одной цели — уменьшения нагрузки, вызванной этим заболеванием. Ученые активно исследуют процессы формирования эпилепсии (эпилептогенез) с целью обнаружения путей полной профилактики недуга.
Животные модели
Для изучения эпилепсии активно применяют животные модели, дающие возможность понять процессы возникновения припадков, характер прогрессирования недуга и эффективность терапевтических мер. Наиболее распространенными являются грызуны, чьи моделируемые состояния основываются на воздействии химикатов (напр., каиновой кислотой, пилокарпином), электростимуляции (включая метод киндлинга), мутациях генов и иных подходах.
Кроме того, используются другие виды — например, зебровые рыбы, собаки и приматы, что позволяет имитировать особенности, затруднённые для воспроизведения у грызунов, такие как сложная поведенческая реакция или длительные циклические проявления припадков. Подобные экспериментальные системы способствуют анализу механизмов формирования судорожной готовности, проверке антиэпилептических средств, а также изучению возможностей хирургического вмешательства и нейромодуляции. Несмотря на то, что ни одна из моделей не передает полную картину эпилепсии у человека, они играют ключевую роль в разработке новых диагностических и лечебных стратегий.
Генетические и молекулярные исследования
Прорывы в области генетики кардинально повлияли на восприятие эпилепсии, особенно ее ранних проявлений и форм, устойчивых к стандартному лечению. Мутации в генах, отвечающих за функционирование ионных каналов, передачу нервных импульсов в синапсах и активность сигнального пути mTOR, выявлены при всё возрастающем количестве эпилептических синдромов — например, синдром Драве (SCN1A), пограничная эпилепсия, ассоциированная с PCDH19, и семейные фокальные формы заболевания.
Применение высокопроизводительного секвенирования помогло выявить новые случаи де ново мутаций при тяжелых нарушениях нейродевелопмента и эпилептических энцефалопатиях. Одновременно углубляется понимание распространённых типов эпилепсии благодаря анализу полигенного предрасположения и эпигенетических факторов, что указывает на их сложную многокомпонентную природу. Молекулярные данные способствуют созданию направленных терапий, в том числе персонализированных подходов для различных генетических вариантов. Изменения в генах SCN3A, кодирующем натриевый канал, и ATP1A3, регулирующем Na⁺/K⁺-АТФазу, оказались связанными с наиболее ранними формами эпилепсии, сопровождающимися мальформациями коры головного мозга.
1.13 Эпилептогенез и биомаркеры. Разработка противосудорожных препаратов

Эпилептогенез и биомаркеры
Изучение механизмов формирования эпилепсии — ключевое направление современной медицинской науки. Оно связано с поиском биомаркеров, способных прогнозировать вероятность развития болезни у отдельных лиц. Ранние признаки могут быть обнаружены по характеристикам ЭЭГ, особенностям нейровизуализационных данных и молекулярным маркерам в плазме крови или ликворе.
Главная цель — диагностика эпилепсии на стадии, предшествующей возникновению постоянных приступов, а также создание терапий, способных блокировать прогрессирование патологии. Несмотря на то что пока ни один из подтвержденных биомаркеров не применяется в повседневной клинической практике, данное направление открывает значительный потенциал для разработки новых стратегий лечения, способных кардинально изменить ход заболевания.
Разработка противосудорожных препаратов
Создание новых противоэпилептических средств остается ключевой целью, особенно для пациентов с формой эпилепсии, устойчивой к традиционным медикаментозным терапиям. Современные научные изыскания ориентированы на поиск соединений с инновационными механизмами воздействия, повышенной безопасностью и возможностью изменения хода болезни.
Использование высокопроизводительного скрининга — в том числе на модельных организмах (рыбы данио) и искусственных мозговых структурах — позволяет быстрее находить перспективных кандидатов на начальных этапах разработки, тогда как генетические исследования помогают подбирать лечение индивидуально. Также активно изучаются каннабиноиды и нейростероиды как возможные средства для коррекции определенных видов приступов и синдромов. Прогнозирование эпизодов судорог представляет собой сложную задачу, поскольку непредсказуемость обострений оказывает значительное влияние на качество жизни пациентов.
Попытки предсказать приступы уже неоднократно предпринимались, но ранее они сталкивались с ограниченными данными и неоднозначными выводами. Благодаря прогрессу в вычислительном анализе, технологии долгосрочной регистрации электроэнцефалограммы и развитию методов машинного обучения интерес к данной сфере значительно возрос. Открытые библиотеки ЭЭГ и международные соревнования по алгоритмам способствовали унификации подходов к диагностике и созданию более надежных систем предсказания эпилептических приступов.
В рамках одного клинического исследования прогнозирование припадков с применением внутричерепной ЭЭГ удалось реализовать у ограниченного числа пациентов. Современные методики все чаще используют модели взаимосвязей нейронной активности, комбинируют данные разных модальностей и внедряют системы с обратной связью, способные выявлять и оперативно реагировать на преиктальные состояния. Подобные достижения создают предпосылки для проведения масштабных клинических испытаний и возможной интеграции прогнозирования эпилептических приступов в повседневную медицинскую практику.
1.14 Дистанционное обнаружение приступов. Математическое моделирование и альтернативные пути
Дистанционное обнаружение приступов
Обнаружение приступов с использованием электроэнцефалографии-электродов сталкивается с рядом практических сложностей в бытовых условиях из-за необходимости квалифицированной установки и ухода за электродами. Альтернативой служат носимые решения с трехосевыми акселерометрами, которые демонстрируют высокую надежность, но их функциональность напрямую зависит от корректного позиционирования, частого заряда и соблюдения пользователями инструкций — факторы, способные снижать применимость таких устройств для отдельных категорий пациентов.
Дополнительно рассматривались системы сенсоров, установленные в матрацах (например, датчики давления или перемещений), однако их точность может зависеть от положения тела и характера движений во время приступа. Все указанные технологии фиксируют двигательную активность лишь в ограниченном числе точек. Постоянный видеомониторинг с участием специалистов позволяет получить детальную картину судорожной деятельности, однако такой подход требует значительных затрат времени и ресурсов, что затрудняет его применение в долгосрочной перспективе. Эти вызовы сподвигли развитие автоматизированных алгоритмов анализа видео, хотя большинство из них пока не проявило достаточной стабильности для эффективного оповещения о приступах в реальном времени.
Автоматизированный подход, основанный на анализе оптического потока, извлекает глобальные параметры движения из видеоинформации, обеспечивая оценку общего перемещения тела вместо ориентации на локализованные движения. Сложный процесс восстановления движений выполняется за один этап, после чего сформированные глобальные характеристики используются целевыми модулями обнаружения для распознавания критических состояний — таких как эпилептические приступы, падения, периоды апноэ и возможные нарушения дыхательной и сердечной деятельности после инсульта. Подобные решения уже демонстрируют работоспособность и проходят тестирование в реальных условиях — как в медицинских учреждениях, так и в домашней среде.
Математическое моделирование и альтернативные пути
Современные математические и вычислительные подходы все активнее применяются при моделировании нейронной динамики, лежащей в основе эпилептических припадков. Модели типа Эпилептор, основанные на редукционистском подходе, с помощью обыкновенных дифференциальных уравнений имитируют как интерактивные, так и приступные режимы нейрональной активности, зафиксированные в экспериментах.
Усовершенствованные варианты, например Эпилептор-2, учитывают биофизические параметры — уровень ионов и состояние синаптических структур. Такие модели предполагают, что изменения концентрации калия вне клеток и натрия внутри нее могут определять начало и завершение судорожных приступов.
1.15 Потенциальные методы лечения в будущем. Эпилепсия у животных
Потенциальные методы лечения в будущем
Сейчас изучаются различные новые подходы к лечению эпилепсии. Генетическая терапия тестируется при отдельных формах заболевания. Препараты, влияющие на работу иммунной системы — например, внутривенные иммуноглобулины — способны уменьшать количество припадков при добавлении к основному лечению, однако требуется больше исследований, чтобы выяснить, насколько безопасно и эффективно их применение у детей и взрослых с эпилепсией. Нестандартная стереотаксическая радиохирургия (на 2012 год) оценивается по сравнению с классической операцией при определенных видах эпилепсии.
Эпилепсия у животных
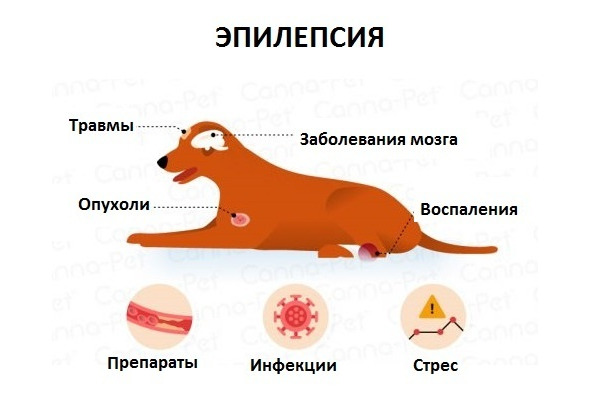
Эпилепсия также была задокументирована у ряда видов животных, особенно у собак и кошек. В ветеринарии нередко практикуется использование аналогичных противоэпилептических препаратов, таких как фенобарбитал или леветирацетам. У лошадей диагностика может быть сложной, особенно при фокальных судорогах, и такие состояния, как ювенильная идиопатическая эпилепсия, были зарегистрированы у жеребят.
При подготовке этой главы использован источник [1]. Также см. Приложение 1.
II Эпилептические припадки: понятие, классификация
При подготовке этой главы использован источник [2].

2.1 Что такое припадок. Проявление
Что такое припадок
Разные названия = эпилептический припадок, эпилептический приступ, припадок, судороги.
Припадок — — это резкое нарушение функционирования мозга, обусловленное чрезмерной и согласованной деятельностью нейронов, что провоцирует изменение поведения. Данное неврологическое расстройство встречается широко и затрагивает около 50 миллионов людей по всему миру.
Проявление
В зависимости от пораженных участков мозга судороги могут проявляться нарушениями двигательной активности, чувствительности, поведения, самосознания или состояния сознания. Проявления отличаются разнообразием. Некоторые формы сопровождаются минимальными расстройствами — например, короткими потерями фокусировки внимания или осознания (как при абсансах), тогда как другие вызывают обширные судорожные акты с наступлением потери сознания (тонико-клонические припадки). Подавляющее большинство приступов длится меньше двух минут и заканчивается послепримечательным периодом дезориентации, утомляемости или других неврологических нарушений.
Примечание:
Абсансами называют генерализованные припадки, не сопровождающиеся мышечными судорогами.
2.2 Эпилептический статус. Классификация. Клиническая картина
Эпилептический статус
Эпилептический статус — это серьезное медицинское осложнение, характеризующееся продолжительностью приступов свыше пяти минут либо повторяющимися судорогами без полного восстановления между ними.
Классификация
Эпизоды судорог классифицируются как провоцируемые, если им предшествует выявленный фактор — например, повышение температуры тела, серьезная черепно-мозговая травма или патология метаболизма. Неспровоцированные припадки происходят при отсутствии явных триггеров. Повторяющиеся эпизоды таких приступов свидетельствуют о наличии неврологического расстройства под названием эпилепсия.
Клиническая картина
Признаки и симптомы, сопровождающие приступ, также именуются семиологией приступа. Их проявление зависит от локализации пораженных участков мозга и вида приступа. Они способны затрагивать двигательную активность, чувствительные ощущения, вегетативные реакции либо когнитивно-эмоциональные процессы. Движущие расстройства могут выражаться в виде мышечного напряжения (тонус), ритмических судорожных подергиваний (клонус), резких неконтролируемых подергиваний (миоклонус), внезапном снижении тонуса мышц (атония), отклонении взгляда или других рецидивирующих непроизвольных движений (автоматизмы).
Сенсорные нарушения могут выражаться покалыванием, вспышками света или галлюцинациями. К вегетативным симптомам относятся изменения частоты сердечных сокращений, нарушения дыхательной функции, а также дискомфорт в желудочно-кишечном тракте.
Когнитивные и эмоциональные нарушения могут выглядеть как потеря ориентации, тревога или искаженное восприятие действительности.
У части пациентов при фокальных приступах наблюдается аура — субъективные переживания, такие как странные запахи, резкие перемены настроения или ощущение déjà vu.
Подавляющее большинство приступов длится меньше двух минут и часто сопровождается периодом восстановления, называемым постиктальным состоянием, которое может включать спутанность сознания, слабость или другие неврологические дефициты. Продолжительность приступа свыше пяти минут или их быстрая череда без полного восстановления определяется как эпилептический статус — серьезное состояние, требующее немедленного медицинского вмешательства, поскольку может вызвать постоянный вред мозгу или летальный исход.
2.3 Классификация. Механизм

Эпилептические приступы подразделяются в зависимости от локализации очага возбуждения в мозге, проявляющихся симптомов и степени потери сознания во время приступа. В 2025 году Международная ассоциация против эпилепсии (ILAE) представила переработанную классификацию, направленную на улучшение понятности, практической ценности и универсальности применения. Выделены четыре главных вида: фокальные, генерализованные, сочетающие элементы обоих типов и неклассифицированные. Дополнительно учитывают наличие или отсутствие сознания — это оценивается по реакции пациента в момент приступа.
Фокальные припадки
Судорожные припадки, локализованные в пределах одного полушария мозга, ранее называвшиеся парциальными, возникают в коре или подкорковых образованиях. Приступы этого типа всегда начинаются в одной и той же зоне мозга, однако их активность может оставаться ограничена или распространяться на близлежащие участки, а в ряде случаев — перекидываться на противоположное полушарие, сохраняя исходный очаг генерации.
Классификация фокальных припадков зависит от наличия или нарушения сознания, а также от характера реакции пациента во время приступа. Также учитываются локализация и масштаб распространения эпилептической активности.
Основные формы:
— Фокальный припадок с сохраненным сознанием: пациент остается осведомленным, способен взаимодействовать с окружающей средой. — Фокальный припадок с потерей сознания: наблюдается снижение или отсутствие реакции на внешние стимулы. — Фокально-двусторонние тонико-клонические судороги: патологическая активность распространяется с начального очага на оба полушария, сопровождается расстройством сознания и/или ответных реакций.
Симптомы фокальных припадков зависят от затронутых зон мозга и могут быть двигательными, чувствительными, вегетативными, когнитивными или эмоциональными. Хотя чаще всего проявления односторонние, возможны двусторонние проявления, особенно если задействованы структуры, влияющие на оба полушария (например, первичная зрительная кора).
Наиболее частым видом приступов у людей старше одного года считаются фокальные припадки с нарушением сознания — они диагностируются у 36% всех пациентов с эпилепсией.
Генерализованные судороги
Выделяют три основных типа:
Абсансы — кратковременная потеря сознания.
Генерализованные тонико-клонические припадки — сначала наступает мышечное напряжение (тоническая стадия), затем — ритмичные дрожательные движения конечностей (клоническая стадия).
Острые формы — охватывают разнообразные двигательные и неволевые проявления.
У каждой группы есть свои подвиды, отличающиеся спецификой клинической картины и диагностическими параметрами. Подобно очаговым приступам, генерализованные также могут протекать с асимметричными или двусторонними проявлениями, что требует детального анализа и углублённого сбора анамнеза.
Ключевое отличие от очаговых — более раннее начало патологии: у пациентов с генерализованными формами эпилепсии она обычно регистрируется раньше.
Генерализованные тонико-клонические припадки, ранее называемые крупными эпилептическими приступами, вызывают наибольшую степень тяжести заболевания и риск смертельного исхода. Крайне важны как фактор риска развития внезапной смерти при эпилепсии (SUDEP).
Припадки неизвестной этиологии (фокальные или генерализованные)
Если данных недостаточно для установления, является ли припадок фокальным или генерализованным, он относится к категории неопределённых. Подобные эпизоды могут быть отнесены к определенной группе по степени нарушения сознания и проявляющимся симптомам, при наличии такой возможности.
Неклассифицированные припадки
Эпилептические припадки, не поддающиеся точной классификации, относятся к категории «неклассифицированные», поскольку для определения их вида недостаточно данных. Такое обозначение носит временный характер и используется до завершения комплексного медицинского обследования.
Механизм
Судорожные припадки обусловлены патологической, избыточной и синхронной деятельностью нейронов в центральной нервной системе — так называемой гиперсинхронностью. На клеточном уровне это проявляется сбоем в равновесии между возбуждающими и тормозными процессами в мозге.
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.
