
Бесплатный фрагмент - Артериальная гипертензия
Путь к здоровью сосудов и сердца
Введение
Внимание! В книге описаны лекарственные препараты, которые назначаются врачом.
Имеются противопоказания. Необходима консультация специалиста (врача)!
С середины XX века частота и тяжесть заболеваний сердечно-сосудистой системы неизменно возрастает, что стало основанием определить рост заболеваемости как эпидемию. Выявлено, что каждые 10–20 лет количество людей, страдающих патологией сердечно-сосудистой системы практически удваивается. Среди всех болезней, поражение органов кровообращения является самым распространенным, составляет 60–70% всех хронических патологических состояний и занимает первое место среди причин смертности (за один год на Земле умирает около 6 миллионов человек, в России — около 1,5 миллионов).
Среди заболеваний сердечно-сосудистой системы гипертоническая болезнь занимает особое место. С одной стороны, это самостоятельное заболевание (около 90% всех гипертензий), а с другой, оно провоцирует развитие таких патологических состояний как ишемическая болезнь сердца, хроническая сердечная недостаточность и др. Повышение артериального давления регистрируется примерно у 40% женщин и 39% мужчин от заболеваний, связанных с патологией сердца и сосудов.
Следует особо подчеркнуть, что в последние годы выявлена тенденция увеличения тяжести течения гипертонической болезни и развития заболевания в молодом возрасте («омоложения»). Также отмечается, что при повышении технического уровня общества, увеличиваются темпы роста сердечно-сосудистых заболеваний — в городе он высокий, тогда как в сельской местности прирост значительно ниже.
Среди особенностей развития гипертонической болезни выделяют:
· развитие заболевания в детском и подростковом возрасте;
· раннее развитие атеросклеротических изменений сосудов, острых нарушений мозгового кровообращения и инфаркта миокарда у людей моложе 30 лет;
· наличие выраженной резистентности (устойчивости) к действию гипотензивных средств у больных эссенциальной гипертонией;
· увеличение количества нежелательных побочных эффектов в результате длительного приема лекарственных препаратов.
В книге достаточно подробно описывается механизм регуляции артериального давления и причины развития артериальной гипертензии, а также пути коррекции данной патологии. Необходимо помнить, что для получения положительного результата лечения необходим системный подход в терапии заболевания, который включает:
· образ жизни;
· адекватное питание;
· занятия физическими упражнениями (дыхательная гимнастика, йога и т.д.);
· гипотензивная терапия с использованием лекарственных средств различных фармакологических групп и их комбинации;
· нормализация выделительной функции почек и др.
Один из важных моментов — только изменение образа жизни, как бы «заезжено» это вам не казалось, может привести к предотвращению или «излечению» (на раннем этапе заболевания). Но это требует усилий. Вспомните русскую поговорку: «Без труда не выловишь и рыбку из пруда». Чтобы быть здоровым необходимо приложить определенные усилия, а без этого, сколько бы вы не пили таблеток, ничего не получится.
Прочитав эту книгу, вы сможете оценить необходимость устранения таких факторов риска как гиподинамия, повышенная масса тела, злоупотребление алкоголем и т. д. Прекрасно сформулировал значение образа жизни для возникновения заболевания кардиохирург Р. Акчурин: «Причины инфаркта — в нашей жизни», что можно отнести практически ко всем заболеваниям человека.
Основные «правила» жизни
Наверное, многие скажут — вот опять учат, как надо жить. Но именно в этом залог Вашего здоровья. От того, как вы переживаете неприятности, сколько, когда и как едите и т.д., зависит, сохраните ли ВЫ работоспособность, умение радоваться жизни на долгие годы. Нет таблеток, которые бы вернули здоровье, если ВЫ не будете активно стремиться БЫТЬ ЗДОРОВЫМ.
Остановимся на основных моментах, которые необходимо учитывать всем людям, которые хотят быть здоровыми.
Умение преодолевать стрессовые ситуации. В современной жизни, особенно в больших городах, представить отсутствие неблагоприятных воздействий на психическое состояние практически невозможно. Поэтому важно уметь преодолевать их. Нельзя:
· постоянно думать о неприятном — «пережевывать» ситуацию;
· важно встать на позицию уже свершившегося факта и начинать свою деятельность, исходя из сложившейся ситуации;
· надо обязательно чем-то заниматься, что-то делать, то есть сконцентрировать свои мысли на приятном.
Помните, что жизнь такова, каковы наши мысли.
Это необходимо совмещать, при необходимости, с занятиями аутотренингом, йогой и т. д.
Гиподинамия. Как вы прочитаете ниже, роль движений в жизни человека трудно переоценить. У многих людей, в настоящее время, практически отсутствует физическая нагрузка, что приводит к нарушению интегрирующего влияния нервной системы на органы и ткани. Это приводит к развитию целого ряда патологических состояний, в том числе и гипертонической болезни.
Физические упражнения (ходьба, гимнастика, плавание, спортивные игры и т.д.) способствуют не только поддержанию «физической формы», но и преодолению стрессовых ситуаций. Это значительно полезнее, чем прием различных таблеток, которые могут вызвать нежелательные побочные реакции.
Избыточная масса тела — независимый фактор риска развития гипертонической болезни, сахарного диабета и многих других патологических состояний. Ниже мы приводим достаточно простые советы для желающих рассчитать свой оптимальный вес и, при необходимости, похудеть.
Правильное питание. Рацион человека должен содержать все необходимые ингредиенты — белки, жиры, углеводы в соотношении 1:1:4, а также клетчатку, витамины, макро- и микроэлементы. Калорийность рациона должна соответствовать физической нагрузке, а при повышенной массе тела быть несколько меньше.
Три основы здоровья человека
В начале книги хочется обратить внимание читателя на общую информацию о поддержании здоровья в целом. Вы можете натолкнуться на следующие рекомендации об улучшении здоровья и в других книгах этой серии. Это сделано для того, чтобы вы могли задуматься и, возможно, что-то почерпнуть для себя. Следуйте нижеописанным рекомендациям, и ваше самочувствие непременно улучшится.
Давайте остановимся на основных правилах, которые необходимо соблюдать не только людям с гипертонией, но и всем кто страдает заболеваниями желудочно-кишечного тракта, сахарным диабетом, стенокардией и т. д.
1. Правильное питание — профилактика заболеваний.
Правильное питание является основой стабильности состояния организма.
Правильное питание — это оптимальное потребление (качественное и количественное) пищи. Но не только. Большое значение имеет ваше поведение (образ жизни) во время и после приема пищи. От этого, в значительной степени, зависит как ингредиенты рациона (белки, жиры, углеводы) будут перевариваться в органах желудочно-кишечного тракта, а затем всасываться и поступать ко всем органам и тканям, к каждой клеточке нашего организма, где они используются для:
· образования энергоемких соединений, например аденозинтрифосфорной кислоты (АТФ),
· синтеза новых соединений — белков, жиров, углеводов, которые являются структурными элементами клеток и тканей и т. д.
Желудочно-кишечный тракт можно рассматривать как конвейер — от ротовой полости до прямой кишки, по которому пища проходит и преобразуется. Надо помнить, что: определенное количество пищи должно находиться в определенном месте в определенный промежуток времени.
Основные правила приема пищи.
· Дробность приема пищи. Частота приема пищи должна быть не менее 4–5 раз в день, а не 2–3 раза, как у большинства людей. Это обеспечивает ее полноценное усвоение с минимальным образованием жировой ткани и адекватную обработку пищеварительными соками — слюной, желудочным и кишечным. При этом не происходит резкого повышения содержание глюкозы (сахара) в крови, что снижает нагрузку на инсулярный аппарат поджелудочной железы. Также это предотвращает состояние гиперинсулинемии, которое рассматривается как фактор риска развития сахарного диабета, гипертонической болезни и т. д.
· Во время еды нельзя торопиться. Тщательно пережевывайте пищу, не глотайте ее «как удав». После приема пищи надо немного походить, или, как минимум, постоять 15–20 минут. Это, во-первых, приведет к улучшению выделения желудочного сока и моторики желудка и кишечника. Во-вторых, снизит вероятность перехода большей части съеденной вами пищи в жир.
· Последний прием пищи должен быть не менее чем за 2 часа до того момента, когда вы ляжете спать. Ночью должны отдыхать и головной мозг, регулирующий деятельность желудочно-кишечного тракта. В противном случае вы не отдыхаете. Могут быть даже сновидения, сопровождающиеся кошмарами, головная боль, тяжесть, запах изо рта и т. д.
Также обязательно надо следить за работой кишечника. Приучите его опорожняться ежедневно, в определенное время. Это способствует выведению токсических («вредных») веществ из организма.
В комплексе мероприятий правильного питания для поддержания нормального веса выходите на вечерние прогулки после ужина. Вначале это может вам показаться «тяжелым упражнением». Но гуляйте, хотя бы, 30–40 минут. Через небольшой промежуток времени вы, наоборот, будете ощущать дискомфорт, если не прогуляетесь.
2. Правильная осанка.
Это очень важный фактор. Хорошо, если в детстве вас родители научили ходить с высоко поднятой головой и прямо сидеть за столом — «не горбиться». В этом случае у вас сформировалась правильная осанка, а это путь к «здоровому» позвоночнику. Почему это важно?
Следует знать, что за всю работу организма человека отвечают определенные структуры головного мозга, информация от которых через спинной мозг и нервы, отходящие от него, идет к органам, тканям и клеткам.
Нервная система оказывает интегрирующее влияние на функционирование всего организма. То есть нарушение функции определенных органов либо первоначально связаны с изменением их иннервации, либо их дисфункция находит свое отражение в деятельности нервной системы и, что особенно важно, в «работе» головного мозга.
Через отверстия между позвонками ко всем органам и тканям отходят нервные волокна (нервы), которые регулируют деятельность нашего организма. При нарушении прохождения нервного импульса по волокну происходит «сбой работы». В этом случае в том или ином органе (печени, почках, сосудах и т.д.), не получившем сигнал или получившем «неправильный» сигнал, происходят патологические изменения. Это может происходить также за счет нарушения их кровоснабжения, так как просвет сосудов регулируется нервной системой. В результате развивается заболевание.
Очень простой совет — ежедневно несколько минут постойте у стены так, чтобы пятки, ягодицы и затылок упирались в стену. Руки в это время надо поднять вверх. И через несколько дней вы увидите, что ходить и сидеть вы стали прямо, а ваше самочувствие улучшилось.
Именно поэтому, мы в нашей книге описываем упражнения, которые помогут вам нормализовать функциональную активность позвоночника — а это, как минимум, половина вашего успеха на пути к активному образу жизни.
3. Нормализация деятельности сердечно-сосудистой системы.
Адекватная реакция сердечно-сосудистой системы на внешние (холод, тепло и др.) и внутренние (высвобождение гормонов, дыхание и т.д.) факторы позволяет судить о состоянии всего организма.
Сердце является органом, при участии которого происходит движение крови по сосудам. Если сердце «здоровое», то кровь движется к органам и тканям с определенной скоростью, и они получают необходимые питательные вещества, гормоны, кислород и т. д. Это первое. Второе — состояние сосудов. Если стенки сосудов ровные и гладкие (без атеросклеротических бляшек), то сердцу «легче работать». Следовательно, сердце и сосуды тесно взаимосвязаны и именно поэтому их объединяют в единую систему.
Для сохранения «работоспособности» сердца и сосудов необходимо их постоянно «тренировать». Сделать это можно очень просто — принимайте ежедневно контрастный душ (см. раздел «Водные процедуры»). Холодная вода вызовет сужение сосудов, горячая — их расширение. Вот и тренировка, главное — это регулярность.
И последнее. Как уже было отмечено, при дыхании кислород поступает в организм по крови к органам и тканям. Из легких, кровь, обогащенная кислородом, разносит его по всему организму. Причем при физической нагрузке его поступление резко увеличивается. При недостатке кислорода организм «переходит» на его экономию, а в результате образуется большое количество токсических соединений, которые часто называют «шлаками». Поэтому в разделах Физические упражнения предлагаются комплексы дыхательных упражнений, а ниже вы узнаете, как можно просто помочь организму вывести все «вредные» соединения.
Системная профилактика
Следите за вашим весом
Следует сразу подчеркнуть, что при наличии избытка массы тела не следует стремиться к быстрому снижению этого показателя. Это может привести:
· к нежелательным последствиям для организма в целом;
· к еще большему увеличению массы тела через непродолжительный срок;
· к нежелательным косметическим изменениям кожи тела и лица.
Это необходимо помнить всем, кто хочет похудеть. Допустимое снижение веса в течение месяца составляет не более 10%, а лучше 4–6%.
Идеальная масса тела — это тот вес, который должен иметь практически здоровый человек в определенном возрасте. Естественно, что при расчете этого показателя надо учитывать многочисленные факторы (пол, рост и т. п.).
Расчет «идеальной» массы тела c достаточно высокой степенью точности проводиться по формуле:
(рост в см -100) и из полученного результата вычесть 10% (для мужчин) или 15% (для женщин).
Например, женщина ростом 165 см. 165—100 = 65—9,7 (15%) =55,3 кг.
Снижение избыточной массы тела
Снижение избыточной массы тела должно проводиться с учетом следующих показателей:
· индекс массы тела (ИМТ);
· телосложение;
· пол;
· физическая нагрузка в течение дня.
Индекс массы тела (ИМТ) человека является средним показателем, часто используемым для определения наличия или отсутствия избыточной массы тела.
ИМТ равен частному от деления веса в килограммах на рост в метрах, возведенный в квадрат (Вес в кг /Рост 2 в метрах).
ИМТ <18.5 кг/м2 — дефицит массы тела
ИМТ = 18.5—25 кг/м2 — нормальная масса тела
ИМТ = 25—30 кг/м2 — избыточный вес (I степень)
ИМТ = 30—40 кг/м2 — ожирение (II степень)
ИМТ> 40 кг/м2 -резко выраженное ожирение (III степень)
Расчет калорийности рациона в зависимости от телосложения и физической нагрузки. В зависимости от физической нагрузки можно выделить следующие группы людей:
1 группа — умственный труд, пенсионеры,
2 группа — умственный труд с небольшими физическими затратами (врачи, библиотекари),
3 группа — легкий физический труд,
4 группа — физический труд,
5 группа — тяжелый физический труд.
Дневная калорийность рациона (базальный уровень) должна рассчитываться с учетом фактической массы тела:
• при отсутствии увеличения массы тела дневная потребность составляет 25 ккал/кг (от идеальной массы);
• если увеличение массы тела составляет 5–9%, — 20 ккал/кг (расчет от идеальной массы);
• при ожирении I — II степени: (увеличение массы тела — 10–49%) — 17 ккал/кг (от идеальной массы);
• ожирение III степени (увеличение массы тела — более чем 50%) — 15 ккал/кг (от идеальной массы).
Теперь есть все необходимые данные для расчета суточной энергетической потребности с учетом фактической массы тела и физического труда.
А — фактическая калорийность рациона (ккал).
Аб — базальный энергетический баланс.
1 группа — А = Аб +1/6 Аб;
2 группа — А = Аб +1/3 Аб;
3 группа — А = Аб +1/2 Аб;
4 группа — А = Аб +2/3 Аб;
5 группа — А = Аб + Аб.
Пример расчета суточной энергетической потребности: женщина, хирург, рост 177 см, вес 88 кг.
1) «Идеальная» масса: (177 — 100) — 10% = 69,3 кг.
2) Избыток массы: 88 — 69,3 = 18,7 кг, что составляет 27% (88*100 и разделить на 69,3) — II степени ожирения. Следовательно, количество калорий должно составлять 17 ккал/кг.
3) 88 * 17 = 1496 ккал/сутки — с учетом только веса.
4) 1496 +1/3´1496 = 1994 ккал/сутки — учет физической нагрузки (хирург).
При правильно рассчитанной калорийности снижение массы тела должно составлять 300–400 г в неделю.
Целью настоящей публикации не является подробное описание правил для людей с избыточным весом. Однако остановимся на некоторых основополагающих моментах.
Основные правила для тех, кто хочет похудеть:
· нельзя использовать диету, содержащую менее 1000 калорий в день;
· обязательная физическая нагрузка;
· надо выбрать определенный стиль питания, которому вы сможете следовать в течение всей жизни, а не только в те периоды, когда вы «худеете»;
· снижение веса должно происходить постепенно — не более 0,9 кг (не более 10% от имеющейся массы тела) в неделю, лучше меньше, но за более длительный срок; в этом случае резко снижается вероятность быстрого «набора» веса при отступлении от диеты.
Простые советы для желающих похудеть
1. Необходимо принимать пищу 5–6 раз в день маленькими порциями. Известно, что дробное питание даже без ограничений ее количества может приводить к заметному снижению массы тела. Также в этом случае уменьшается объем желудка, что способствует снижению аппетита.
2. Рацион должен содержать основные необходимые ингредиенты — белки, жиры, углеводы, минеральные вещества, витамины. Все блюда должны быть вкусно приготовлены.
Основными источниками белков и жиров являются нежирные мясо, рыба, птица, молоко и молочные продукты. Также необходимо в ограниченных количествах включать сливочное и растительное масло. Не используйте для приготовления маргарины или как их иногда рекламируют «мягкие масла». Они содержат, так называемые, гидрогенизированные жирные кислоты, которые получают из растительных липидов. Эти соединения оказывают выраженный атерогенный эффект — их прием резко повышает риск развития атеросклероза.
Углеводы в большом количестве содержаться в крупах, хлопьях, сухарях, хлебе с отрубями, черном хлебе, овощах и фруктах. Белый хлеб, сдобные сорта печенья, торты лучше исключить из ежедневного рациона, как и сахар. Для подслащивания чая, кофе и других напитков предлагаем использовать Стевиозид, которому на IХ Международном симпозиуме по проблемам сахарного диабета и долголетия было дано следующее определение: «Стевиозид и Стевийный экстракт — самый ценный натуральный подсластитель, среди известных в настоящее время, употребление которого позволяет человеку вести активный образ жизни вплоть до глубокой старости».
Овощи и фрукты помимо широко известных углеводов, витаминов и микроэлементов, содержат клетчатку (целлюлоз, пищевые волокна) — растительный полисахарид, состоящий из остатков глюкозы, соединенные b-связями, которые практически не расщепляются в желудочно-кишечном тракте. Однако клетчатка играет важную роль в процессе пищеварения и жизнедеятельности микрофлоры кишечника. Например, при наличии клетчатки расщепление полисахаров в кишечнике происходит медленнее, что увеличивает время их всасывания. Источниками клетчатки являются ржаной хлеб, хлеб с отрубями, хлеб из муки грубого помола и т. д.
3. Ежедневный строгий учет калорийности (энергетической ценности) рациона — их количество должно быть меньше энергозатрат организма на все виды деятельности в течение дня. Вам необходимо рассчитать калорийность всего дневного рациона и, если вы любите «пожевать» вечером перед телевизором, то и эти продукты надо учитывать. В этом случае лучше съесть фрукты, в том числе и сушеные.
4. Большую часть пищи надо есть до 15.00–16.00 часов. Суточная калорийность должна быть распределена следующим образом:
· первый завтрак — 25%;
· второй завтрак — 15%;
· обед — 35%;
· полдник — 10%;
· ужин — 15%.
Завтрак должен быть достаточно калорийным — молочная каша, яйцо, кусочек мяса или рыбы. Кисломолочные продукты, овощи, фрукты, злаковые (хлопья и т.д.) лучше есть на ужин не позднее 19 часов.
5. Для улучшения перистальтики кишечника и удаления из него токсических соединений целесообразно добавлять в приготовленные блюда отруби. Перед добавлением отруби надо залить крутым кипятком и выдержать 30 минут, затем воду слить. Кашицу можно положить в любое блюдо (кашу, суп и др.) в первые 7–10 дней по 1 чайной ложке в день, затем — по 2 чайной ложке, еще через 7–10 дней — по 1–2 столовые ложке 2–3 раза в день.
6. Старайтесь не пропускать приемы пищи — это приводит к повышению аппетита. Если вы не можете полноценно поесть в запланированное время, надо что-нибудь перекусить, например, яблоко.
7. Необходимо есть медленно, хорошо пережевывая пищу. При таком подходе аппетит снижается.
8. По возможности не ешьте острых, особенно очень соленых блюд — их употребление сильно повышает аппетит.
9. Если вы хотите похудеть, не ешьте каждый день и, если возможно, не храните дома такие продукты как:
• сладости — мед, варенья, конфеты, шоколадки и мороженное, сладкие фрукты и компоты, сладкие фруктовые соки;
• выпечные изделия из белой муки;
• жиры животного происхождения и продукты их содержащие — сало, жирную ветчину, салями и др.
10. Прием алкоголя ведет к стимуляции аппетита. При необходимости отдайте предпочтение сухим винам.
11. Выберите день в неделю и ешьте все, что вам хочется без ограничений — если этого не делать, то у вас могут быть «срывы» и быстрое повышение веса (даже больше, чем было до начала соблюдения диеты).
12. Раз в неделю желательно проводить разгрузочные дни с преимущественным использованием сырых овощей и несладких фруктов.
13. В связи с тем, что экологическая обстановка во многих регионах плохая — в воздухе, воде, продуктах питания содержится высокое количества токсических веществ, которые накапливаются в организме, что при избыточной массе тела происходит в большей степени, чем у людей с нормальным весом, а также отмечается накопление эндогенных токсических соединений. Именно поэтому, необходимо периодически проводить мероприятия по их активному выведению.
14. Большое распространение у желающих похудеть приобрело использование биологически активных добавок (БАДов). Многие из них обладают высокой фармакологической активностью, поэтому их необходимо принимать только после консультации с врачом.
15. Огромное значение, особенно учитывая малоподвижный образ жизни многих, имеет физическая нагрузка. Только при регулярных занятиях физическими упражнениями можно похудеть без последующего повышения веса. Нельзя прекращать занятия после снижения массы тела — это единственный путь к здоровью.
16. Запаситесь терпением — быстрое похудение приведет также к еще более быстрому увеличению массы тела.
Доктор Протасов Б. И. считает, что людям с лишним весом надо «поменьше есть, побольше двигаться и регулярно заниматься физическими упражнениями».
Предлагается набор продуктов, при употреблении которых в течение дня в организм поступит 1500–1800 ккал:
• 1500 ккал — хлеб черный — 100 г; мясо, рыба — 200 г; масло растительное — 30 г; творог — 150–200 г; яйцо — одно; овощи — 600 г; фрукты — 300 г; молоко — 0,5 л; мед — чайная ложка;
• 1800 ккал — хлеб черный — 100 г; мясо, рыба — 200 г; яйцо — одно; творог — 250 г; молоко, кефир — 0,5 л; масло растительное — 25 г; овощи — 500 г; фрукты — 300 г; картофель — 120 г.;
• 2000 ккал — хлеб ржаной — 300 г, сахар — 10 г, сливочное масло — 30 г, растительное масло — 20 г, молоко (в том числе кефир, простокваша, ацидофилин и т. п.) — 300–400 г, творог нежирный — 200 г, мясо и рыба — 250–300 г, крупяные и макаронные изделия — 35–40 г, овощи (капуста, картофель, морковь, зеленый горошек, свекла и др.) — 200–300 г, свежие фрукты — 250–300 г.
Цель диеты — постепенное (!) снижение веса, не более 2–3 кг в месяц.
Если вес не снижается, это значит, что диета соблюдается плохо.
Разгрузочные дни. Проведение разгрузочных дней возможно только после консультации с врачом. Их необходимость определяется стадией заболевания (обострение, ремиссия). В эти дни необходимо ограничение физической нагрузки.
Вот только несколько вариантов разгрузочных дней. Все цифры представлены в расчете на целый день (сутки).
Молочные разгрузочные дни.
1 вариант — 0,8–1 л молока (через каждые 1,5–2 часа по 100 мл), а на ночь (за 2 часа до сна) — 200 мл фруктового сока и 20 г сахара.
2 вариант — 6 раз в день по 250 мл молока (простокваши, кефира).
Фруктовые разгрузочные дни.
Яблочные дни:
1 вариант — 2 кг зрелых сырых яблок на 5–6 приемов, при наличии противопоказаний яблоки можно запечь.
2 вариант — 1,25–1,5 кг зрелых сырых очищенных и протертых яблок на пять приемов.
Компотные разгрузочные дни — компот из 1,5 кг яблок (или 400 г сухофруктов), 150 г сахара и 800–1000 мл воды (5 приемов).
Рисово-компотные разгрузочные дни — компот из 1,5 кг свежих фруктов и/или ягод (или 250 г сушеных) 1,5 л (6 раз в день), рисовая каша на воде — 50 г риса и 100 г сахара (2 раза в день)
Огуречные дни — 1,5–2 кг свежих огурцов +2 стакана простокваши (5–6 приемов).
Арбузные дни — 1,5 кг спелого арбуза (5 раз в день).
Белковые разгрузочные дни.
Творожные разгрузочные дни — 400–6000 г обезжиренного свежего творога +60 г сметаны +50–100 мл молока (можно с кофе) +1–2 стакана отвара из шиповника (4–5 раз в день).
Творожно-кефирные дни — по 150 г кефира (6 раз в день) + по 100 г обезжиренного творога (3 раз в день). Творожно-яблочные дни — 400–300 г обезжиренного творога +200 мл молока +1 кг яблок.
Мясные разгрузочные дни — вареное нежирное мясо 360 г + молоко 100 мл + зеленый горошек 120 г + капуста свежая 280 г; напитки — 1–2 стакана чая (кофе) без сахара и 1–2 стакана отвара шиповника. Вместо мяса можно использовать нежирную отварную рыбу (400 г). Противопоказания — заболевания печени, недостаточность почек, выраженный атеросклероз.
Сборы лекарственных растений, использование которых способствует похудению.
Внимание! Не являются лекарственными препаратами. Необходима консультация специалиста!
1. Сбор, в состав которого входят в равных количествах цветы бузины черной, ромашки аптечной, липовый цвет, плоды фенхеля и лист мяты перечной.
Приготовление настоя: поместить смесь в эмалированную (стеклянную, фарфоровую) посуду, залить кипятком в соотношении 1:20 (на 1 часть сырья 20 частей воды), закрыть крышкой, поставить на водяную баню на 15 минут, остудить, процедить.
Принимать по 1 стакану 2–3 раза в день в течение 8–10 недель.
2. Сбор, в состав которого входят листья ежевики 80 г, березовый лист и листья мать-и-мачехи по 10 г.
Приготовление настоя: поместить смесь в эмалированную (стеклянную, фарфоровую) посуду, залить кипятком в соотношении 1:20 (на 1 часть сырья 20 частей воды), закрыть крышкой, поставить на водяную баню на 15 минут, остудить, процедить.
Принимать по 1 стакану 2 раза в день утром и перед обедом. Через каждые 3–4 недели, перерыв на 5–10 дней.
И в заключение еще несколько советов для желающих похудеть.
Для уменьшения аппетита следует принимать настойку из кукурузных рылец по 1 столовой ложке 4–5 раз в день перед едой. Каждые 3–4 недели приема надо делать перерыв на 5–10 дней.
Похудеть быстро, но не физиологично — в течение нескольких дней надо полностью отказаться от соли и ежедневно принимать контрастный душ в течение 15 минут, сменяя холодную и теплую воду через каждые 15 секунд.
Снижение жировых отложений на отдельных частях тела (груди, рук, ног и т. д.) — ежедневно смазывать проблемные части тела мазью следующего состава — 1 столовая ложка измельченной белой глины +150 г уксуса или сока белены (тщательно перемешать). Каждые 3–4 недели нужно делать перерыв на 5–10 дней.
Также можно принимать ванны с отваром лапчатки гусиной (при отсутствии противопоказаний). Приготовления отвара — 50–100 г сухой травы залить 1 ведром теплой воды, довести до кипения и кипятить на малом огне 15 минут. Через каждые 3–4 недели приема ванн надо делать перерыв на 5–10 дней.
Выведение токсических соединений из организма
Вы убираетесь в своем доме, скорее всего, нередко. А когда вы последний раз это делали со своим организмом? В лучшем случае давно, а в худшем — никогда. А это также надо делать, как и убираться в доме. А что это значит? «Уборка в организме» — это выведение токсических соединений, которые постоянно образуются в процессе его жизнедеятельности. Причем это надо делать поэтапно со всеми органами и системами. Ведь убравшись в одном уголке, у вас не будет чисто во всей квартире.
Часто используют термин эндоэкологическая «очистка организма», который имеет чисто разговорный характер. Однако в последние годы он широко распространен, также как термин «шлаки», который является, вероятно, не совсем адекватным переводом иностранного слова. В связи с этим будут использоваться такие понятия как «токсические соединения (вещества)», «функциональное состояние организма и/или органа» и т. д.
Несколько слов об эндоэкологии. Слово экология, как правило, ассоциируется с окружающей среды — степенью ее чистоты. В это понятие входят воздух, вода, пища и т. д. Сейчас, особенно в крупных городах состав воздуха, которым дышат жители, сильно загрязнен из-за большого скопления транспорта, промышленных предприятий и др. Вода также не всегда подвергается достаточной очистке, а в продуктах питания накапливаются соединения, которые применяют в сельском хозяйстве для повышения урожайности, более быстрого роста скота и многого другого. Все это поступает в организм человека и накладывает отпечаток на его состояние. Именно поэтому в последние годы стали говорить об эндоэкологии, то есть о «загрязнении» организма человека. Определенные системы, которые призваны защищать организм от токсических веществ, не успевают их превращать в нетоксичные соединения и своевременно выводить. В связи с этим часто наблюдается снижение иммунитета, возрастание числа различных аллергических реакций, онкологических наследственных заболеваний, а также многих других. Да и просто отмечается плохое самочувствие, отклонения значений артериального давления, синдром хронической усталости (быстрая утомляемость) и т. д.
Стимуляция выведения токсических соединений и проведение профилактических мероприятий по «очистке» организма от токсических «вредных» соединений являются основой для предупреждения развития заболеваний.
Начинать выведение токсических соединений из организма надо с помощью ванн, посещений бани (если нет противопоказаний), а также ограничением в рационе мяса, рыбы, сдобного хлеба, печенье и увеличением доли сырой растительной пищи. Затем проводить мероприятия по «очистке» организма. Их можно делать в той последовательности, в которой мы описываем процедуры. Однако всегда начинать надо с нормализации функциональной активности (очищения) кишечника.
Далее остановимся на мероприятиях направленных на:
• нормализацию функциональной активности (очищение) кишечника,
• нормализацию функциональной активности печени и желчного пузыря,
• нормализацию функции эндотелия сосудов (кровеносных и лимфатических),
• нормализацию функции почек,
• выведение солей из хрящевой ткани суставов,
• активацию оттока лимфы (лимфодренаж),
• также нормализация функции легких — дыхательная гимнастика будет описана в других разделах.
Нормализация функциональной активности (очищение) кишечника
Гидроколонотерапия
Одной из новых методик, применяемых для нормализации функциональной активности (очищения) кишечника и организма в целом является гидроколонотерапия. Метод, с одной стороны, очень прост — в течение определенного интервала времени толстый кишечник промывается очищенной водой. С другой стороны, сложен — так как эту процедуру проводят опытные врачи с использованием специальной аппаратуры. Во время 3—5 сеансов происходит:
· очищение толстого кишечника от излишков слизи, уплотненных каловых масс и др.;
· «тренировка» мышц толстого кишечника, что в последующем будет способствовать нормализации его опорожнения естественным путем;
· восстановлению нормальной формы прямой кишки, которая у многих людей патологически изменена за счет накопления газов, уплотненных каловых масс и т.д.;
· иммуностимулирующее действие за счет нормализации функциональной активности иммунокомпетентных клеток, локализованных в толстом кишечнике, жизнедеятельность которых нарушается, например, при хроническом запоре;
· восстановление рефлекторных связей между различными органами и тканями, так как многие органы и системы взаимосвязаны с толстым кишечником и его стимуляция оказывает благотворный эффект на весь организм;
· нормализация водного баланса организма — чистая вода всасывается через стенки толстого кишечника, что способствует более быстрому выведению токсических веществ из организма в целом;
· улучшение микроциркуляции крови в органах малого таза (предстательная железа — у мужчин, матки и яичники — у женщин), почках и других внутренних органах — пульсирующий поток теплой воды во время процедуры оказывает стимулирующее влияние на сосуды, нормализуя их тонус и кровенаполнение.
Клизма — очень старый способ очищения кишечника. Им пользовались еще в Древнем Египте, Древнем Риме, Древней Греции, Древней Индии. В Индии был составлен трактат, как с помощью клизм излечивать некоторые хронические заболевания.
Лучшее время для очистки толстого кишечника согласно биологическим ритмам 5–7 часов утра. Можно проводить процедуру на ночь.
Клизмы с добавками (например, отвары и настои трав) оказывают более выраженное действие, по сравнению с использованием чистой воды.
Клизма по Уоккеру.
1. Приготовить 2–3 л кипяченой воды.
2. На 2 л воды добавьте 1–2 ст. ложки яблочного уксуса или лимонного сока; можно растворить щепотку лимонной кислоты. Желательно добавить чесночную воду.
Приготовление чесночной воды: 1 измельченный зубчик чеснока залить стаканом холодной воды, размешать, процедить и вылить в приготовленный раствор с яблочным уксусом.
Кислая среда и чесночная вода угнетает рост болезнетворных микробов.
3. Воду с добавками вылить в кружку Эсмарха.
4. Конец шланга или наконечник окунуть в растительное масло.
Очистительную клизму «грушей» делать не рекомендуется, т.к. ее объем недостаточен для очищения всего толстого кишечника. Введение воды «грушей» несколько раз может вызвать раздражение анального отверстия, что приведет к позыву на опорожнение кишечника — вода выльется, очищение будет не эффективным. К тому же, вода должна поступать достаточно медленно и непрерывно, чего нельзя добиться с помощью груши.
5. Кружку повесить так, чтобы шланг не натягивался, когда вы будете вводить наконечник клизмы в себя. Опуститесь на колени. Примите коленно-локтевое положение. Вернее, положение на коленях и одном локте, т.к. второй рукой вы будете вводить наконечник.
6. Наконечник надо вводить медленно, осторожно, особенно, если вы страдаете геморроем. Введя наконечник, приподнимите таз, а голову опустите ниже и начинайте глубоко дышать, втягивая в себя воздух, коротко выдыхая через рот. Чем энергичнее будете втягивать воздух, тем быстрее вода вольется в прямую кишку.
7. Если вода вошла не вся, а вы уже чувствуете боль в кишечнике, перекройте краник на шланге или зажмите его прищепкой, поднимитесь на ноги, не вынимая наконечника, помассируйте живот движением вверх, затем опуститесь на колени и продолжайте процедуру. Воду рекомендуется ввести всю.
Когда вода в кружке закончится, вытащите наконечник, положите на заднепроходное отверстие специальную закладку и постарайтесь удержать воду не менее 10 мин. Боль, чувство распирания в животе успокаиваются при поглаживании по часовой стрелке. Если удастся, походите с введенной водой недалеко от унитаза или полежите на животе. Возможно, первый раз удержать воду будет довольно трудно. Чтобы не было сильного распирания, постарайтесь до начала клизмы добиться естественной дефекации (опорожнения кишечника). Можно попробовать вызвать стул искусственно, вставив свечку от геморроя. На унитазе массируйте живот (по часовой стрелке), прощупывая пальцами кишки. Если определяется булькающий звук, значит, вода вышла не вся.
8. Не начинайте делать клизму при недостатке времени. Следует ввести всю воду в кишечник, не торопясь. Недопустимо из-за недостатка времени оставлять что-то в кишках: оставшаяся часть воды всосется, и процедура может принести больше вреда, чем пользы.
Если вы чувствуете пустоту в желудке и легкость в теле после процедуры — клизма сделана правильно.
Но если вы чувствуете, что в кишках еще много каловых масс, следует еще раз налить воды в кружку и ввести в себя, чтобы вытолкнуть из кишечника все, что осталось. При хронических запорах перед большой клизмой следует ввести 0,5 л воды и тут же все выпустить, чтобы освободить прямую кишку. Можно повторить так 2–3 раза. Затем долить в кружку Эсмарха воды и сделать полную клизму, как описано выше. Для добавления надо приготовить охлажденную до 400С кипяченую воду.
Многие практики советуют одновременно с клизмой ежедневно в течение 1–2 недель, если нет противопоказаний к чесноку (язва желудка, патология сердца и проч.), съедать утром натощак зубчик чеснока, ничем не заедая. Жуйте его как можно дольше или сосите, чтобы он хорошо перемешался со слюной. Затем проглотите. Кто не может жевать, тот должен истолочь чеснок или натереть его на терке и подержать во рту, накапливая как можно больше слюны. Завтракать после приема чеснока следует через час — не раньше. Вечером: также съесть чеснок через 2 часа после последнего вечернего приема пищи и больше ничего не есть и не пить. Эта процедура способствует уничтожению гнилостных микробов в кишечнике.
Для предотвращения нежелательных побочных эффектов после приема чеснока (боль в желудке) необходимо его тщательно пережевывать (измельчать) и тщательно перемешивать со слюной, чтобы не повредить слизистую желудка. Если появится изжога, то ее можно снять: перед едой 1–2 раза в день выпивать 2 столовые ложки свежеприготовленного сока картофеля.
Очистку кишечника следует делать 1–2 раза в год: перед началом весенне-летнего и осенне-зимнего сезонов.
При очистке кишечника возможны различные побочные явления (боли, запоры, поносы и проч.).
Во время процедуры можно использовать не воду, а отвары трав: тысячелистника обыкновенного, шалфея, душицы, календулы, ромашки, листьев березы, семени укропа, подорожника большого и другие.
Гипертоническая клизма.
Используют раствор соли поваренной или магнезии. Приготовление раствора: 1 чайная ложка, соли или 2–3 чайные ложки магнезии на 0,5 стакана воды. Раствор перед введением должен быть комнатной температуры (24–26 град). Эти растворы сильно раздражают слизистую и через 30 мин вызывают обильный стул.
Клизма по Герзону.
В сутки проводят 6–8 клизм.
Вода 380С с отваром зеленого кофе и лимонного сока.
В модификации Г. Шаталовой процедура проведения следующая. Состав раствора — вода 1,5–2 л +0,1 л отвара кофе +3–4 ч. л. лимонного сока и стакан свекольного сока. Процедуру проводят в течение 7–10 дней. Затем количество клизм постепенно уменьшают. На последнем этапе их делают уже через день-два.
Свекольная клизма.
Очистить от кожуры 500–800 г сырой свеклы, мелко нарезать или измельчить на терке, залить 1–1,5 л кипятка. Настоять в теплом месте 20–40 мин. Процедить, остудить до комфортной температуры.
Свекольная клизма эффективна при хронических запорах, хорошо восстанавливает перистальтику кишечника, устраняет дисбактериоз. При проведении курса таких клизм (5–12) регулярность дефекации начинает совпадать с количеством приема пищи. Она действует очень мягко, поэтому ее можно рекомендовать детям.
Травяные клизмы.
Это клизмы из отваров различных трав. Они способствуют выведению газов и оказывают слабое вяжущее действие. Перед тем, как делать травяную клизму, нужно сделать очистительную клизму. После введения процеженного отвара лечь на правый бок и подождать, пока раствор не всосется.
Медовая клизма.
Растворить 1 столовую ложку меда в стакане кипяченой воды, добавить 1 столовую ложку лимонного сока. После введения в кишечник, задержать жидкость в течение 10–15 минут.
Кофейная клизма.
В стакан кипящей воды добавить 3 столовые ложки молотого натурального кофе (не растворимого). Кипятить 3 минуты, затем настаивать 12 минут, процедить, охладить до комнатной температуры.
Кофейная и медовая клизмы оказывают схожее действие. Они активизируют слизистую толстого кишечника, способствуя выводу токсичных веществ, благоприятно воздействуют на работу надпочечников, печени, желчного пузыря. Осторожнее использовать людям с повышенным давлением, легко возбудимой нервной системой.
Что делать, если невозможно «очищение» кишечника с помощью клизм?
Существует большое количество натуральных препаратов, способствующих «очистке» кишечника.
Отруби и клетчатка.
Отруби и клетчатка являются хорошим источником пищевых волокон. Пищевые волокна усиливают сокращения, способствуют механическому очищению стенок кишечника от каловых камней.
Способ применения: 3–4 столовых ложки отрубей размешать в стакане кефира, йогурта или любой другой жидкости. Перед употреблением настоять 3–5 минут. Желательно разделить суточную дозу на 2–3 приема.
Отруби можно добавлять в пищу: супы, каши, использовать как панировочный материал.
Отруби желательно применять ежедневно в течение длительного времени.
В этот период времени (и не только) особое внимание необходимо уделить питанию. Для улучшения перистальтики кишечника целесообразно ввести в рацион каши, приготовленные из цельного зерна (гречневой, пшенной, овсяной, бурого риса), которые надо варить только на воде, не переваривать, чтобы не образовывалась слизь. Не рекомендуется, есть мелкодробленые каши (манную, пшеничку и им подобные). Питание преимущественно кашами, без смешивания их с другими продуктами в одной трапезе, позволит перейти всей массе из желудка в кишечник примерно в одно время, что приведет к повышению его перистальтики.
Нормализация функциональной активности печени и желчного пузыря
С этой целью используют тюбаж, который лучше проводить после «очистки» толстой кишки.
Тюбаж надо проводить утром, лучше в тот день, когда вы не торопитесь на работу.
1. Выпить натощак стакан теплой воды. Вместо воды можно также использовать отвар желчегонных трав.
2. Через полчаса принять одно из перечисленных средств:
· одна столовая ложка меда, растворенная в 1/2 стакана очень теплой воды;
· стакан теплого виноградного или сладкого яблочного сока;
· смесь трех столовых ложек сока черной редьки с чайной ложкой подсолнечного или оливкового масла;
· 2–5 столовые ложки (взрослым людям) растительного масла.
3. Запить 1 стаканом теплого сладкого чая или отваром желчегонных трав.
4. Лечь на левый бок, а на правый (там, где расположена печень) положить теплую грелку, укрыться одеялом.
5. Лежать полтора-два часа.
6. После подъема сделать несколько глубоких вдохов и приседаний.
7. Затем можно завтракать.
Тюбаж рекомендуют проводить один-два раза в неделю (курс — 10–15 процедур).
Не стоит пугаться, если после процедуры стул станет умеренно жидким. Несильные боли в правом подреберье во время тюбажа также могут быть вариантом нормы и объясняться слишком интенсивными сокращениями желчного пузыря. Но если болевые ощущения имели место, то прежде, чем вновь подвергнуть себя «слепому зондированию», лучше все же проконсультироваться с врачом — может быть, он порекомендует принимать перед очередной процедурой препараты — спазмолитики.
Предлагается проводить тюбаж следующим образом. Утром, желательно в 6–7 часов, натощак, выпить 200 мл теплой (около 250) минеральной воды без газа, например, «Боржоми» или «Славяновская». Через 20 минут — еще 200 мл теплой минеральной воды без газа с добавление свежевыжатого сока из 1,5 лимонов и 2 таблетки Но-шпы. Затем лечь на правый бок и положить под правое подреберье (область печени) теплую грелку (водяную или электрическую). В этом положении лежать в кровати в течение 1,5 часов. Надо проводить курсы по 5 процедур каждые 3 месяца.
Внимание! При желчекаменной болезни усиление оттока желчи может спровоцировать смещение крупного камня. Это может вызвать сильнейшие боли. Поэтому, если вам поставлен диагноз желчекаменная болезнь или есть подозрения на это заболевание — сначала обратитесь к врачу для обследования на наличие камней в желчном пузыре, определение их размеров и формы.
Нормализация функции эндотелия кровеносных и лимфатических сосудов
Приготовить смесь трав — 1 стакан укропного семени, 1 столовая ложка молотого валерьянового корня; и 2 стакан натурального меда. Все это хорошо перемешать, залить кипятком до 3 литров, в термосе настаивать в течение суток.
Принимать по 2 столовые ложки за полчаса до еды 5–7 раз в сутки.
Возможно применение аппаратных методов: прессотерапия, вакуумно-роликовый аппарат «Старвак», которые нормализуют функции эндотелия сосудов.
Нормализация функции почек
Приготовить смесь трав: по 50 г зверобоя, душицы, шалфея, мелиссы, спорыша. Траву измельчить.
1-я неделя — исключить из рациона продукты животного происхождения и пить чай из этих трав с медом.
7–12 день — пить настой указанного сбора с пихтовым маслом 3 раза в день за 30 минут до еды. В 100–150 мл настоя добавляют 5 капель пихтового масла, тщательно размешивают. Пить обязательно через соломинку для предохранения зубов.
Выведение песка из почек.
Приготовление настоя — 2 столовые ложки нарезанных корней шиповника залить 1 стаканом воды и дать настояться (12–16 часов) на открытом воздухе, затем кипятить 15 минут, остудить, процедить.
Принимать по 1/3 стакана 5 раз в сутки в течение 10 дней.
Для постоянного «очищения» почек предлагается ежедневно (если нет противопоказаний), выпивать не менее 2-х литров жидкости с приемом в течение дня различных лекарственных трав: шиповник, сельдерей, почечный и зеленый чай, золотой ус и т.д., обладающих мочегонными свойствами. Если вы хотите хорошо себя чувствовать — это должно стать вашим образом жизни.
Выведение солей из хрящевой ткани суставов
Очень важно перед началом данной процедурой провести мероприятия по нормализации функциональной активности кишечника.
Приготовление настоя из лаврового листа — 5 г измельченного лаврового листа залить кипящей водой (300 мл), кипятить 5 мин на слабом огне. Затем воду вместе с листьями перелить в термос (прямо с огня), настоять 4 часа. Процедить и пить маленькими глотками в течение дня (12 часов). Процедуру повторять три дня.
В течение всех дней приема отвара лавровых листьев ежедневно рекомендуется проводить контрастные души и воздушные ванны.
Через три дня надо сделать перерыв приема настоя на неделю. Затем повторить процедуру еще в течение 3 дней. Водные процедуры проводятся без перерыва. В случае запора клизмы надо делать и в период перерыва и во время лечения.
В течение первого года процедуру надо проводить 1 раз в 3 месяца, далее — 1 раз в год после «очистки» кишечника и печени.
Активация оттока лимфы (лимфодренаж)
Клетки нашего организма окружены так называемой тканевой жидкостью. Эта жидкость постоянно находится в непрерывном движении — ее пополнение происходит за счет проникновения части плазмы крови через стенки капилляров (мельчайших сосудов). С плазмой, проникшей в межклеточное пространство, к клеткам поступают все необходимые питательные вещества и кислород. Из клеток в нее поступают продукты их жизнедеятельности, в том числе и токсические вещества. Отток тканевой жидкости происходит по лимфатическим сосудам, которые, собираясь в большие лимфатические протоки, впадают в крупные вены. По лимфатическим сосудам течет лимфа (от лат. lympha — влага) — прозрачная, слегка опалесцирующая жидкость. Также следует отметить, что на определенных участках лимфатической системы, обычно в месте слияния сосудов, находятся лимфатические узлы, в которых много лимфоцитов, осуществляющих защитную функцию, — не пропускают в кровяное русло, например, бактерий. Следовательно, чем быстрее будет течь лимфа по лимфатическим сосудам, тем быстрее будет происходить выведение «отработанных продуктов» жизнедеятельности, тем будет «чище» внутренняя среда организма.
Повышение скорости оттока лимфы можно проводить с помощью различных физиотерапевтических процедур. Препараты некоторых лекарственных растений и массаж определенных точек, вызывают аналогичный эффект.
На первом этапе лечения проводят лимфодренаж с помощью аппаратных методов — прессотерапия и «Старвак». А затем рекомендуется использовать препараты лекарственных растений и массаж биологически активных точек.
Лекарственные растения
Внимание! Не являются лекарственными препаратами. Необходима консультация специалиста!
В таблице 1 представлены лекарственные растения, применение которых является достаточно эффективным способом стимуляции оттока тканевой жидкости.
Внимание! Обратите внимание на противопоказания и осложнения, развивающиеся при применении препаратов.
(Примечание: ст. л. — столовая ложка, ч.л. — чайная ложка, р/день — раза в день;
ЖКТ — желудочно-кишечный тракт,
по материалам: Хмелевский Ю. В. «Эндоэкология — что это такое?»)
Курс приема лекарственных должен проводиться в течение двух недель — принимать настой выбранного лекарственного растения с учетом всех показаний и противопоказаний. Перед началом процедуры желательно в течение двух дней провести курс (2 дня) разгрузочной диетотерапии (яблочная, банановая, овощная, молочная или другая диета, по вашему вкусу). Одновременно, в эти же дни провести очищение кишечника. Выбор процедуры очищения кишечника должен быть индивидуальный. Очищение кишечника следует повторить в конце первой недели и в течение двух дней по окончанию курса.
Желательно одновременно проводить упражнения — «оздоровительное дыхание» (см. ниже раздел Дыхательная гимнастика), что способствует ускорению движения лимфы.
Средства народной медицины для очищения лимфы.
Чай из иван-чая — 1 столовую ложку листьев и цветов иван-чая (кипрея) залить 0,5 л кипятка и настоять в течение ночи в термосе. Принимать по 100 г 5 раз в день до еды.
Чай из барвинка — 1 чайную ложку сухих листьев барвинка залить 1 стаканом кипятка и настоять в течение ночи в термосе. Принимать по 1 столовой ложке 3 раза в день за 30–40 минут до еды.
Также предлагают следующие рецепты для стимуляции лимфотока:
· яблочный уксус — 1–2 чайные ложки на стакан теплой воды с двумя чайными ложками меда — 2–3 стакана в день. Вкус напитка должен быть кисло-сладкий;
· настой хрена огородного на воде в соотношении 1:1 пить по 1 чайной ложке 3 раза в день перед едой в течение 10 дней;
· свежеприготовленный салат из морской капусты;
· щи из молодых листьев крапивы двудомной;
· посещение бани с парилкой и веником — при отсутствии противопоказаний.
Средства народной медицины, выводящие токсические соединения из крови.
Чай из корня одуванчика — 1 столовую ложку сухого измельченного корня залить стаканом кипятка, настаивать в термосе в течение часа. Принимать по трети стакана за 30–40 минут до еды в течение 7 дней.
Чай из яснотки (крапива глухая) — 1 столовую ложку сухих или свежих цветов залить одним стаканом кипятка. Настоять («укутав») 30–40 минут, процедить. Принимать в теплом виде по 0,5 стакана 3–4 раз в день.
Чай из тысячелистника обыкновенного — 1 столовую ложку сухой травы залить одним стаканом кипятка. Настоять («укутав») 1 час, процедить. Принимать по 1/4 стакана 3–4 раза в день за 30–40 минут до еды.
Есть очень простой способ «очищения» одновременно кишечника и крови с использованием полыни. Высушенные листья и побеги полыни горькой надо растереть в порошок, небольшую щепотку порошка насыпать в стакан кипятка, настоять 10 секунд и выпить маленькими глотками. Эту процедуру проводить в течение нескольких дней, затем сделать перерыв.
Массаж биологически активных точек
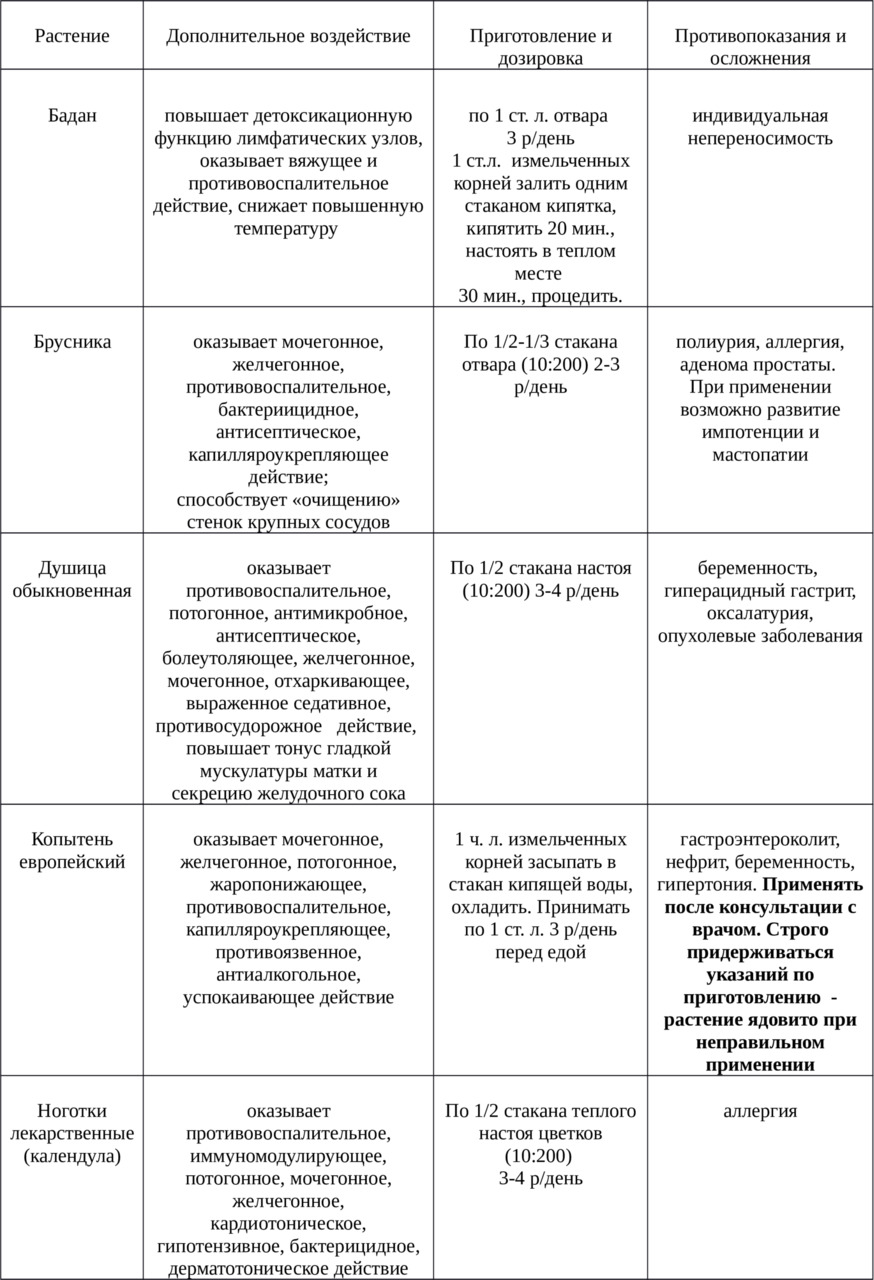
Первая (рис. 1) — парная точка 45, расположена на гребне подвздошной кости в области крестца в месте прикрепления ахиллова сухожилия.
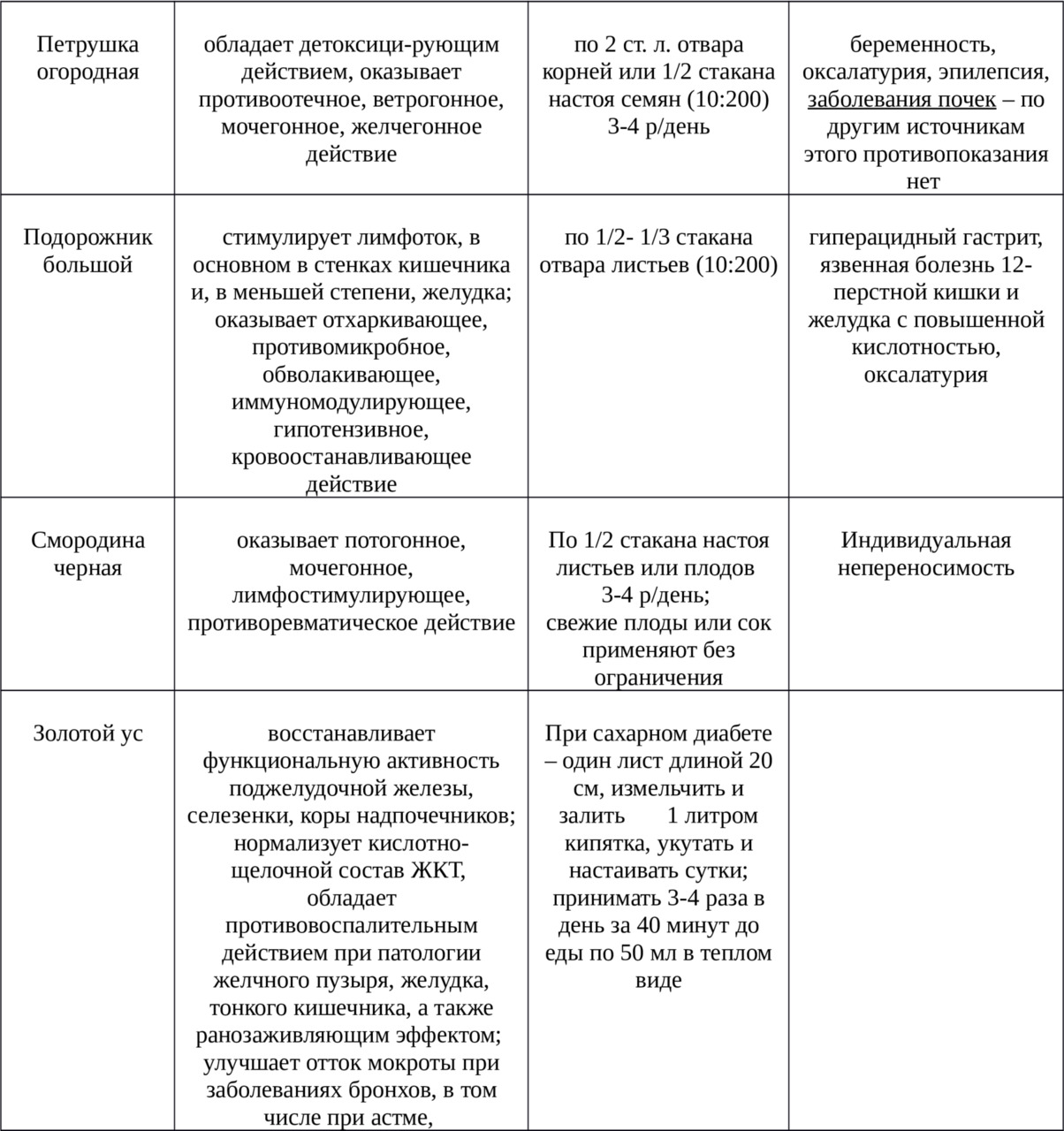
Вторая (рис. 2) — парная точка 73, расположена на передневерхней стороне ноги, у начала большеберцовой и малоберцовой костей.
Регуляция деятельности внутренних органов нервной системой
Функциональное состояние нервной системы является важным фактором в развитии многих заболеваний, особенно эссенциальной гипертензии.
Как же происходит регуляция деятельности внутренних органов нервной системой?
Высшим надсегментарным центром, расположенным в головном мозге и определяющим функциональную активность парасимпатических и симпатических отделов вегетативной нервной системы, являются центры, расположенные в головном мозге — миндалевидное тело, стриопаллидарная система, гипоталамус (схема 1). В нем сосредоточены центры, регулирующие кровообращение, дыхание, пищеварение, водный и солевой обмены, функцию гипофиза, эндокринного аппарата и т. д. В свою очередь активность гипоталамуса контролируется центрами лимбической системы и премоторной зоны коры головного мозга. Именно в эти центры по чувствительным (афферентным, сенсорным) нервным волокнам поступают импульсы от различных органов и тканей (см. схему). По ряду физиологических и морфологических признаков эфферентные нервные волокна (идущие от мозга к органам и тканям) подразделяются на соматические и вегетативные (парасимпатические и симпатические), а по способу синаптической передачи возбуждения в основном — на холино- и адренергические, при активации которых выделяются медиаторы — ацетилхолин (холинорецепторы), норадреналин и дофамин (адренорецепторы).
Следует отметить, что из окончаний постганглионарных парасимпатических нервных волокон выделяются как ацетилхолин (основной нейромедиатор), так и различные биологически активные соединения, в том числе пептиды: вазоактивный интестинальный пептид (VIP), гистидин-метионин, гистидин-изолейцин и т. д. Впервые VIP был описан как кишечный нейроэндокринный пептид, который повышает синтез цАМФ в клетках, на наружной мембране которых присутствует VIP-рецептор. Пептиды гистидин-метионин и гистидин-изолейцин снижают тонус гладкой мускулатуры. А из окончаний постганглионарных симпатических нервных волокон высвобождают как норадреналин (основной нейромедиатор), так и нейропептид Y (NPY), который, например, вызывает повышение тонуса гладкой мускулатуры.
Известно, что влияние парасимпатической нервной системы (n. vagus) преобладает (доминирует) во всех внутренних органах, а симпатической — в сосудах.
Чтобы лучше понять эффекты стимуляции парасимпатического и симпатического отдела вегетативной нервной системы приведем два примера.
При стимуляции парасимпатического отдела вегетативной нервной системы происходит настройка организма на отдых (релаксацию). Примером может служить следующая ситуация: вы лежите на диване и смотрите по телевизору неинтересную передачу. В этом случае будут наблюдаться такие изменения со стороны внутренних органов, как:
· уменьшение частоты дыхания;
· расширение сосудов головного мозга;
· расширение сосудов половых органов;
· сужение коронарных артерий и легочных артерий;
· снижение частоты и силы сердечных сокращений;
· увеличение тонуса гладких мышц внутренних органов, что выражается в сужении бронхов, усилении перистальтики кишечника, увеличении тонуса гладких мышц мочевого пузыря и т.д.;
· снижение тонуса мышц и расслабление сфинктеров пищевода, желудка, кишечника и мочевого пузыря;
· активация секреции пищеварительных желез;
· сужение зрачка.
При активации симпатического отдела вегетативной нервной системы организм мобилизуется на преодоление стрессовой ситуации. В качестве примера можно рассмотреть следующую ситуацию: человек бежит от злой собаки, а перед ним высокий забор. В этом случае происходят следующие изменения со стороны внутренних органов:
· расширяются бронхи, увеличиваются частота дыхания и, соответственно, газообмен в легких, что приводит к повышению аэрации крови кислородом;
· сужаются сосуды кожи (предотвращение сильных кровотечений в результате возможных травм);
· расширяются коронарные сосуды;
· увеличивается частота и сила сердечных сокращений, повышается артериальное давление, что приводит к улучшению кровоснабжения работающих скелетных мышц;
· расширяются кровеносные сосуды скелетных мышц;
· суживаются сосуды, кровоснабжающие внутренние органы;
· повышается высвобождение ренина;
· расширяются зрачки, что приводит к увеличению поступления зрительной информации в головной мозг, аккомодация не нарушается;
· активируется липолиз (распад липидов) в жировых клетках;
· активируется гликогенолиз (распад гликогена) в печени.

Если проанализировать изменения в организме, сопровождающие активацию симпатического отдела вегетативной нервной системы, то можно понять, что все они направлены на реализацию какого-либо действия (физическая нагрузка, стресс — физический, эмоциональный) и носят адаптивный характер.
В настоящее время большое количество людей живет в состоянии хронического стресса, что приводит к постоянной активации как симпатического отдела вегетативной нервной системы (СОВНС), так и в целом симпато-адреналовой системы (СОВНС с одновременным выбросом адреналина из мозгового слоя надпочечников). Одновременно у большинства людей очень низкая двигательная нагрузка, то есть не происходит «тренировка» всего тела и нервной системы в частности. Таким образом, активация симпатического отдела нервной системы не реализуется в физическую активность при стрессе, что приводит к разбалансировке деятельности различных органов и тканей. Это сопровождается развитием многих заболеваний, в том числе и гипертонической болезни.
В результате активации симпатической нервной системы происходит возбуждение адренорецепторов в различных органах и тканях. В связи с этим мы более подробно остановимся на адренорецепторах, через которые реализуется возбуждение симпато-адреналовой системы.
Адренорецепторы
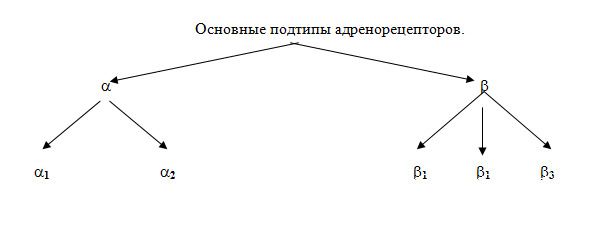
Адренорецепторами называют рецепторы, с которыми взаимодействуют норадреналин и адреналин, а также дофамин. Рецепторы к дофамину, как правило, рассматриваются отдельно, так как эффекты их стимуляции имеют меньшее значение при изменении активности симпатической нервной системы. Истории изучения и открытия адренорецепторов уже более 100 лет. В 1905 году J.N. Langley на основании рецепторной теории Эрлиха предположил, что биологическое действие адреналина и других соединений связано с взаимодействием с «рецепторными субстанциями». В середине XX века R. Ahiquist сформулировал понятие о двух видах адренорецепторов — α и β. В последующем предпринимались попытки внести изменения в классификацию R. Ahiquist, но она оказалась наиболее рациональной. В последующем α- и β-адренорецепторы были разделены на типы (схема 2), в которых в дальнейшем выделили еще подтипы.
Структура адренергических синапсов однотипна, несмотря на их функциональные различия (схема 3).
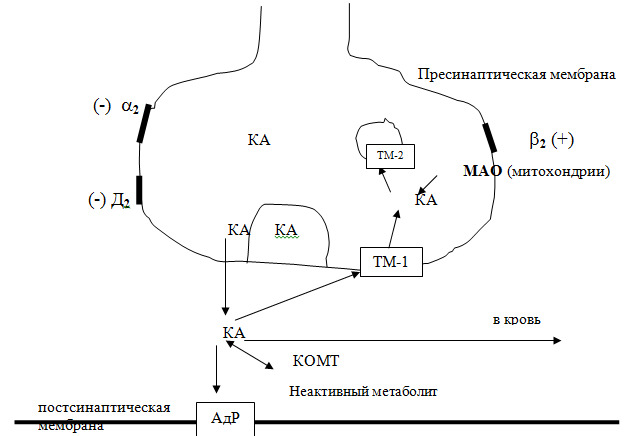
(Примечание: Адр — адренорецептор, КА — катехоламины, КОМТ — катехол-О-метилтрансфераза, МАО — моноаминооксидаза, ТМ-1 — транспортный механизм — обратный нейрональный захват КА, ТМ-2 — транспортный механизм — перенос свободных КА из нейроплазма в гранулы, (+) — повышение выброса КА, (-) — снижение выброса катехоламинов.)
Высвобождение катехоламинов из адренергических нервных окончаний. В нервном окончании норадреналин (НА) находится в гранулах (НА+АТФ+дофамин-β-гидроксилаза) и под влиянием нервного импульса их высвобождение происходит экзоцитозом. Все содержимое гранулы освобождается в синаптическую щель. Регуляция высвобождения норадреналина осуществляется также посредством стимуляции адренорецепторов рецепторов, расположенных пресинаптически.
Типы и подтипы альфа-адренорецепторов
Относительно синапса α-адренорецепторы располагаются:
· на постсинаптической мембране,
· на пресинаптической мембране,
· внесинаптически.
В настоящее время выделяют два основных типа α–адеренорецепторов: α1– и α2-адренорецептор. С использованием метода молекулярного клонирования в 90-е годы XX века были выделены гены и мРНК, кодирующие синтез подтипов α1-адренорецепторов: α1A-, α1B-, α1C- и α1D-адренорецепторы. С помощью аналогичных методов идентифицированы подтипы α2-адренорецепторов: α2A-, α2B- и α2C-адренорецепторы. Молекулы различных подтипов α-адренорецепторов кодируются различными генами, имеют различное сродство (аффинность или способность взаимодействовать) к антагонистам и преимущественную локализацию в органах и тканях. Например, α1А-, α1C- и α1D-адренорецепторы обратимо блокируются соединением WB4101, а α1B-адренорецепторы — необратимо хлороэтилклонидином.
Локализация и результат активации α-адренорецепторов представлена в таблице 2.
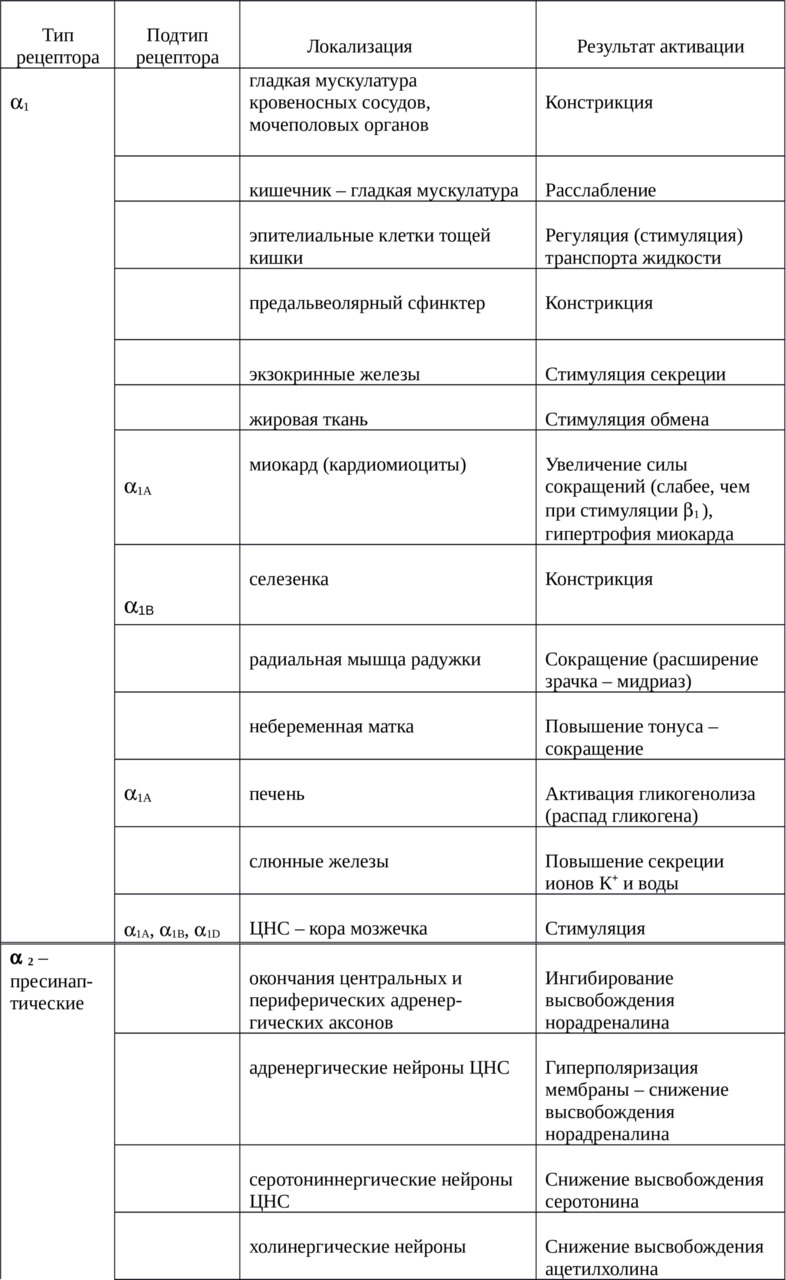
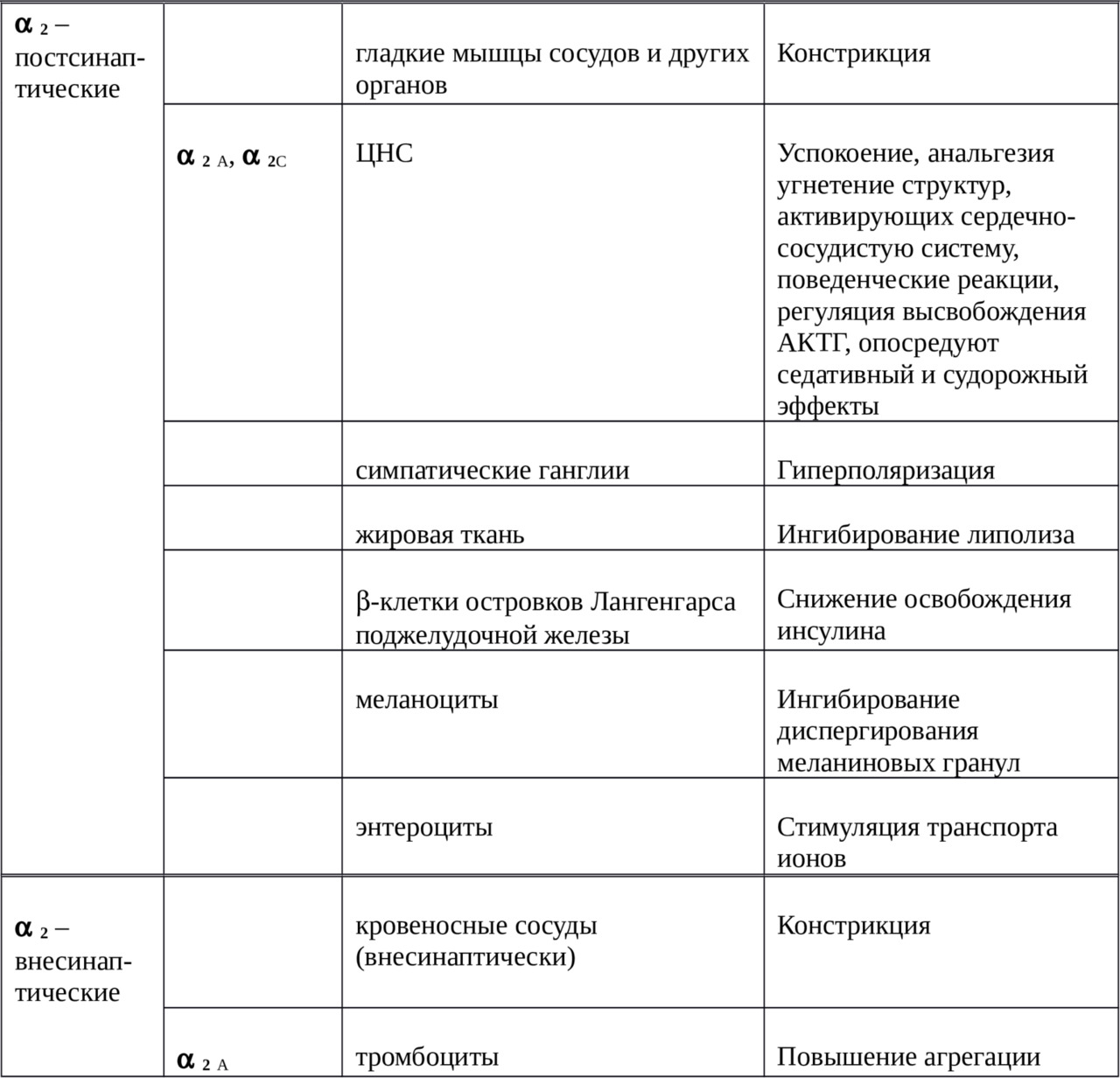
Также выявлено наличие различных подтипов α–адренорецепторов в других тканях:
· α1А — простата, семявыводящий проток, легкие;
· α1В — аорта, почки, легкие;
· α1D — аорта, простата, гиппокамп;
· α2А — спинной мозг;
· α2В — печень, почки.
Предполагается участие некоторых из этих подтипов в активации митогенных реакций, а также в регуляции роста и размножения клеток. Однако их физиологическая роль до конца не установлена.
В настоящее время клиническое значение имеет деление рецепторов на α1-, α2-, β1- и β2-адренорецепторы.
Типы бета-адренорецепторов
Относительно синапса β-адренорецепторы располагаются:
· на постсинаптической мембране,
· на пресинаптической мембране,
· внесинаптически.
Локализация и результат активации β-адренорецепторов представлены в таблице 3.
Рассмотрев процесс возбуждения адренорецепторов и их влияние на функциональную деятельность различных органов и тканей можно сделать вывод, что изменение их активности приводит к значительному повышению «работы» сердца.
Несколько слов об анатомии и физиологии сердечно-сосудистой системы
Первые сведения о строении сердца обнаружены в древнеегипетских папирусах (17 — II вв. до нашей эры). В Древней Греции врач Гиппократ (V — IV вв. до нашей эры) описал сердце как мышечный орган, а Аристотель (IV век до нашей эры) полагал, что в сердце содержится воздух, который распространяется по артериям. Во II веке римский врач Гален доказал, что в артериях содержится кровь, а не воздух. Более подробно строение сердца было изучено Андреасом Везалием (XVI век). Самое раннее из известных нам исследований, посвященных работе сердца и кровообращению, было проведено Гарвеем в 1628 году, а уже в XVIII веке различные ученые изучали более детально строение и функцию сердечно-сосудистой системы.
Чтобы правильно понимать, каким образом снижение давления играет важную роль в профилактике сердечно-сосудистых заболеваний, будет интересно рассмотреть некоторые физиологические аспекты деятельности сердечно-сосудистой системы.
Протяженность сосудов в нашем организме составляет около 111 000 километров. С каждым ударом 60–80 граммов обогащенной кислородом крови под сильным напором попадает из правого желудочка сердца в аорту, самую крупную артерию нашего организма. Из левого желудочка кровь направляется в легочную артерию.
Сосудистую систему человеческого организма можно сравнить с двумя деревьями. Аорта — ствол первого дерева. Она разветвляется на множество артерий, которые в свою очередь делятся на более мелкие ветви, называемые артериолами. Они несут кровь капиллярам, которые снабжают кислородом и питательными веществами каждую клетку нашего организма. После передачи кислорода клеткам кровь вновь возвращается к сердцу через сеть венозных сосудов. По сосудам второго дерева, стволом которого является легочная артерия, венозная кровь поступает в легкие, где обогащается кислородом. По венам кровь насыщенная кислородом возвращается в сердце.
Чтобы продвигать кровь по разветвленной системе артерий и вен, необходимо затратить определенную энергию. Сила, воздействующая на стенки сосудов во время тока крови, и есть то, что, мы называем, давлением. Безусловно, сила артериального давления зависит от работы сердца, но не меньшую роль в регуляции давления играют и артериолы — мельчайшие артерии, а также тонус всех сосудов, адекватность их реакций на нервную стимуляцию и внешнюю температурную реакцию. Они способны расслабляться, если необходимо снизить давление крови, или сжиматься, если необходимо повысить его под действием импульсов, которые поступают по нервным волокнам к каждому сосуду.
Уровень артериального давления у различных людей варьируется и зависит от их активности. Например, сердцу нет необходимости работать быстро и сильно, когда вы отдыхаете. Если же вы выполняете физическую работу или занимаетесь спортом, требуются большие объемы крови для снабжения мышц кислородом, и артериальное давление начинает повышаться.
В другой ситуации, например, если вы резко подниметесь из горизонтального положения, организм ответит немедленным повышением давления, чтобы обеспечить устойчивое снабжение мозга кислородом. Кровеносные сосуды ног и брюшной полости сжимаются, и сердце начинает биться быстрее. Иногда, правда, возможна небольшая задержка такого ответа, и вы чувствуете легкое головокружение или слабость. Особенно часто это происходит с пожилыми людьми, чьи сосудистые рефлексы несколько замедленны. Это связано с неадекватной «работой» так называемой рефлекторной дуги. Нервный сигнал, проходящий по ней, может прерываться или на уровне головного мозга, или на уровне спинного мозга, или непосредственно в сосудах.
Некоторые люди могут чувствовать «помутнение» в голове или слабость, если долгое время находятся на ногах. Это связано с тем, что кровь накапливается в своеобразных кровяных депо — венах ног, и, в результате, в мозг поступает недостаточное количество кислорода.
В составе сердечно-сосудистой системы выделяют две составляющие части:
• собственно сердечно-сосудистая система — сердце и кровеносные сосуды, по которым циркулирует кровь;
• лимфатическая система, по сосудам которой течет лимфа.
Далее будем пользоваться более известной терминологией, а также кратко рассмотрим строение собственно сердечно-сосудистой и лимфатической системы, называя первую просто сердечно-сосудистой системой.
Основной функцией сердечно-сосудистой системы является перенос кислорода, питательных веществ, биологических активных соединений (гормонов и др.) к органам и тканям, с одной стороны, и удаление из них двуокиси углерода, продуктов жизнедеятельности и т. д. В зависимости от того, насколько быстро будут происходить эти процессы, настолько «организм будет здоровым или больным».
Сердечно-сосудистая система
В состав сердечно-сосудистой системы входит сердце и кровеносные сосуды.
Сердце — центральный орган кровеносной системы. Оно функционирует как «насос» и обеспечивает движение крови по сосудам, представляя собой полый мышечный орган.
Сердце располагается в грудной клетке. Относительно срединной линии оно находится на 2/3 левее, а на 1/3 — правее этой линии. Срединная линия человека — это воображаемая вертикальная линия, равномерно разделяющая тело человека по центру.
Стенка сердца состоит из трех слоев:
· наружного — эпикарда,
· среднего — миокарда (мышечной слой),
· внутреннего — эндокарда.
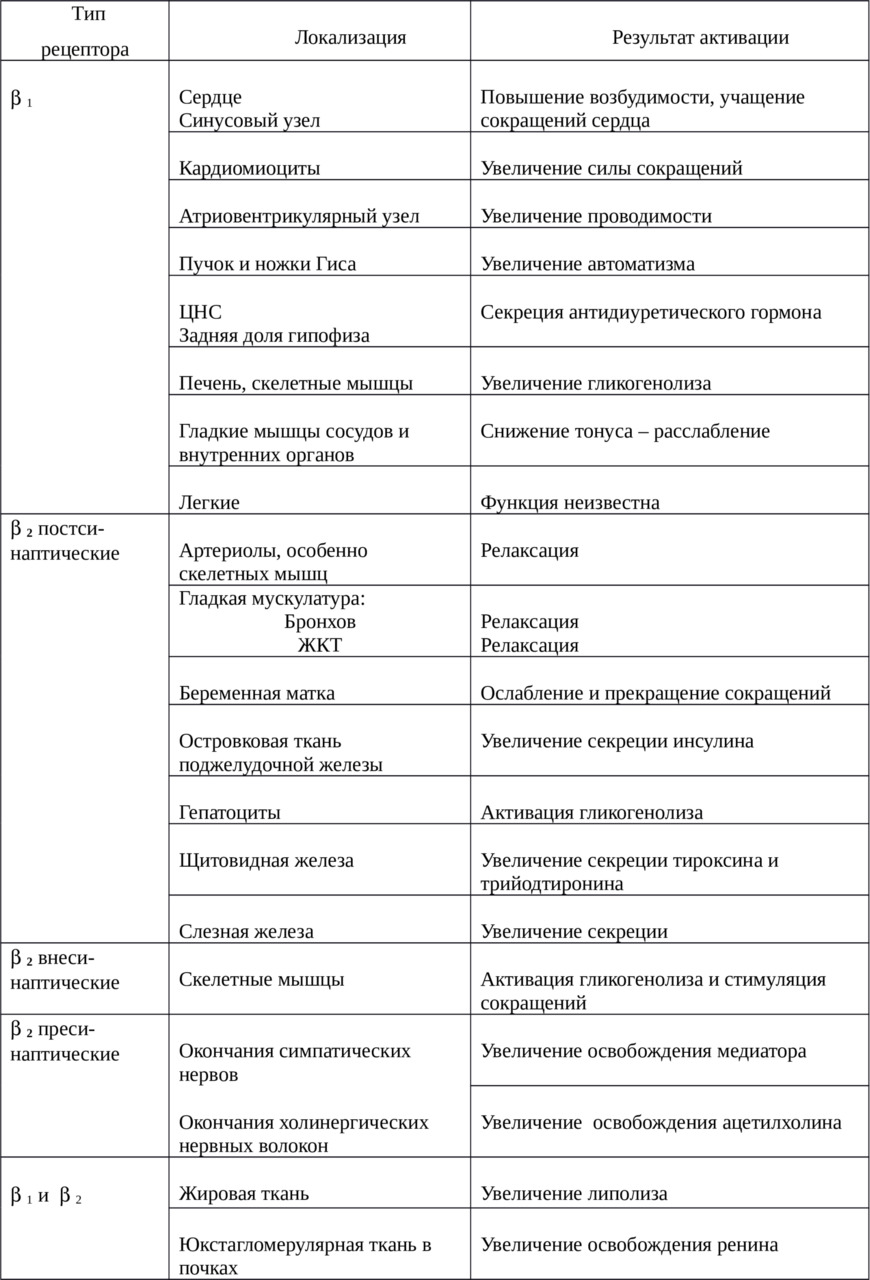
В сердце выделяют четыре камеры (рисунок 3):
· правое предсердие,
· правый желудочек,
· левое предсердие,
· левый желудочек.
В предсердиях собирается кровь от органов и тканей:
· в левое — от легких, обогащенная кислородом, поступает по легочной вене;
· в правое — от всех остальных, «бедная» кислородом и насыщенная углекислым газом, доставляется по нижней и верхней полым венам.
Из желудочков наоборот, кровь поступает к органам:
· из правого — к легким, где происходит обмен углекислого газа на кислород;
· из левого — к остальным.
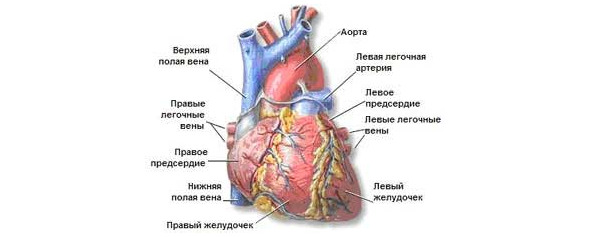
Как видно на рисунке 3, предсердия располагаются выше желудочков. Внутри левое и правое предсердие, также как желудочки разделены перегородками — межпредсердной и межжелудочковой, соответственно. Между предсердиями и желудочками существуют отверстия, которые имеют клапаны, препятствующие току крови из желудочков обратно в предсердия. Между правым предсердием и правым желудочком расположен трикуспидальный или трехстворчатыйклапан (рисунок 4В.), а между левым предсердием и левым желудочком — двустворчатый или митральный клапан (рисунок 4Б). Трехстворчатый клапан состоит из трех створок, а двустворчатый — из двух.
Сразу отметим, что все сосуды, по которым кровь течет от сердца к органам, называются артериями, а от органов и тканей к сердцу — венами.
От сердца отходят две артерии:
· аорта — главная артерия;
· легочный ствол, который практически сразу делится на левую и правую легочные артерии.
Между левым желудочком и аортой находится аортальный клапан (рисунок 4А), а между правым предсердием и легочным стволом — легочной клапан (рисунок 4Г). Клапаны препятствуют току крови из сосудов обратно в сердце во время диастолы (времени расслабления сердечной мышцы).
Кровоснабжение сердца. Обогащенная кислородом в легких кровь поступает к сердцу по двум артериями — правой и левой венечным артериям, которые являются первыми ветвями аорты. Иногда от аорты отходит только одна венечная артерия. Отток крови из вен сердца в основном происходит в так называемый венечный синус, который впадает непосредственно в правое предсердие. Лимфа по лимфатическим сосудам оттекает из эндокарда и миокарда в лимфатические узлы, расположенные под эпикардом, а оттуда лимфа поступает в лимфатические сосуды и узлы грудной полости.
Иннервация. Сердце иннервируется нервами, образующими сердечное сплетение — составная часть общего грудного вегетативного сплетения, в состав которого входят симпатические и парасимпатические нервные волокна.
«Работа» сердца. В предсердия кровь поступает по венам (рисунок 5А), а затем из левого и правого предсердия кровь поступает в левый и правый желудочек, в это время митральный и трехстворчатый клапан открыты, а аортальный и клапан лёгочной артерии закрыты (рисунок 5Б). Миокард в это время расслаблен и по сосудам сердца течет кровь. Эта фаза называется диастолой. Затем клапаны, расположенные между предсердиями и желудочками закрываются, желудочки сокращаются и через аортальный и клапан лёгочной артерии кровь вытекает в аорту и лёгочную артерию, соответственно. Эта фаза называется систолой, которая короче диастолы. В эту фазу кровоток в сосудах сердца практически останавливается. Именно поэтому важно соотношение между данными фазами «работы» сердца.

Процесс сокращения и расслабления сердечной мышцы регулируется проводящей системой сердца, которая генерирует электрический импульс, распространяющиеся по сердечной мышце. Импульс в норме вырабатываться с определённой частотой — в среднем 50–80 импульсов в минуту. Имея собственный генератор импульсов, сердце сокращается автономно. Однако эта система находится под непрерывным контролем центральной нервной системы.
В проводящей системе сердца выделяют:
· синусовый узел (синусоатриальный пучок Кис-Фляка), расположенный в районе впадения верхней полой вены в правое предсердие;
· атрио-вентрикулярный (предсердно-желудочковый) узел — находится в межжелудочковой перегородке;
· правая и левая ножка Гиса — нервные волокна, образующие пучки и отходящие от атрио-вентрикулярного узла;
· волокна Пуркинье — собственно продолжение ножек Гиса, которые разделяются более мелкие образования и проводят нервный импульс непосредственно к кардиомиоцитам.
Электрический (нервный) импульс генерируется в синусовом узле под влиянием протекающих в нем самом процессов. По проводящей системе импульс распространяется к миокарду (сердечной мышце) и обеспечивает ритмичное сокращение в необходимой очередности предсердий и желудочков сердца. Сокращения обоих предсердий, а затем обоих желудочков осуществляется практически одновременно.
Следует подчеркнуть, что для постоянной работы сердечной мышцы необходимо значительное количество кислорода.
Всем известно, что при любых нагрузках — физических, эмоциональных и т.д., частота сердечных сокращений возрастает, а, следовательно, повышается потребность миокарда в кислороде и питательных веществах. В течение короткого времени это компенсируется, однако длительные нагрузки (особенно эмоциональные) могут привести к «сбою», что приведет к развитию патологии.
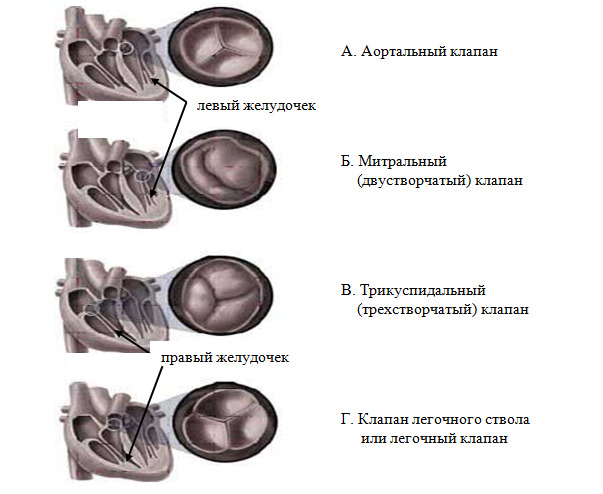
Кровеносные сосуды. Сосуды можно рассматривать как эластичные трубочки разного диаметра, которые составляют замкнутую систему, по которой кровь в организме протекает от сердца на периферию и от периферии к сердцу. В целом они образуют два круга кровообращения — большой и малый (см. ниже). Как мы уже отмечали, в зависимости от направления тока крови выделяют артерии, вены и, соединяющие их, капилляры.
Все сосуды, по их калибру (типу) можно расположить следующим образом:
крупные артерии (аорта, легочный ствол) — артерии — артериолы — капилляры — венулы — вены — крупные стволы (верхние и нижние полые вены, легочные вены).
Артерии — это кровеносные сосуды, по которым кровь переносится от сердца (желудочков) ко всем частям организма. Совокупность артерий составляет артериальную систему как часть сердечно-сосудистой. Артериальная система характеризуется наличием соединений между артериями различного диаметра — анастомозов, благодаря которым осуществляется окольное (коллатеральное) кровообращение во всех органах и тканях и кровь, в случае необходимости, может перераспределяться.
В процессе разветвления артерий диаметр просвета каждой постепенно уменьшается, но суммарный их диаметр возрастает.
Вены — кровеносные сосуды, несущие кровь из органов и тканей в предсердие. Исключение составляют вены, по которым кровь поступает из легких в левое предсердие — легочные вены; кровь в них обогащена кислородом. Совокупность всех вен образует венозную систему, являющуюся составной частью сердечно-сосудистой системы.
Строение стенки вены такое же, как у стенки артерии. Она состоит из трех слоев, но в ней менее выражены эластические элементы, что связано с более низким давлением и меньшей скоростью кровотока в них. В отличие от артерий в венах есть клапаны (рисунок 7), которых особенно много в венах нижних конечностей. Они препятствуют обратному току крови под действием силы тяжести.
Кроме анастомозов (между артериями) существуют непосредственные соединения — соустья, между мелкими артериями или артериолами и венами. По этим соустьям кровь, минуя капилляры, из артерии непосредственно переходит в вену. Анастомозы и соустья играют большую роль в перераспределении крови между органами.
Капилляры — это самые мелкие кровеносные сосуды, которые расположены между артериолами и венулами (рисунок 6). Они имеются во всех органах и тканях и являются продолжением артериол. Отдельные капилляры, объединяясь между собой, переходят в посткапиллярные венулы. Последние, сливаясь друг с другом, дают начало собирательным венулам, переходящим в более крупные вены. Капилляры бывают прямыми, изогнутыми и закрученными в клубочек. Средняя длина капилляра достигает 750 мкм, а площадь поперечного сечения — 30 мкм2. Диаметр просвета капилляра соответствует размеру эритроцита (в среднем).

Стенка кровеносных капилляров очень тонкая и состоит из двух слоев:
· внутреннего — эндотелиального слоя, состоящего из эндотелиоцитов, имеющих более плоское строение по сравнению с другими сосудами, и
· наружного — базального слоя, в состав которого входят перициты и мембрана, окутывающая капилляр.
Благодаря очень тонкой стенке капилляров и наличию в ней субмикроскопических «пор» происходит обмен различных веществ между кровью и тканями, в том числе биологически активных соединений (гормоны и др.), кислорода, углекислого газа и т. д.
В капиллярах находятся окончания чувствительных нервных волокон, с помощью которых осуществляется контроль процессов обмена веществ в органе.
В зависимости от потребности в кислороде и других питательных веществах разные ткани имеют различное количество капилляров. Такие ткани, как мышцы, головной мозг, потребляют большое количество кислорода, и поэтому имеют густую сеть капилляров. Ткани с «медленным» обменом веществ (эпидермис, роговица) вообще не имеют капилляров. Длина капилляров очень велика и, если их вытянуть в одну линию, то она составила бы от 40 000 до 90 000 км.
Строение стенок сосудов. Стенка сосудов имеет достаточно сложное строение и состоит из трех слоев (рисунок 7).
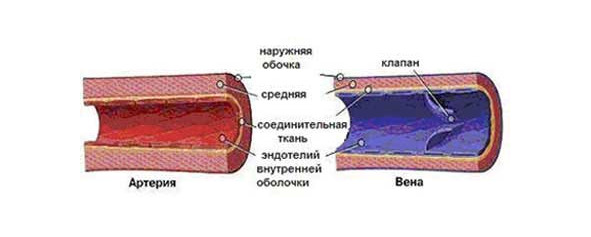
Внутренний слой образован слоем эндотелиальных клеток и подлежащим субэндотелиальным слоем. Показано, что в аорте слой клеток эндотелия наиболее толстый. По мере уменьшения диаметра сосудов он становится все тоньше.
В состав средней оболочки входят в основном гладкомышечные клетки и эластические ткани, представленные в основном коллагеном. Также как и предыдущий слой при уменьшении диаметра слой становится тоньше. В самых мелких артериях и венах эластическая ткань выражена слабо. В стенках прекапиллярных артериол и венул эластической ткани нет, а мышечные клетки располагаются в один ряд, а в капиллярах нет и мышечных клеток.
Наружная оболочка представлена рыхлой соединительной тканью с большим содержанием эластичных волокон. Именно в этой оболочке располагаются сосуды (кровеносные и лимфатические) и нервы, кровоснабжающие и иннервирующие сосуды.
В стенках сосудов располагаются многочисленные нервные окончания. Изменения химического состав крови или давления крови в артериях оказывает регулирующее действие на нервные окончания (ангиорецепторы) чувствительных (афферентных) нервных волокон и нервные импульсы передаются в соответствующие отделы центральной нервной системы. При поступлении нервного импульса на окончания двигательных (эфферентных) нервных волокон, например, симпатических, которые находятся в мышечном слое сосудов, происходит высвобождение нейромедиатора (норадреналина) и сокращение мышечных клеток, что приводит к уменьшению просвета сосуда.
Кровообращение. Понятие о кругах кровообращения
Особенности строения, а также функции сердца и кровеносных сосудов позволили разделить систему кровообращения на два круга — большой и малый круги кровообращения (рисунок 8).
Большой круг кровообращения начинается в левом желудочке, из которого выходит аорта, и заканчивается в правом предсердии, впадением верхней и нижней полых вен. Кровь в аорте артериальная, обогащенная кислородом, и по артериям поступает к различным органам и тканям. Пройдя через органы, из крови кислород переходит в ткани, а углекислый газ (двуокись углерода) — в кровь, и по нижним полым венам поступает в правое предсердие, из которого — в правый желудочек.
Малый круг кровообращения начинается в правом желудочке, из которого выходит легочный ствол к легким, и заканчивается в левом предсердии, куда впадают легочные вены. Кровь в легочном стволе венозная — в ней большое количество углекислого газа и мало кислорода. В легких из крови «выходит» двуокись углерода, и она насыщается кислородом, то есть становится артериальной. Кровь от легких собирается в легочную вену, которая и впадает в левое предсердие, где и заканчивается малый круг. Из левого предсердия кровь вновь переходит в левый желудочек.
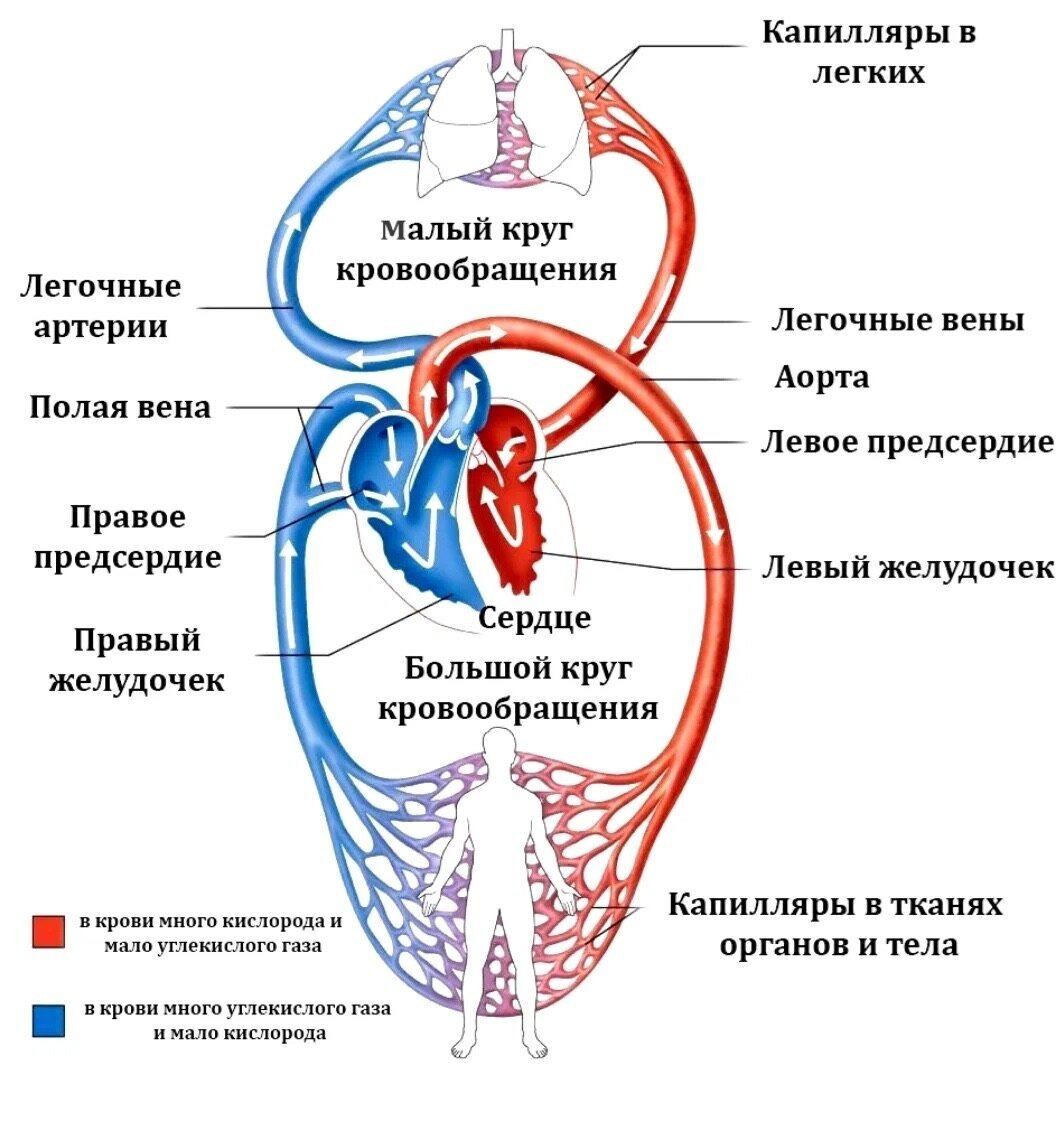
(Примечание: рисунок взят из открытых источников в интернете)
Кровь в организме человека распределена неравномерно — в венозных сосудах находится около 70–80% всей циркулирующей крови. Скорость кровотока в органах в среднем составляет 1 мл/мин на 100 г массы, но в почках этот показатель равен 420 мл/мин, в сердце — 84 мл/мин, в печени — 57 мл/мин, в поперечно-полосатых мышцах — 2,7 мл/мин. При физической нагрузке (стрессе) сосуды скелетной мускулатуры расширяются и скорость кровотока в них резко увеличивается. В это время через сосуды мышц протекает порядка 80–85% от общего количества циркулирующей крови. На остальные органы остается 15–20% объема всей крови, но приоритетным органом в этой ситуации является головной мозг, так как кровоснабжающие его сосуды также расширены.
Строение сосудов сердца, головного мозга и легких обеспечивает относительно привилегированное кровоснабжение этих органов. Так, к мышце сердца, масса которого составляет 0,4% массы тела, в покое поступает около 5% объема всей крови, т. е. в 10 раз больше, чем в среднем ко всем тканям. К головному мозгу, масса которого составляет 2% массы тела, в покое поступает почти 15% всей крови. Также мозг потребляет 20% всего кислорода, поступающего в организм.
В легких кровообращение облегчается за счет большого диаметра легочных артерий, высокой растяжимости сосудов легких и небольшой протяженности пути, по которому проходит кровь в малом круге кровообращения.
Более подробно о регуляции кровообращения вы можете прочитать ниже. Механизмы регуляции кровообращения сложны и многогранны. В результате их взаимодействия происходит адаптация сердечно-сосудистой системы к изменениям различных факторов внутренней и внешней среды организма. Здесь отметим, что различные механизмы регуляции кровообращения обеспечивают величину кровотока в тканях и органах, которая определяется их функциональной активностью. Скорость кровотока также зависит от температуры тканей и органов тела и концентрации в крови гормонов коры надпочечников (глюкокортикоидов) и мозгового слоя надпочечников (адреналина).
Существует автономный механизм регуляции сердечно-сосудистой системы без участия нервной системы — принцип саморегуляции. Например, он обеспечивает уменьшение просвет артериол при повышении артериального давления, а увеличение притока крови к сердцу приводит к активизации работы сердца.
Оценка функционального состояния системы кровообращения. Для оценки функционального состояния системы кровообращения используют следующие показатели.
Артериальное давление (АД) — давление, которое кровь оказывает на стенки артерий. При измерении давления используется единица равная 1 мм ртутного столба. Артериальное давление оценивают во время систолы сердца (систолическое) — высокий показатель, и во время диастолы сердца (диастолическое) — минимальный показатель давления крови на стенки артерий. Такие изменения состояния человека как эмоциональный стресс, физические нагрузки вызывают временное повышение данного показателя. Более подробно об изменении артериального давления мы расскажем ниже.
Минутный объем крови — количество крови, выбрасываемой сердцем крови за одну минуту. В покое минутный объем (МО) составляет 5,0–5,5 л. При физической нагрузке он увеличивается в 2–4 раза, у спортсменов — в 6–7 раз. При некоторых заболеваниях сердца МО уменьшается до 2,5–1,5 л.
Объем циркулирующей крови (ОЦК) — количество крови, циркулирующей в кровяном русле в данный момент времени. В норме он составляет 75–80 мл крови на 1 кг веса человека. При физических нагрузках ОЦК увеличивается за счет выхода крови из депо (селезенка и др.).
Время кругооборота крови (скорость кровообращения) — время, в течение которого частичка крови проходит по большому и малому кругам кровообращения. В норме оно составляет 20–25 секунд, при физических нагрузках — уменьшается и при нарушениях кровообращения — увеличивается до 1 минуты. Время кругооборота по малому кругу составляет 7–11 секунд (в норме).
Лимфатическая система
Первые упоминания о «белой крови» и бесцветной жидкости найдены в трудах Гиппократа (V–IV вв. до нашей эры) и Аристотеля (IV век до нашей эры), но открытие собственно лимфатических сосудов принадлежит Азелли (1581–1626 гг.), который описал лимфатические сосуды у собаки. Впервые у человека лимфатические сосуды исследовал и описал Пеке (1651 г.), а через два года Рудбек (1653 г.) обнаружил в них клапаны. В дальнейшем (конец XVIII и XIX в.в.) уточнялись детали строения лимфатической системы, а в XX веке проводились исследования строения лимфатической системы с помощью электронной микроскопии, и изучалась ее функция.
Лимфатическая система является частью сердечно-сосудистой системы. Вместе с венозной системой она обеспечивает отток воды, растворов белков, липидов, продуктов жизнедеятельности клеток и микробных телец из органов и тканей. Также лимфатическая система выполняет защитную функцию организма.
Лимфатическая система представлена системой капилляров, сосудов и расположенных по их ходу лимфатических узлов.
В лимфатических сосудах находится бесцветная жидкость — лимфа, которая по составу близка к тканевой (межклеточной) жидкости и плазме крови.
Лимфатические капилляры являются первым звеном лимфатической системы и начинаются в межклеточном пространстве. Они присутствуют практически во всех органах и тканях человека, за исключением головного и спинного мозга, их оболочек, глазного яблока, внутреннего уха, эпителия кожи и слизистых оболочек, ткани селезенки, костного мозга и плаценты.
Диаметр лимфатических капилляров составляет 0,01—0,02 мм. Стенка капилляра состоит из одного слоя эндотелиальных клеток, которые с помощью особых выростов — филаментов, прикрепляются к тканям. Лимфатические капилляры соединяются, образуя лимфокапиллярные сети.
Лимфатические сосуды образуются при слиянии лимфатических капилляров.
Стенки лимфатических сосудов состоят из трех слоев и их строение аналогично стенки кровеносных сосудов:
· внутренний слой — эндотелиоциты;
· средний слой — гладкомышечные клетки (мышечный слой);
· наружный слой — соединительнотканная оболочка.
В лимфатических сосудах, также как и в венах, есть клапаны, которых придают сосудам «четкообразный вид». Клапаны предназначены для обеспечения тока лимфы только в одном направлении — от периферии к центру. Расстояние между клапанами составляет 2–15 мм в зависимости от диаметра сосуда.
Из органов и тканей глубокие лимфатические сосуды выходят, как правило, в составе нервно-сосудистого пучка, включающего нервные волокна и сосуды, поверхностные лимфатические сосуды расположены рядом с подкожными венами.
Лимфатические сосуды соединяются друг с другом, образуя сети лимфатических сосудов. Стенки крупных лимфатических сосудов кровоснабжаются и иннервируются.
Лимфатические стволы и протоки. Более мелкие лимфатические сосуды, объединяясь, образуют крупные лимфатические сосуды — лимфатические стволы и лимфатические протоки. У человека выделяют следующие лимфатические протоки и стволы:
· грудной проток — в него лимфа собирается от нижних конечностей, стенок и органов таза, брюшной полости и левой половины грудной полости;
· правый подключичный ствол — лимфа из правой верхней конечности;
· правый яремный ствол — лимфа от правой половины головы и шеи;
· правый бронхосредостенный ствол — лимфа от органов правой половины грудной полости;
· правый лимфатический проток — примерно у 80% людей отсутствует, у остальных в него собирается лимфа из правых подключичного, яремного и бронхосредостенного стволов;
· левый подключичный ствол — лимфа от левой верхней конечности;
· левый яремный ствол — лимфа от левой половины головы и шеи;
· левый бронхосредостенный ствол — лимфа от органов левой половины грудной полости.
Лимфатические стволы впадают в вены.
Лимфатические узлы являются уникальным образованием. Они расположены по ходу сосудов, по которым лимфа от органов и тканей оттекает к протокам и стволам. Основной функцией лимфатических узлов является защита внутренней среды организма от попадания микроорганизмов или их токсинов. Лимфоузлы как бы фильтруют все содержимое тканевой жидкости и играют важную роль, как важная составная часть иммунной системы организма.
Как правило, лимфатические узлы располагаются группами (от 2—3 до десяти и более) около крупных кровеносных сосудов (чаще венозных). Выделяют около 150 групп лимфатических узлов.
Группы лимфатических узлов могут располагаться сравнительно поверхностно — под кожей (паховые, подмышечные, шейные узлы и др.), а также и во внутренних полостях организма — в брюшной, грудной, тазовой полостях, около мышц.
Лимфатический узел имеет форму шарика или слегка вытянут, длиной от 0,5 мм до 22 мм в норме. Снаружи лимфатический узел покрыт капсулой, а внутри содержится лимфоидная ткань, которая пронизана системой сообщающихся каналов — лимфоидных синусов, по которым лимфа проходит через лимфатический узел.
Практически к каждому лимфатическому узлу подходит 2–4 лимфатических сосуда, а выходит из него 1–2 более крупных сосуда. От органа до слияния с венозной кровью лимфа проходит не менее, чем через один лимфатический узел.
В наружной оболочке лимфатических сосудов присутствуют кровеносные сосуды, а к лимфоузлам еще подходят и проникают в них нервные окончания.
Скорость движения лимфы по лимфатическим сосудам зависит от ряда причин, среди которых основными являются:
· автономная сила сокращений стенок сосудов;
· пульсация рядом расположенных кровеносных сосудов;
· двигательная активность человека — физическая нагрузка (сокращения мышц), дыхательные движения грудной клетки;
· сокращения стенок сосудов под влиянием импульсов нервной системы и т. д.
Основная задача лимфатической системы — участие в поддержании постоянства внутренней среды организма. Кроме того, можно выделить следующие важные функции ее деятельности:
· дренажная функция — отток жидкости от органов и тканей;
· барьер для микробов, опухолевых клеток и др., которые задерживаются в лимфатических узлах;
· является составной частью иммунной системы — в лимфатических узлах происходит образование (созревание) плазматических клеток, а также в них находятся В- и Т- лимфоциты, участвующие в реакциях иммунной системы;
· участие в восполнении количества циркулирующей крови.
По данным Русняка, Фельди, Сабо (1957 г.) количество лимфы в лимфатической системе единовременно составляет 1–2 литров, ее общее количество, проходящее по лимфатическим сосудам за сутки, приблизительно равно 4 литрам.
О механизме регуляции артериального давления
Регуляция артериального давления осуществляется за счет нервных и гормональных механизмов. В настоящее время основными общепринятыми факторами, определяющими показатель артериального давления, являются:
· сердечный выброс (систолический объем сердца) — объем крови, поступающий во время систолы (сокращения) из левого желудочка сердца в сосуды;
· минутный объём крови (МОК) — количество крови, выбрасываемое желудочком сердца в минуту; в среднем он составляет 4,5–5 л в минуту;
· частота сердечных сокращений (ЧСС) рассчитывается по количеству ударов за одну минуту;
· ритм сердечных сокращений определяется вариабельностью (разницей) интервалов между ударами сердца;
· общее периферическое сосудистое сопротивление (ОПСС) — противодействие току крови, которое возникает при ее течении, в основном, по артериям крупного и среднего диаметра, что определяется эластичностью стенок сосудов;
· объём циркулирующей крови и её реологические свойства, которые определяются текучестью, обусловленной состоянием клеток крови (подвижность, деформируемость и агрегационная активность эритроцитов, лейкоцитов и тромбоцитов), а также вязкостью плазмы крови;
· стрессовые ситуации и гормональные перестройки, которые могут вызвать резкое сужение или расширение сосудов;
· возраст и тип телосложения — чем старше и полнее человек, тем выше риск развития гипертонической болезни.
Сердечный выброс — общеизвестное широкому кругу понятие. А вот что подразумевается под понятием общее периферическое сосудистое сопротивление (ОПСС) менее известно. Представим трубы различного диаметра. Из курса физики вы, наверное, помните, что чем меньше диаметр трубы, тем значение сопротивления для потока, например, воды будет выше. Тоже самое происходит и в сосудах. В норме с помощью определенных механизмов поддерживается оптимальный диаметр сосудов. При стрессе (положительные и отрицательные эмоции, боль и т.д.) активируется сосудодвигательный центр в головном мозге и высвобождается адреналин из мозгового слоя надпочечников. Это приводит в том числе к повышению тонуса мышц сосудов, их сужению и увеличению ОПСС.
Считается, что артериальное давление является результатом арифметического произведения сердечного выброса и ОПСС. Таким образом, увеличение значения артериального давления может происходить как при повышении одного из сомножителей, так и обоих показателей одновременно. Ряд авторов утверждает, что не меньшее значение, помимо этих показателей, имеет объем циркулирующей крови (ОЦК), что вполне оправдано.
Почему так важен этот показатель — артериальное давление. Как его длительное понижение, так и повышение приводит к развитию многих патологических изменений в организме. Например, в том и другом случае нарушается доставка кислорода ко всем органам и тканям, то есть развивается хроническая тканевая гипоксия. Длительная тканевая гипоксия приводит к гиперпродукции многих биологически активных соединений (оксида азота, активных форм кислорода, цитокинов и т.д.) и возникновению каскада нарушений нормального функционирования органов и тканей. Но это тема для отдельного разговора. Главное — артериальное давление у человека должно соответствовать его биологической норме — не менее 100/60 и не более 140/90.
Какие же механизмы осуществляют контроль артериального давления? Существует точка зрения, которую разделяет большинство исследователей, что основными внутренними механизмами, участвующими в поддержании артериального давления, являются:
· центральная нервная система;
· ренин-ангиотензин-альдостероновая система.
Следует срезу отметить, что оба механизма находятся в тесной взаимосвязи. Также большое влияние на регуляцию артериального давления оказывают глюкокортикоидные гормоны, секреция которых определяется, в том числе и состоянием центральной нервной системы.
Центральная нервная система
Рассмотрим основные структуры головного мозга, через которые проходит нервный сигнал от коры головного мозга к исполнительным органам (сердцу, сосудам и т.д.). Это необходимо знать, чтобы понять, почему у такого огромного количества людей в настоящее время развивается гипертоническая болезнь.
Высший центр, оказывающий влияние практически на все вегетативные (внутренние) функции организма, — это лимбическая система, контроль которой у высших животных и человека осуществляется корой головного мозга (схема 4). В свою очередь лимбическая система имеет достаточно сложную организацию. Считается, что высшим подкорковым центром регуляции всех вегетативных функций является миндалевидное тело, входящее в ее состав и локализованное внутри височной доли, в котором «собирается информация» от коры и передается на нижерасположенные структуры мозга. Миндалевидное тело осуществляет корригирующее влияние на:
· высшую нервную деятельность — память, сенсорное восприятие, мотивационно-эмоциональную сферу;
· функциональную активность более древних структур головного мозга — экстрапирамидной системы (в том числе стриопаллидарную систему), гипоталамус, где локализуются проводящие пути и центры регуляции жизненно важных интегративных функций организма (вегетативной нервной системы, эндокринной системы).
Следующей важной структурой, к которой поступают сигналы, является гипоталамус — важнейший подкорковый интегративный центр, регулирующий соматические, вегетативные и эндокринные изменения в организме. Это сравнительно древний отдел головного мозга, поэтому у наземных млекопитающих его строение мало отличается по сравнению с организацией более поздних структур, например, коры головного мозга или лимбической системы.
Гипоталамус, с одной стороны, участвует в поддержании гомеостаза (постоянства внутренней среды) организма: терморегуляция, электролитный баланс, состояние сердечно-сосудистой системы и т. д. С другой стороны, содействует формированию типичных поведенческих реакций, обеспечивающих выживание вида: оборонительное поведение, пищевое поведение (потребление пищи и воды), половое поведение. Поведенческие реакции обеспечивают выживание каждой особи и вида в целом, что позволяет их считать причастными к поддержанию постоянства внутренней среды организма в широком смысле этого слова. Каждая реакция контролируется соматической, вегетативной и гормональной составляющими.
В гипоталамусе выделяют три зоны, в которых клетки значительно отличаются друг от друга по своим морфологическим и функциональным признакам.
В так называемой латеральной зоне располагаются нейроны:
· с помощью которых осуществляется двухсторонняя связь с верхними отделами головного мозга, в том числе с лимбической системой;
· на которые поступают сигналы по афферентным (восходящим, чувствительным) волокнам от поверхности тела и внутренних органов.
В медиальной области гипоталамуса выявлены особые нейроны, которые реагируют на изменения состояния крови (температуру, водно-электролитный состав, содержание гормонов) и спинномозговой жидкости. Они определяют изменение внутренней среды организма.
В вентромедиальной области (участок медиальной зоны) гипоталамуса находятся два типа нейронов (клеток нервной системы). В одних нейронах синтезируются и затем поступают в переднюю долю гипофиза релизинг-факторы, которые стимулируют выработку, так называемых, тропных гормонов — адренокортикотропный (АКТГ), соматотропный (СТГ), тиреотропный (ТТГ), гонадотропный и другие. В других происходит синтез гормонов — окситоцина и антидиуретического гормона (АДГ или вазопрессина), которые затем транспортируются по отросткам в заднюю долю гипофиза.
Таким образом, медиальная зона гипоталамуса является посредником между нервной и эндокринной системой.
Важно отметить, что большинство конкретных функций гипоталамуса соотнести с определенными ядрами (скоплениями клеток) невозможно, за исключением супраоптического и паравентрикулярного ядер. Также малоизучена нейронная (клеточная) организация гипоталамуса, которая играет важную роль в реализации нейрогуморальных регуляторных процессов и жизненно важных поведенческих реакций. Нейроны гипоталамуса отличаются друг от друга афферентными и эфферентными связями, высвобождающимися нейромедиаторами и расположением дендритов, что делает его важным интегративным центром.
В контексте рассматриваемой нами темы наибольший интерес представляет участие гипоталамуса в регуляции сердечно-сосудистой системы. Результаты экспериментальных исследований свидетельствуют о том, что при раздражении практически любого отдела гипоталамуса могут возникнуть реакции со стороны сердечно-сосудистой системы. Выявлено, что эти реакции в основном опосредованы симпатической нервной системы и, в меньшей степени, ветвями блуждающего нерва (парасимпатическая нервная система), иннервирующими сердце.
Наиболее древними (в эволюционном смысле) центрами являются сосудодвигательный центр (симпатическая иннервация) и ядра блуждающего нерва (парасимпатическая иннервация), которые представлены центральными нейронами вегетативной нервной системы — преганглионарными нейронами. Они регулируют гемодинамику: сердечный выброс, артериальное давление в большом круге кровообращения, распределение крови и т.д., и располагаются в головном мозге. Также эти центры называются бульбарными или ядрами солитарного тракта. Эти центры получают «информацию» по афферентным (чувствительным, центробежным) нервным волокнам от баро-, хемо- и механорецепторов предсердий и желудочков сердца, сосудов и по эфферентным нервам «посылают» сигналы к различным структурам сердечно-сосудистой системы. Чувствительные нервные волокна подходят и к высшим отделам головного мозга: миндалевидное тело, гипоталамус и т. д. Они «передают» им сигналы о состоянии внутренних органов: изменение давления в сосудах, изменение скорости кровотока, химический состав крови и т.д., и оказывают влияние на деятельность этих структур.
Итак, круг замкнулся.
Исходя их вышесказанного, становится ясно, как осуществляется регуляция артериального давления у человека.
Следует подчеркнуть еще раз, что главной (доминирующей) системой, определяющей функциональное состояние сердца и других внутренних органов, является парасимпатика (n. vagus), и только в сосудах доминирует симпатика. Таким образом, только при активации последней под влиянием внутренних или внешних факторов (стресс любого происхождения) эффекты парасимпатики отходят на второй план.
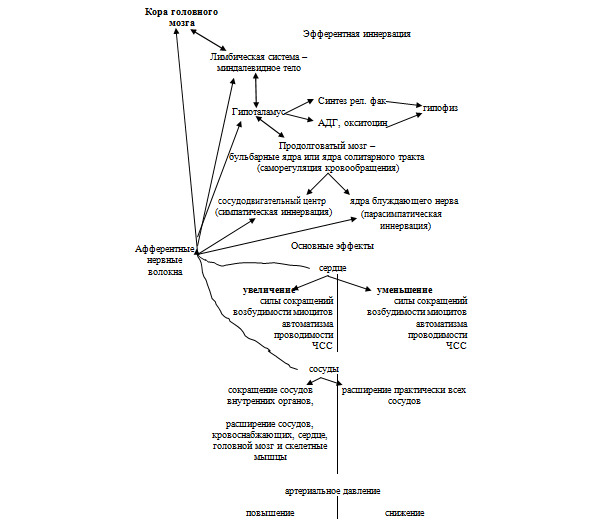
(Примечание: АДГ — антидиуретический гормон, рел. фак — релизинг-факторы, ЧСС — частота сердечных сокращений)
Ренин-ангиотензин-альдостероновая система
Среди наиболее изученных механизмов регуляции артериального давления вторым по значимости после центральной нервной системы является ренин-ангиотензин-альдостероновая система (РААС). Она обеспечивает восполнение объема жидкости, увеличивая общее периферическое сосудистое сопротивление (ОПСС), а также оказывает влияние на функциональную активность различных органов и тканей.
В настоящее время выделяют циркуляторное, тканевое и внутриклеточное звено РААС. Циркуляторное звено РААС исследуется уже в течение многих десятилетий, тогда как о тканевом и внутриклеточном стало известно сравнительно недавно.
Что же такое ренин-ангиотензин-альдостероновая система.
Начнем с рассмотрения циркуляторного звена РААС. Основными составляющими этого звена являются:
· ангиотензиноген,
· ренин,
· ангиотензин I,
· ангиотензин II,
· альдостерон,
· ангиотензин-превращающий фермент (АПФ).
Ренин — это фермент (вещество белковой природы, обеспечивающее протекание какой-либо реакции), который образуется в юкстагломерулярных (ЮГ) клетках почек. Поступая в кровь, он участвует в превращении ангиотензиногена (синтезируется в печени) в ангиотензин I (схема 5). Повышение высвобождения ренина происходит:
· при снижении перфузионного давления или скорости кровотока в сосудах почек — важнейший фактор регуляции высвобождения ренина;
· при стимуляции β-адренорецепторов юкстагломерулярных (ЮГ) клеток;
· при снижении растяжения приносящих клубочковых артерий;
· при уменьшении концентрации ионов натрия, хлора, кальция в крови;
· под влиянием паратиреоидного гормона и глюкагона.
Снижение высвобождения ренина наблюдается при повышении содержания ангиотензина II в сыворотке крови, а также натрийуретического фактора и соматостатина.
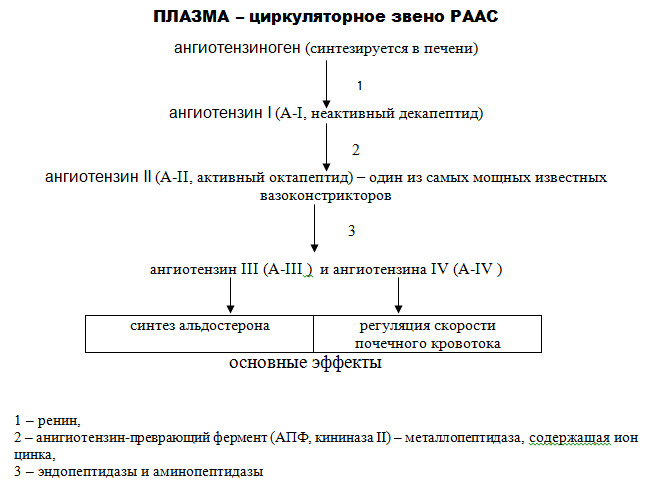
Итак, ренин необходим для синтеза ангиотензина I, который является промежуточным соединением, необходимым для синтеза ангиотензина II и других производных.
Ангиотензин II образуется при участии ангиотензин-превращающего фермента, о биологической роли которого мы расскажем ниже.
Важной составляющей циркулирующей РААС является ангиотензин II, который обладает большим спектром физиологических эффектов, опосредуемых стимуляцией специфических рецепторов. Известно 4 подтипа (разновидности) специфических ангиотензиновых рецепторов — АТ1, АТ2, АТ3 и АТ4. В наибольшей степени в настоящее время изучены рецепторы АТ1 и АТ2. На схеме 6 представлены основные места локализации и эффект стимуляции этих рецепторов.
физиологическая роль ангиотензина II

(Примечание: САС — симпато-адреналовая система,
на АТ1 и АТ2 — действует АТ-II, в меньшей степени — АТ-III)
Также ангиотензин II активирует:
· высвобождение молекул адгезии;
· превращение моноцитов в макрофаги, что оказывает влияние на иммунную систему;
· модификацию липопротеидов низкой плотности, что играет роль в развитии атеросклероза;
· миграцию и пролиферацию гладкомышечных клеток сосудов, то есть увеличивает формирование пенистых клеток, что оказывает влияние на изменение структуры стенки сосуда и процесс ремоделирования.
Следовательно, изменения экспрессии и/или структуры рецептора АТ1 за счет полиморфизма его гена могут приводить к изменениям в регуляции сосудистого тонуса или пролиферации элементов сосудистой стенки. Именно поэтому ген рецептора ангиотензина II типа рассматривается как один из генов-кандидатов, связанных с патологией сердечно-сосудистой системы (см. ниже).
Рецепторы третьего типа (АТ3) в основном локализованы на мембране нейронов, а функция их неизвестна. Показано, что эти рецепторы взаимодействуют только с ангиотензином II.
Рецепторы четвёртого типа (АТ4) выявлены на мембране клеток головного мозга, почек, сердца и эпителиальных тканей. В головном мозге эти рецепторы, вероятно, связаны с развитием познавательной деятельности человека, а в почках регулируют кровоток. Также предполагается участие рецепторов АТ4 в регуляции роста клеток. Взаимодействует с рецептором АТ4 только ангиотензин IV.
Как было отмечено на схеме 6, стимуляция рецепторов АТ1 приводит к увеличению синтеза и секреции альдостерона.
Альдостерон является минералкортикоидным гормоном, который синтезируется в корковом слое надпочечников, а также в различных органах и тканях, в том числе в сердце. Основными факторами, приводящими к повышению высвобождения альдостерона (кроме ангиотензина II), являются:
· гипоксия тканей — снижение количества кислорода;
· адренокортикотропный гормон — синтезируется и высвобождается из гипофиза;
· гиперкалиемия — повышенние содержание ионов калия в крови;
Также на содержание альдостерона в крови оказывают влияние такие показатели как:
· минутный объема кровотока (МОК), что может быть связано со снижением работоспособности сердца, который характеризуется величиной сердечного выброса;
· объем циркулирующей крови (ОЦК).
Уменьшение минутного объема кровотока (МОК) и объема циркулирующей крови (ОЦК) приводит к стимуляции специфических объёмных и осмотических рецепторов, локализованных в сердце и сосудах. Это вызывает повышение венозного давления (давление в венах), что в результате вызывает стимуляцию барорецепторов, расположенных в правом предсердии и полых венах. Также на фоне снижения ОЦК (уменьшение сердечного выброса) наблюдается уменьшение внутрисосудистого объёма жидкости. Это приводит к замедлению метаболизма (распада) альдостерона в печени и, соответственно, его повышению в крови.
Классическим эффектом альдостерона считается задержка натрия (а, соответственно, и воды) в обмен на повышенное выведение ионов калия и магния. Причем этот процесс наблюдается не только в почках, но и в тонком кишечнике, слюнных железах и т. д.
Помимо этого, как стало известно, сравнительно недавно, как синтезированный в надпочечниках (циркулирующий), так и в тканях (тканевой) альдостерон, стимулируя специфические рецепторы, активирует фибробласты, которые располагаются в различных органах. При этом происходит повышение синтеза коллагена.
Ангиотензин-превращающий фермент (кининаза II или АПФ) относится к классу металлопротеаз, содержащих цинк, и является бифункциональным ферментом. Этот фермент:
· катализирует образование ангиотензина II из ангиотензина I (отщепление С- концевого дипептида);
· катализирует катаболизм (распад) брадикинина с образованием неактивных пептидов.
Менее 10% АПФ находится в плазме крови, а большая его часть (более 90%) определяется как тканевой фактор в сердце и сосудах. АПФ, главным образом, локализуется в мембранах клеток эндокарда и эндотелиальных клетках.
Установлено, что у человека АПФ адвентициального (наружный слой сосуда) происхождения столь же важен в регуляции состояния сердечно-сосудистой системы, как и эндотелиальный АПФ. Нарушение экспрессии генов обоих АПФ взаимосвязано с гипертрофией левого желудочка или образованием атеросклеротических бляшек. Показано, что при использовании препаратов (периндоприл), ингибирующих как плазменный, так и тканевой АПФ (в эндотелии и адвентиции), увеличивается вероятность проявления эффекта оксида азота (NO-радикала) вследствие повышения содержания брадикинина (см. ниже).
Рассмотрев основные этапы регуляции артериального давления при участии циркуляторного звена РААС, можно прийти к выводу, что она является системой «быстрого реагирования». Эффект стимуляции данной системы в норме направлен на реализацию кратковременного контроля системного и перфузионного (в сосудах почек) давления, а также электролитного состава крови и поддержания гомеостаза внутренней среды организма. Именно с этим связаны основные эффекты стимуляции данной системы:
· положительный инотропный (сила сердечных сокращений) и хронотропный (частота сердечных сокращений) эффекты;
· задержка натрия и воды в почках;
· вазоконстрикция — сужение сосудов.
Тканевое звено ренин-ангиотензин-альдостероновой системы (РААС). В последние годы установлено, что помимо компонентов РААС, циркулирующих в крови, образование биологически активных соединений ангиотензина-II, ангиотензина (1–7) и других происходит непосредственно в тканях (почки, сердце, сосуды и т.д.). Показано, что примерно 70–80% ангиотензина II синтезируется именно в тканях из ангиотензина I или проангиотензиногена (схема 7, 1 и 2, соответственно), как внутри, так и вне клеток.

Ангиотензин II, который синтезировался непосредственно в тканях (на наружной поверхности клеточной мембраны), участвует в хроническом воздействии на клетки и вызывает разнообразные клеточные реакции. Отмечаются две особенности:
· в результате фиксации ренина и АПФ на поверхности клеток местно создаются высокие концентрации ангиотензина II;
· образовавшийся ангиотензин II изменяет активность окружающих клеток, в которых экспрессированы рецепторы для ангиотензина II, стимулируя функциональную активность рядом расположенных клеток (паракринно), или влияет на жизнедеятельность тех клеток, на мембранах которых он образовался (аутокринно).
Внутриклеточное звено РААС. Система внутриклеточных РААС расположена в цитоплазме некоторых клеток (кардиомиоцитах, адипоцитах, клетках почек). В состав внутриклеточного звена РААС входят ферменты, субстраты и продукты реакций, а также АТ1- и АТ2-подобные рецепторы, экспрессированные на лизосомах, митохондриях и в ядрах клеток. Повышение активности системы оказывает влияние на функциональную деятельность внутриклеточных органелл (интракринная стимуляция), приводя к изменению энергетического обмена, в том числе фагоцитоза. Также активируются гены, контролирующие сократительную активность сердца, гипертрофию клеток и др. Интракринные эффекты, синтезированого в клетке ангиотензина II, связаны с изменением содержания ионов кальция (Са2+) в цитоплазме, которое повышается за счет выхода ионов Са2+ из внутриклеточных депо в цитоплазму.
Таким образом, все звенья РААС участвуют в регуляции системного и почечного кровообращения, объема циркулирующей крови и водно-солевого обмена. Тканевое и внутриклеточное звенья оказывают значительное влияние на функциональную активность различных органов и тканей непосредственно в месте их локализации.
Гормональные факторы, участвующие в регуляции артериального давления
Помимо основных систем, участвующих в регуляции артериального давления, — симпато-адреналовой и ренин-ангиотензин-альдостероновой, большое влияние на данный показатель оказывают такие гормоны как антидиуретический гормон и глюкокортикоиды — кортизон, гидрокортизон, кортикостерон.
Антидиуретический гормон (вазопрессин, АДГ) синтезируется в специфических клетках гипоталамуса (супраоптическое ядро) и поступает по нервным волокнам, образующими гипоталямогипофизарный тракт в нейрогипофизе (задняя доля), где и накапливается. В норме повышение секреции АДГ имеет адаптационно-компенсаторное значение.
Регуляция синтеза и высвобождения АДГ:
· стимуляция артериальных барорецепторов;
· повышение активности САС и РААС;
· увеличение осмолярности плазмы — повышение содержания ионов натрия в плазме крови, что может быть связано с увеличением их реабсорбции в почечных канальцах под влиянием альдостерона.
Остановимся коротко на основных эффектах АДГ:
· регулирует скорость клубочковой фильтрации в почках;
· усиливает реабсорбцию ионов натрия и воды на уровне дистальных канальцев и собирательных трубочек;
· вызывает сужение артерий (в том числе коронарных) и вен, а также повышает тонус гладких мышц сосудов за счет:
— мобилизации (высвобождения) из внутриклеточных депо (митохондрии, эндоплазматический ретикулум),
— увеличения входа в клетки ионов кальция из межклеточного пространства,
— активации протеинкиназы и кальций-кальмодулинозависимой киназы;
· приводит к развитию отрицательного хроно- (частота сердечных сокращений) и инотропного (сила сердечных сокращений) эффектов;
· уменьшает скорость поглощения кислорода клетками миокарда;
· снижает интенсивность метаболических (обменных) процессов в миокарде.
При суммировании эффектов стимуляции барорецепторов и АДГ повышается активность блуждающего нерва (парасиматическая нервная система) и снижается высвобождение медиатора (норадреналина) из окончаний периферических симпатических нервов.
Все это приводит к задержке жидкости в сосудистом русле, что сопровождается увеличением:
· объема циркулирующей крови;
· венозного возврата — скопление значительного количества крови в венах;
· общего периферического сопротивления сосудов, что развивается в результате:
— задержки ионов натрия и воды в мышечных клетках артерий,
— отёка (увеличение жидкости в межклеточном пространстве) стенок сосудов и сужения их просвета,
— ограничения расширительного резерва;
· преднагрузки, то есть нагрузки на сердце при возврате крови из вен в правое предсердие;
· сердечного выброса — повышение количества крови, которое необходимо «выбросить» сердцу из левого желудочка в большой круг кровообращения;
· сосудистой реактивности (чувствительности) к катехоламинам.
Следует подчеркнуть, что АДГ потенцирует вазоконстрикторные эффекты ангиотензина II и симпатоадреналовой системы. В свою очередь активация симпатоадреналовой системы и РААС усиливают вазоконстрикторный эффект АДГ.
Глюкокортикоидные гормоны (кортизон, гидрокортизон, кортикостерон) являются гормонами чрезвычайных обстоятельств — стресса любого происхождения. Глюкокортикоиды синтезируются в средней зоне коркового слоя надпочечников и секретируются (высвобождаются) из клеток в кровь под влиянием адренокортикотропного гормона (АКТГ) — гормона передней доли гипофиза. В свою очередь, синтез АКТГ регулируется определенным релизинг-фактором, который вырабатывается в гипоталамусе и поступает по специфическим нервным волокнам в гипофиз. Снижение содержания в крови глюкокортикоидов приводит к высвобождению АКТГ. Глюкокортикоиды оказывают определенное влияние практически на все виды обмена у человека. Рассмотрим наиболее значимые, что поможет нам понять, почему же развиваются многие изменения в организме при их гиперсекреции в течение длительного времени.
Углеводный обмен в целом активизируется, что выражается в:
· увеличении синтеза глюкозы из аминокислот (глюконеогенез);
· увеличении синтеза гликогена в печени и скелетных мышцах (повышение активности гликогенсинтетазы);
· увеличении высвобождения глюкозы из печени и относительное снижение ее поступления в клетки органов и тканей — развивается гипергликемия.
Если гипергликемия сохраняется длительное время, то повышается синтез и секреция инсулина.
Белковый обмен. Распад белков и аминокислот под влиянием глюкокортикоидов усиливается, а синтез белка угнетается. В кровь поступает большое количество продуктов распада белков (азотистых продуктов распада) и развивается отрицательный азотистый баланс. В результате замедляется регенерация (восстановление) тканей и в первую очередь структура и функция органов и тканей, в которых происходит наиболее быстрое деление клеток:
· клетки слизистой желудочно-кишечного тракта и прежде всего желудка;
· кроветворение — снижается количество в крови эозинофилов и лимфоцитов, то есть угнетается функция иммунной системы;
· нарушается заживление ран.
Жировой обмен — снижение поступления глюкозы в жировые клетки приводит к активации распада жиров (липолиза), а увеличение секреции инсулина стимулирует их синтез (липогенез). То есть на образование липидов глюкокортикоиды оказывают незначительное влияние. Однако происходит повышение содержания холестерина в крови, что увеличивает риск развития атеросклероза.
Водно-электролитный баланс. Глюкокортикоиды аналогично альдостерону (минералокортикоиду) повышают реабсорбцию (задерживают) ионов натрия и, соответственно, воды. При этом также происходит увеличение выведения ионов калия и магния. Однако данное действие выражено в меньшей степени по сравнению с эффектом альдостерона. Также глюкокортикоиды, в отличие от альдостерона оказывают влияние на обмен кальция:
· уменьшают всасывание ионов кальция в желудочно-кишечном тракте;
· повышают экскрецию ионов кальция почками;
· снижают включение ионов кальция в костную ткань.
Таким образом, длительное высвобождение глюкокортикоидов вызывает значительные сдвиги гомеостаза внутренней среды организма, что проявляется, в частности, значительными изменениями со стороны центральной нервной системы и сердечно-сосудистой системы.
Выявлено, что глюкокортикоиды оказывают стимулирующее действие на центральную нервную систему (ЦНС), что вызывает такие изменения как бессонница, повышенная возбудимость, нарушение поведения и т. д.
Влияние глюкоортикоидов на сердечно-сосудистую систему проявляется в:
· повышении тонуса сосудов (спазм) и сократимости (сила сокращений) миокарда, что связано с:
— активацией ЦНС,
— увеличением чувствительности адренорецепторов к медиаторам — норадреналину и адреналину,
— увеличением чувствительности рецепторов ангиотензина к медиатору — ангиотензина II;
· увеличением объема циркулирующей крови (ОЦК) из-за повышения реабсорбции ионов натрия и воды и т. д.
В заключение раздела хотим еще раз обратить ваше внимание на следующий факт. Все перечисленные механизмы стимуляции деятельности сердечно-сосудистой системы направлены на преодоление стрессовых ситуаций: догнать, обогнать, не допустить смерти при кровопотери. То есть реализация их действия кратковременна — часы, дни. В этом случае все описанные изменения носят компенсаторный характер. Длительная активация приводит к развитию различных патологических состояний, в том числе и гипертонической болезни, о механизме развития которой вы сможете прочитать ниже.
Эндотелины
Группа соединений, обладающих высокой биологической активностью — эндотелины, впервые была выделена из эндотелиальных клеток сосудов. Известно четыре типа эндотелинов (ЭТ) — ЭТ1, ЭТ2, ЭТ3, и ЭТ4. По химической природе они являются пептидами, содержат 21 остаток аминокислот и отличаются друг от друга аминокислотной последовательностью. Основным и общим эффектом эндотелинов является повышение тонуса сосудов и, как следствие, артериального давления. Среди этой группы соединений наиболее изучен ЭТ1.
Эндотелин-1 является одним из самых мощных вазоконстрикторов. Его синтез осуществляется в эндотелиальных клетках сосудов и включает несколько стадий. Из предшественника эндотелинов (препроэндотелина) образуется «большой эндотелин» (проэндотелин), который, в свою очередь, под действием эндотелин-превращающего фермента (ЭПФ) трансформируется в активный полипептид, состоящий из 21 аминокислоты — эндотелин-1.
Образование ЭТ1 в эндотелиальных клетках повышается под влиянием таких соединений и факторов как:
· катехоламины,
· ангиотензин II,
· тромбин,
· антидиуретический гормон (вазопрессин),
· интерлейкин-1,
· свободные радикалы — активные формы кислорода,
· гипоксия,
· повышение артериального давления,
· ускорение кровотока и т. п.
Концентрация ЭТ1 в крови повышается при патологии сердечно-сосудистой системы и является возможным маркером повреждения клеток эндотелия и/или миокарда, в большей степени, чем причиной легочной гипертензии в малом круге кровообращения.
В результате взаимодействия ЭТ1 со специфическими эндотелиновыми рецепторами, расположенными на наружных клеточных мембранах (ЭТА и ЭТВ), повышается внутриклеточная концентрация ионов кальция. С рецепторами ЭТА взаимодействует (селективно) только ЭТ1, а с рецепторами ЭТВ — все три типа эндотелинов.
В физиологических условиях концентрация ЭТ1 в плазме очень низкая, что связано, прежде всего, с ингибированием (торможением) синтеза эндотелина-1 соединениями, вызывающими вазодилатацию (оксидом азота и простациклином). В этих физиологических количествах ЭТ1 активирует образование эндотелиальными клетками данных факторов релаксации. В высоких концентрациях ЭТ1, стимулируя рецепторы ЭТА и ЭТВ гладкомышечных клеток, вызывает стойкое и выраженное сужение сосудов.
Основные эффекты стимуляции специфических эндотелиновых рецепторов эндотелином-1 представлены в таблице 4.

Взаимодействие всех изоформ ЭТ с ЭТВ-рецепторами приводит как к вазоконстрикции, так и вазодилатации за счет стимуляции синтеза NO-радикала и простациклина. Однако вазоконстрикция, вызванная активацией ЭТА-рецепторов выражена в большей степени, а роль рецепторов ЭТВ в регуляции сосудистого тонуса еще недостаточно изучена.
Другие эффекты ЭТ1:
· повышение периферических и центральных эффектов активации симпатической нервной системы;
· антидиуретическое действие;
· стимуляция синтеза и секреции ренина, ангиотензина II, альдостерона и адреналина;
· в пороговых и субпорговых концентрациях усиливает контрактильный (сократительный) ответ миокарда и сосудов на другие вазоконстрикторы — норадреналин и серотонин;
· митогенный эффект;
· стимуляция апоптоза (программированная смерть клеток).
Эндотелин-2 (ЭТ2) — подтип, который отличается от эндотелина-1 двумя аминокислотными остатками в структуре N-концевого участка.
Основные эффекты эндотелина-2:
· обладает положительным хронотропным действием, провоцируя развитие аритмий;
· участвует в патофизиологических процессах при сердечной недостаточности;
· снижает толерантность к физическим нагрузкам при сердечно-сосудистой патологии;
· потенцирует лёгочную гипертензию;
· ухудшается течение диабетической кардиомиопатии при повышения содержания ЭТ2 в сердце;
· способствует ремиелинезации клеток центральной нервной системы;
· нарушается процесс овуляции при недостатке ЭТ2;
· оказывает влияние на процессы терморегуляции, иммунологические реакции и некоторые другие процессы.
Эндотелин-3 (ЭТ3) — это пептид, включающий 21 аминокислотный остаток, образуется из предшественника и взаимодействует с рецептором ЭТВ. Является одним из регуляторов функционального состояния эндотелия сосудов. В значительных количествах определяется в головном мозге, кишечнике, почках и легких.
Основные эффекты эндотелина-3:
· играет роль в поддержании водно-солевого баланса;
· снижает выраженность воспалительных реакций (в низких концентрациях);
· участвует в регуляции пролиферации эпителиальных клеток (особенно бокаловидных) и повышает их устойчивость к неблагоприятным воздействиям;
· подавляет рост раковых клеток;
· оказывает влияние на формирование энтеральной нервной системы — части вегетативной нервной системы, регулирующей работу гладких мышц внутренних органов;
· оказывает влияние на развитие болезни Гиршпрунга, которая характеризуется патологией развития толстой кишки и ее иннервации.
При артериальной гипертензии эндотелин-3 вызывает сужение сосудов в легких за счет стимуляции рецепторов эндотелина типа В при низкой концентрации, а при большой — рецепторов эндотелина типа А.
Эндотелин-4 (ЭТ4) — в основном обнаружиается в кишечнике, где подобно эндотелину-1, стимулирует лейкоциты после, например, ишемии кишечника, что приводит к дальнейшему повреждению тканей. Аналогичный эффект наблюдается в легких и других органах. Также эндотелин-4 повышает выработку моноцитами альфа-фактора некроза опухоли, интерлейкина-8 и гранулоцитарно-макрофагального колониестимулирующего фактора.
Различные факторы, участвующие в регуляции артериального давления
Помимо основных и наиболее изученных механизмов, оказывающих влияние на артериальное давление, в организме существует еще ряд систем и составляющих уже представленных систем, участвующих в регуляции этого показателя.
Ангиотензин (1–7). Как было представлено на схеме 7 в различных органах и тканях из ангиотензина I при участии фермента эндопептидазы синтезируется ангиотензин (1–7). Синтез АТ- (1–7) повышается при угнетении образования ангиотензина II и накоплении АТ-I в крови и тканях, в частности, при применении ингибиторов АПФ. Предполагается, что в патогенезе различных патологических состояний сердечно-сосудистой системы играет роль не только гиперпродукция ангиотензина II, но и уменьшение синтеза и/или активности ангиотензина (1–7), который обеспечивает обратную связь и играет важную роль в регуляции прессорного (сосудосуживающего) эффекта ангиотензина II.
Физиологическая роль ангиотензина (1–7):
· вазодилататор — сосудорасширяющий эффект;
· антипролиферативное действие;
· стимуляция образования клетками эндотелия NO-радикала и некоторых простагландинов;
· повышение выведения ионов натрия и воды почками.
Таким образом, ангиотензин (1–7) является антагонистом ангиотензина II, что поддерживает определенное равновесие между разнонаправленными эффектами соединений на тонус гладких мышц сосудов, пролиферацию (размножение, деление) клеток, выведения ионов натрия и воды почками и другие.
Калликреин-кининовая система. Калликреины по химической структуре являются пептидами и широко представлены в организме млекопитающих и человека. В наибольшем количестве они определяются в тканях с экзокринной функцией (поджелудочная железа и другие) и их секретах (панкреатический сок и т.д.), в эндотелии сосудов, сердце (кардиомиоцитах), в центральной нервной системе и периферических нервных волокнах.
Калликреин-кининовая система обладает широким спектром регулирующих функций, участвуя в регуляции таких физиологических показателей как артериальное давление, функциональное состояние почек, а также в процессах адаптации, роста и размножения клеток и т. д. По мнению ряда авторов, кинины осуществляют функциональную связь между тонусом сосудистой стенки и реологическими (система свертывания крови и антисвертывающая система) свойствами крови, что особенно важно при развитии патологии со стороны сердечно-сосудистой системы.
Наиболее изученным соединением из этой достаточно большой группы веществ является брадикинин — пептид, состоящий из 9 аминокислотных остатков. Он образуется из кининогенов. Высокомолекулярный кининоген синтезируется в печени, а низкомолекулярный кининоген — непосредственно в клетках различных органов и тканей. Далее под влиянием ферментов они преобразуются в брадикинин (схема 8).
Следует обратить внимание на то, что инактивация (разрушение) брадикинина происходит при участии ангиотензинпревращающего фермента (АПФ), который катализирует реакцию образования ангиотензина II.
Среди основных эффектов брадикинина выделяют:
• выраженное сосудорасширяющее действие за счет:
— повышения высвобождения оксида азота (NO-радикал),
— стимуляции специфических (брадикининовых) В2-рецепторов,
— стимуляции синтеза и/или секреции:
а) эндотелийзависимого фактора релаксации,
б) простациклина;
• кардиопротективное действие.
Также брадикинин оказывает влияние на процесс свертывания крови:
• играет важную роль в поддержании фибринолитической активности;
• оказывает антиагрегантное действие за счет стимуляции продукции:
— оксида азота,
— простациклина,
— тканевого активатора плазминогена.
Таким образом, активация калликреин-кининовой системы в целом приводит к снижению артериального давления, повышению активности противосвертывающей системы крови и другим эффектам, противостоящим действию симпатической нервной системы и ренин-ангиотензин-альдостероновой системы.
Роль брадикининовой системы при патологии сердечно-сосудистой системы изучена недостаточно, но есть доказательства, что положительные эффекты применения ингибиторов АПФ (см. ниже) на ремоделирование сосудов и сердца могут быть связаны с увеличением концентрации брадикинина в крови.
Оксид азота (NO-радикал) — синтез NO-радикал из L-аргинина в клетках млекопитающих катализируется тремя изоформами синтетазы оксида азота (NOS). Конституитивно (то есть постоянно, без дополнительных воздействий) экспрессированы изоформы I типа (nNOS, neuronal) и III типа (eNOS, endothelial). При стимуляции липополисахаридами, цитокинами и т. д. происходит индукция II типа или индуцибельной NOS (iNOS, inducible). Изоформы nNOS и eNOS являются кальцийзависимыми ферментами и участвуют в регуляции функции нервной системы и сосудов, соответственно.
Период полужизни NO-радикала — менее 5 секунд, то есть его действие может проявляться только местно там, где он синтезировался. Среди наиболее важных эффектов отмечают:
· снижение тонуса гладких мышц сосудов в результате угнетения их сократительной функции — стимуляция растворимой гуанилатциклазы и повышение синтеза циклического гуанозин-3», 5» -монофосфата (цГМФ), что и вызывает расширение сосудов;
· торможение адгезии (прилипания) тромбоцитов и лейкоцитов к клеткам эндотелия за счет блокады экспрессии специфических молекул — молекул адгезии, стимулирующих этот процесс;
· угнетение пролиферации гладкомышечных клеток;
· торможение образования эндотелина;
· увеличение натрийуреза (выведения ионов натрия) и экскреции ренина;
· снижение окисления липопротеидов низкой плотности (ЛНП).
Считается, что NO-радикал является физиологическим антагонистом ангиотензина II.
Эндотелийзависимый фактор релаксации. Многие авторы считают, что по химической структуре этот фактор является суммой эпоксигеназных метаболитов арахидоновой кислоты (ЕЕТS). Под влиянием этих соединений активируются энергонезависимые калиевые каналы, что приводит к снижению тонуса сосудов. В наибольшей степени данный фактор оказывает влияние на гладкомышечные клетки небольших артерий.
Простациклин (PGI2) образуется в основном эндотелиальными клетками. Он активирует аденилатциклазу гладкомышечных клеток сосудов, увеличивая образование циклического аденозинмонофосфата (цАМФ). Это приводит именно в этих клетках к снижению их тонуса и, соответственно, расширению сосудов Простациклин также усиливает вазодилятацию (расширение сосудов), вызываемую NO-радикалом, и обладает синергизмом с NO в отношении торможения агрегации тромбоцитов, что препятствует образованию тромбов.
Следует обратить внимание тот факт, что при многих патологичеких состояниях — гипертонической болезни, при развитии ХСН и т.д., происходит ремоделирование сосудов и нарушение функции эндотелия. На этом фоне (эндотелиальной дисфункции) нарушается как синтез и секреция (высвобождение) соединений, способствующих расширению сосудов, так и способность клеток гладкомышечного слоя воспринимать их «сигналы». Таким образом, нарушается нормальная функциональная активность стенки сосуда и заболевание прогрессирует.
Предсердный натриуретический фактор (ПНУФ). Предсердный натрийуретический фактор был открыт сравнительно недавно — в 1981 году. Описано несколько биологических активных веществ, которые объединены в единую систему, получившую название по первому соединению — система предсердного натрийуретического фактора. Считается, что система ПНУФ является основным фактором, оказывающим противоположное действие по сравнению РААС, САС и вазопрессином.
Наиболее полно охарактеризованы три основных пептида системы ПНУФ:
· предсердный натрийуретический пептид (ПНП, ANP) содержит 28 аминокислотных остатков; синтезируется в предсердиях и в значительно меньшей степени — в желудочках сердца, а также в головном мозге, передней доле гипофиза, почках и лёгких;
· мозговой натрийуретический фактор (МНФ, BNP) включает 32 аминокислотных остатка, синтезируется, в основном, в миокарде желудочков и в незначительной степени в предсердиях и головном мозге;
· натрийуретический пептид-С (ЦНП, CNP) — точное количество аминокислотных остатков не установлено, некоторые одноцепочечные пептиды состоят из 17 аминокислотных остатков; синтезируется эндотелиальными клетками сосудов, а также в незначительном количестве образуется в головном мозге, эпителиальных клетках канальцев и собирательных трубочках почек; отличительная особенность — не имеет рецепторов в почках.
В отличие от CNP предсердный натрийуретический фактор и мозговой натрийуретический фактор синтезируются в кардиомиоцитах, обладают одинаковым механизмом действия и функционируют как двойная сердечная пептидная натрийуретическая система.
Секреция ПНУФ и МНФ регулируется растяжением предсердий и повышением трансмурального предсердного давления. Циркулируя в кровеносном русле, натрийуретические пептиды реализуют свои эффекты, взаимодействуя со специфическими рецепторами и повышая содержание в клетках-мишенях циклический гуанозинмонофосфат (цГМФ). В клетках почечного эпителия, гладких мышц артерий, в коре надпочечников и гипофиза, а также в легких, печени и тонком кишечнике выявлены специфические рецепторы ПНУФ и МНФ. Период полужизни ПНУФ и МНФ состаляет около 2,5 минут. Они инактивируются при участии фермента — нейтральной эндопептидазы (НЭП) или в результате связи со специфическими рецепторами, которые ответственны за их клиренс (выведение).
Основными физиологическими эффектами предсердного натрийуретического фактора (ПНУФ) являются:
1. Влияние на функциональную активность почек направлено на увеличение выделения ионов натрия и воды (натрийурез и диурез):
• действие в области клубочков:
— релаксация приносящих сосудов почек и сужение выносящих,
— повышение клубочковой фильтрации за счет увеличения гидростатического давления;
• увеличение скорости кровотока в сосудах мозгового вещества почек;
• непосредственное влияние на почечные канальцы и собирательные трубочки (проксимальный и дистальный отделы петли Генле) — снижение реабсорбции ионов натрия и воды;
• уменьшение секреции ренина;
2. Экстраренальные эффекты:
• угнетение высвобождения вазопрессина;
• снижение секреции альдостерона, вызванной ангиотензином II и аденокортикотропным гормоном в клетках клубочковой зоны коры надпочечников;
• уменьшение образования и угнетения активности антидиуретического гормона;
• угнетение эффектов ангиотензина II — увеличение реабсорбции ионов натрия и воды, замедление клубочковой фильтрации;
• выраженное спазмолитическое действие на гладкие мышцы сосудов ярко проявляется при предварительной констрикции (сокращении) ангиотензином II, норадреналином или вазопрессином; в результате снижается систолическое артериальное давление, происходит дилатация (расширение) коронарных артерий, причем без дополнительного использования энергии, тогда как для других процессов вазодилатации необходимы определённые энергозатраты;
• вызывает дилатацию коронарных артерий без дополнительных энергозатрат;
• улучшает сократительную функцию миокарда (увеличивает сердечный выброс) не только в связи с уменьшением сопротивления периферических сосудов (уменьшение постнагрузки на миокард), но и в результате снижения преднагрузки при сохранении адекватного венозного возврата к сердцу;
• обладает прямым положительным инотропным эффектом — увеличивает силу сердечных сокращений.
Как отмечалось, по действию на органы-мишени система ПНУФ является антагонистом РААС и в норме находится в равновесии с ней. При развитии патологии сердечно-сосудистой системы, к сожалению, «запас прочности» защитных возможностей ПНУФ быстро исчерпывается и на первый план выходят эффекты РААС.
Взаимосвязь различных систем, регулирующих артериальное давление
Как уже неоднократно отмечалось, все в организме взаимосвязано. В таблице 5 представлены системы, оказывающие противоположное влияние на функциональную активность сердечно-сосудистой системы.
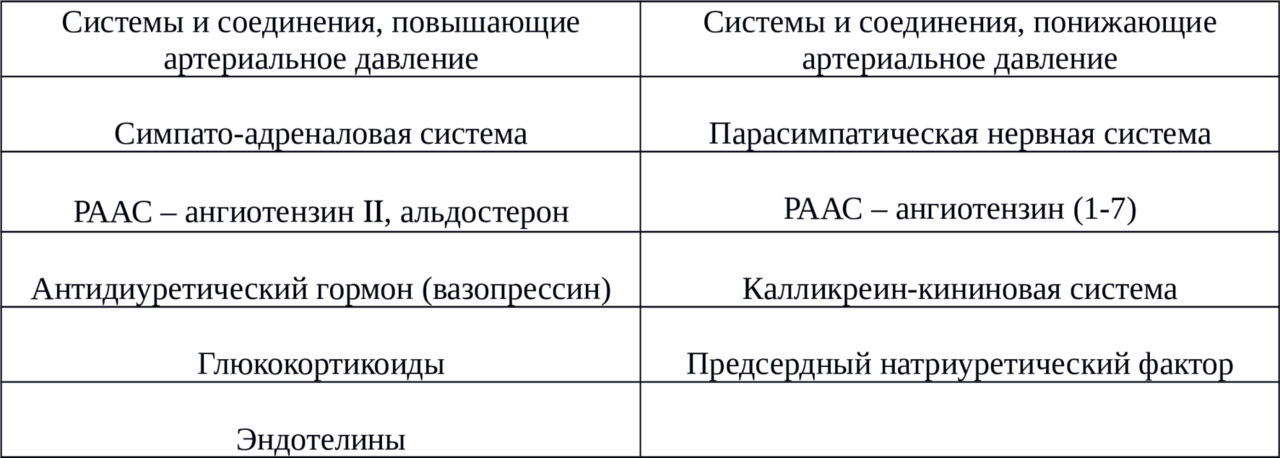
Наиболее наглядно принципы взаимосвязи различных систем, приводящих в конечном итоге к повышению артериального давления, можно продемонстрировать на примере кратковременной стрессовой реакции, будь то тяжелая физическая или психическая нагрузка. И в первом, и во втором случае «включаются» механизмы, направленные на ее выполнение. И еще раз подчеркнем. В течение миллионов лет совокупность этих процессов была направлена на поддержание гомеостаза организма в течение небольшого промежутка времени (в большинстве случаев физической нагрузки), а затем у современного человека на первый план вышли процессы, поддерживающие постоянство внутренней среды в «нормальных», неэкстремальных условиях.
Механизмы приспособления гемодинамики к физической работе представляют теоретический и практический интерес. Для осуществления дополнительной нагрузки органы и ткани организма должны получать большее, чем в состоянии покоя, количество кислорода и питательных веществ, которые переносятся кровью. При подготовке и в процессе физической деятельности импульсы поступают от скелетных мышц к головному мозгу. В этом случае в первую очередь происходит активация центральной нервной системы — стимуляция симпатики, что приводит к разнообразным изменениям (схема 9):
· повышается частоты сердечных сокращений и сердечного выброса, одновременно расширяются сосуды, кровоснабжающие скелетные мышцы, а кровоток в сосудах кожи и органах брюшной полости снижается;
· увеличивается секреция адреналина, который взаимодействует с адренорецепторами, и еще в большей степени усиливает эффекты стимуляции симпатики, а также вызывает повышение глюкозы в крови — основного соединения, необходимого для синтеза соединений, являющихся аккумуляторами энергии в клетках (АТФ, АДФ и др.);
· повышается активность циркуляторной РААС, стимулируется продукция АДГ (вазопрессина) — увеличивается объем циркулирующей крови;
· увеличивается высвобождение АКТГ, что приводит к повышению секреции глюкокортикоидов и, соответственно, глюкозы в крови и т. д.
Выше перечислены только самые значимые изменения. Однако проанализировав все, о чем упоминалось в предшествующих разделах, можно составить практически полную картину всех протекающих процессов.
После выполнения поставленных задач все параметры нормализуются и на первый план выходят эффекты стимуляции парасимпатической нервной системы, о которых сказано выше.
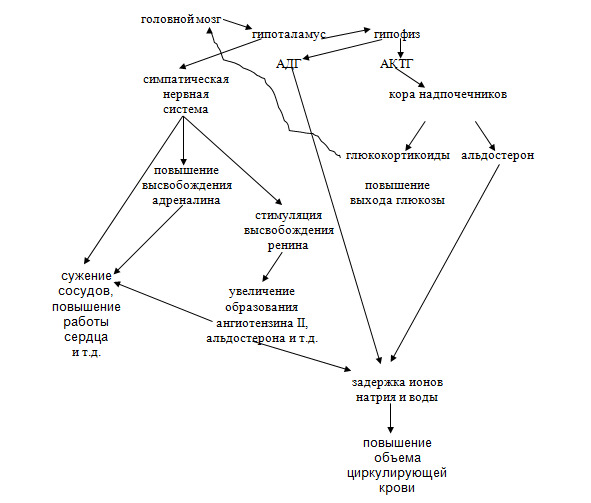
А что такое артериальная гипертензия?
Наверное, многим измеряли артериальное давление. При этом врач называет две цифры, например 120 на 80, которые наиболее часто записывают в виде дроби 120/80. А что они означают? Итак, при измерении артериального давления (АД) получают два показателя. Числитель дроби (большая цифра) обозначает наивысшее давление крови на стенку сосуда сразу после систолы (сокращения) сердца, так называемое систолическое («верхнее», «сердечное») давление. Цифра в знаменателе обозначает диастолическое («нижнее», «сосудистое») артериальное давление, которое характерно для диастолы (расслабления) сердца и отражает, в определенной степени, тонус сосудистой стенки. Во всем мире единицей измерения артериального давления являются миллиметры ртутного столба (мм рт. ст.). В настоящее время считается, что артериальное давление выше 140/90 является признаком гипертонии.
В норме артериальное давление непостоянно и изменяется в течение суток:
· с 1:00 до 5:00 утра давление самое низкое,
· с 6:00 до 8:00 резко повышается,
· затем в течение дня практически не меняется и
· с 23:00 до 24:00 понижается.
Необходимо помнить, что и во сне артериальное давление изменяется в зависимости от фазы. В структуре сна выделяют две фазы:
· медленноволновый сон составляет 75–80% от общей продолжительности сна, его дефицит вызывает чувство хронической усталости, тревоги, снижение умственной работоспособности, двигательную неуравновешенность, и характеризуется:
— медленными волнами на электроэнцефалограмме,
— глазные яблоки неподвижны,
— мышечный тонус сохранен, мышцы подчелюстной области напряжены,
— повышена секреция гормона роста;
· быстроволновый сон составляет 20–25%, недостаточность может привести к повышенной возбудимости, развитию неврозов, в этот период отмечается:
— быстрое движение глазных яблок,
— расслабление мышц,
— повышение и нестабильность артериального давления, возможна тахикардия.
Предполагается, что быстроволновая фаза сна имеет большое значение для формирования ассоциативных процессов и консолидации памяти.
Также показатели давления неодинаковы в различном возрасте. Не надо забывать, что у детей до 14 лет артериальное давление значительно ниже, чем у взрослых, и имеет определенные возрастные показатели. У взрослых средними нормальными цифрами являются 120/80 мм рт. ст.
Повышение показателей артериального давления называется гипертензией или гипертонией. Термин «гипертензия» происходит от смешения греческого слова hyper — повышенное и латинского tendere — натягивать (натяжение). А термин «гипертония» ведет происхождение от греческих слов hyper — повышенное и tonus — напряжение. То есть гипертензия и гипертония — слова синонимы. Далее в книге слово «гипертония» будет использоваться в связи с эссенциальной гипертонической болезнью, а «гипертензия» — по отношению к вторичной гипертензии, чтобы избежать путаницы.
Под артериальной гипертензией понимают стойкое повышение АД более чем 140/90 мм рт. ст., зафиксированное в разное время при нескольких измерениях в различных местах тела (на плече, бедре) и разных положениях (стоя, лежа). При определенных патологиях возможно повышение одного из значений артериального давления. Например, при повышении числа и силы сокращений сердца может увеличиться только систолическое давление, а при выраженном спазме сосудов — только диастолическое. Для постановки диагноза артериальной гипертензии достаточно стойкого увеличения одного из компонентов АД: либо систолического, либо диастолического.
Целевое артериальное давление
В последние годы сформулировано понятие о целевом артериальном давлении, которое подразумевает определенное значение этого показателя. Данный параметр необходимо поддерживать у каждой категории пациентов на определенном уровне (табл. 6).
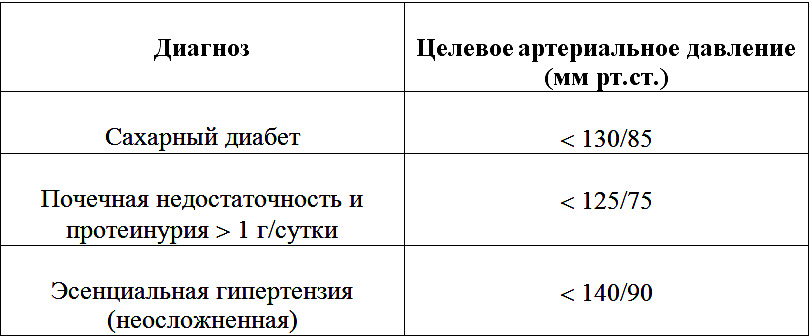
Использование в клинической практике показателя целевого (требуемого) артериального давления — это новый подход, который принципиально отличает современные стандарты гипотензивной терапии. У пациентов артериальное давление не должно превышать представленных показателей и в этом случае по данным различных исследований значительно снижаются темпы прогрессирования заболевания.
Классификация гипертензий
В настоящее время нет единой классификации артериальной гипертензии. Поэтому на первом этапе необходимо выделить:
· первичную гипертензию или гипертоническую болезнь (эссенциальная артериальная гипертония, спонтанная семейно-наследственная гипертония), этиология которой в настоящее время еще до конца не установлена — 85–90% случаев выявления гипертензии;
· вторичную гипертензию — симптоматическую, при которой повышение АД обусловлено каким-либо заболеванием — 10–15% случаев выявления гипертензии.
Точные причины эссенциальной артериальной гипертензии неизвестны. Предложено несколько теорий, но ни одна из них полностью не объясняет причину развития болезни:
· первопричиной заболевания является поражение периферической нервной системы — в результате нарушения передачи нервного импульса сосуды расширяются и сужаются несогласованно;
· в основе развития патологического процесса лежат нарушения психосоматических взаимодействий;
· мозаичная теория предполагает, что развитие заболевания происходит на фоне совокупности целой группы факторов.
В свою очередь симптоматическая (вторичная) гипертензия подразделяется на ряд форм, среди которых основными являются:
1. гемодинамическая артериальная гипертензия, развитие которой связано с нарушениями гемодинамики в результате органической патологии крупных сосудов (главным образом аорты) или сердца; среди наиболее часто встречающихся причин выделяют:
• коартация аорты,
• склероз стенок аортальной камеры, как правило, развивающийся при атеросклерозе аорты,
• крупные артериовенозные фистулы,
• недостаточность клапана аорты,
• панартериит аорты и ее ветвей (синдром Такаясу — неспецифический аортоартериит),
• сужение магистральных почечных артерий (вазоренальные) — одно- и двусторонний стеноз или дисплазия почечных артерий,
• поражение сонных и позвоночных артерий с нарушением в них кровообращения,
• выраженная брадикардия при полной атриовентрикулярной блокаде;
2. нейрогенная артериальная гипертензия — вызваны патологией со стороны нервной системы, в том числе и поражением головного мозга (центральной нервной системы), развивающиеся в результате:
• перенесенных заболеваний головного мозга:
— энцефалопатии,
— черепно-мозговые травмы,
— энцефалит,
— опухоли головного мозга,
— гипоталамический синдром,
— диэнцефальный гипертензионный синдром Пейджа,
— поражение лимбической системы;
• заболеваний периферической нервной системы:
— полиомиелит,
— отравление солями таллия и т.д.,
— вегето-сосудистая дистония по гипертоническому типу;
• снижения (ослабления) тормозных (депрессорных) рефлексов с барорецепторов рефлексогенных зон аорты и сонных артерий — наиболее часто при их атеросклерозе;
3. эндокринопатические артериальные гипертензии, причиной развития которых являются, как правило, патология эндокринных органов:
• поражение гипофиза или гипоталамуса — болезнь Иценко-Кушинга, акромегалия,
• опухоли или гиперплазия коры надпочечников — первичный гиперальдостеронизм (синдром Конна) и синдром Иценко-Кушинга,
• опухоли мозгового слоя надпочечников — феохромоцитома,
• опухоли околоклубочкового (юкстагломерулярного) аппарата почек — ренинома,
• диффузный токсический зоб (тиреотоксикоз);
4. почечная артериальная гипертензия (нефрогенная) развивается при патологии почек:
• диффузное воспаление почек (нефрит, диффузный гломерулонефрит, пиелонефрит),
• опухоли почек,
• при патологии околопочечной области (сдавление почек) — паранефрит, опухоли, травмы с образованием гематом и др.,
• почечнокаменная болезнь,
• аутоиммунные заболевания,
• амилоидоз,
• диабетический гломерулосклероз,
• нефропатия беременных,
• аномалии развития почек,
• туберкулез почек,
• реноваскулярная гипертензия, которую ряд авторов относит к данному разделу, а другие — к гемодинамическим артериальным гипертензиям;
5. в отдельную группу выделяют также ренопривную артериальную гипертензию, развивающуюся при удалении обеих почек;
6. лекарственная артериальная гипертензия, связанная:
• с применением лекарственных средств:
— повышающих артериальное давление, например, адреномиметики (эфедрин),
— влияющих на системы его регуляции артериального давления — глюкокортикоиды и гормональные противозачаточные средства (длительное применение), фенацетин в больших дозах и др.;
• с отравлением солями тяжелых металлов.
Артериальную гипертензию, развивающуюся при дискринии в период климакса одни исследователи склонны связывать с гормональной перестройкой и изменением функционального состояния яичников. Большинство авторов считают, что повышение артериального давления в этот период не связанно с нарушением функции яичников и относят его к гипертонической болезни, возникающей у женщин в климактерическом периоде.
Классификация артериальной гипертензии в зависимости от наличия изменений в органах-мишенях (Рекомендации экспертов ВОЗ и Международного общества по гипертензии 1993 и 1996 гг.).
I стадия — увеличение АД при отсутствии объективных признаков поражения органов-мишеней.
II стадия — увеличение АД при наличии изменений внутренних органов без нарушения их функционального состояния (по крайней мере, одного из следующих признаков):
· гипертрофия левого желудочка (рентгенография органов грудной клетки, электрокардиография, эхокардиография);
· сужение артерий сетчатки (генерализованное или фокальное);
· атеросклеротическое поражение аорты, сонных, коронарных, подвздошных или бедренных артерий (ультразвуковое или ангиографическое исследование);
· микроальбуминурия, протеинурия и/или небольшое повышение содержания креатинина в плазме крови (1,2 — 2,0 мг/дл);
III стадия — повышенные АД патоморфологические изменения внутренних органов с нарушением их функциональной активности:
· сердце — стенокардия, инфаркт миокарда, сердечная недостаточность;
· сосуды — расслаивающая аневризма аорты, симптомы окклюзирующего поражения артерий;
· головной мозг — инсульт, временные (повторяющиеся) нарушения мозгового кровообращения, гипертоническая энцефалопатия, сосудистая деменция;
· сетчатка — кровоизлияния и экссудаты с отеком соска зрительного нерва или без него;
· почки — содержание креатинина в плазме крови выше 2,0 мг/дл, симптомы почечной недостаточности, нефросклероз.
Классификация гипертензии в зависимости от показателей артериального давления (Рекомендации экспертов ВОЗ и Международного общества по гипертензии).
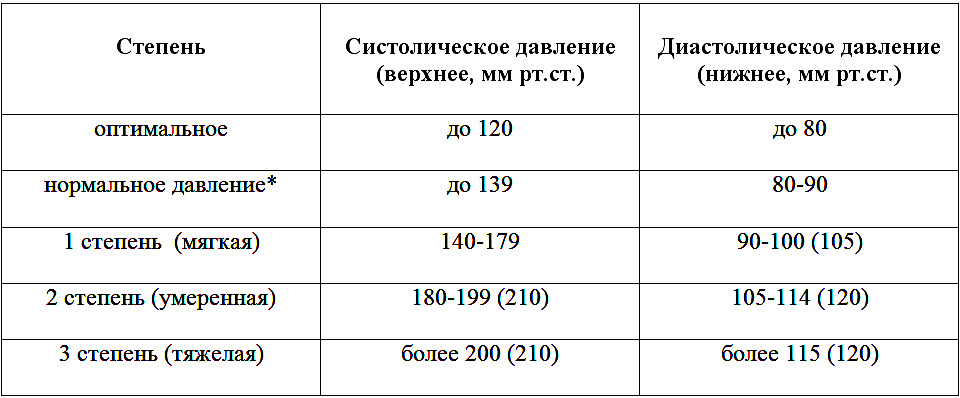
(Примечание: * — при отсутствии сопутствующих заболеваний, таких как сахарный диабет, почечная недостаточность и т. д.)
Использование категорий «мягкая», «умеренная» и «тяжелая» гипертензия характеризует выраженность синдрома повышенного артериального давления без определения его первопричины (первичный, вторичный). В настоящее время эти состояния определяются как 1, 2 и 3 степень. Однако в связи с тем, что принципы медикаментозной терапии как эссенциальной, так и симптоматической гипертензии во многом схожи, при подборе дозы или комбинации гипотензивных средств вполне оправдано применение именно этой классификации.
В классификации ВОЗ была отдельно выделена пограничная гипертензия (систолическое давление 140–159 мм рт. ст., диастолическое — 90–94 мм рт. ст.), которая отсутствует в последней редакции, так как по всем показателям относится к 1 степени.
Также выделяют варианты течения артериальной гипертензии в зависимости от клинической картины и изменения ряда биохимичесих показателей.

Этиология гипертонической болезни
Однозначного ответа на причины развития первичной гипертонической болезни, к сожалению, нет. Результаты исследований по изучению этиологии противоречивы, так как даже у одного и того же больного факторы, инициирующие очередные обострения течения заболевания, могут быть различны.
Все причины или факторы риска развития гипертонической болезни принято делить на две большие группы — экзогенные и эндогенные причины.
Среди экзогенных факторов наиболее значимыми являются:
· длительное психологическое перенапряжение — хронический стресс;
· гиподинамия;
· ожирение;
· переедание — несоответствие между энерготратами и физической нагрузкой;
· курение — никотиновая интоксикация;
· злоупотребление спиртным — алкогольная интоксикация;
· частое употребление в пищу чрезмерно соленых и острых блюд — злоупотребление поваренной солью.
По мнению многих исследователей, основной причиной гипертонии является неправильный образ жизни, который можно определить как:
· неумение преодолевать стрессовые ситуации;
· неправильное питание и, как следствие, ожирение;
· гиподинамия.
Развитие гипертонической болезни у молодых людей, чья деятельность отличается высокой психологической напряженностью, связана с большой ответственностью и повышенным вниманием, является прямым подтверждением данного положения.
Ряд авторов наиболее важной причиной развития гипертонической болезни считает ожирение, что подтверждается эпидемиологическими исследованиями, в которых выявлено наличие корреляции между степенью ожирения и повышением артериального давления. А, согласно результатам последних исследований в жировой ткани, особенно локализованной в брюшной полости, происходит синтез биологически активных соединений, способствующих повышению артериального давления. С другой точки зрения, увеличение массы тела надо отнести к числу предрасполагающих, а не собственно причинных факторов.
Эндогенные причины заболевания. В настоящее время все большее число исследователей уделяет внимание изучению наследственных факторов в развитии заболевания. Показано, что гипертония проявляется примерно у 50% прямых потомков болеющих. Гипертоническая болезнь при этом протекает более злокачественно.
Большинство исследователей считает, что решающее значение в развитии гипертонии имеет сочетание наследственной предрасположенности и влияние внешних факторов. Повышенная активность высших вегетативных центров или, например, нарушение депонирования норадреналина в окончаниях симпатических нервных волокон создает предпосылки к возникновению артериальной гипертензии пограничного типа.
Также существует мнение, что основными, среди прочих, провоцирующими факторами возникновения эссенциальной гипертонии являются:
· гормональный дисбаланс,
· нарушение реабсорбции ионов натрия (соли) в почках и/или
· наличие в крови сосудосуживающих веществ.
Например, нарушение выведения ионов натрия может быть обусловлено как генетическими факторами, так и образом жизни человека — потребление значительного количества соленой пищи.
Примерно у 10% пациентов гипертензия развивается как результат другого заболевания или как побочный эффект применяемых лекарств. Такой тип гипертонии называется вторичной гипертензией.
Наиболее распространенные причины вторичной гипертензии описаны в разделе «Классификация гипертонической болезни».
В заключение раздела упомянем определение гипертонии древних медиков Востока: «Аккумуляция печеночного воздуха ввиду долгого нервного напряжения, депрессивное состояние и гнев, которые создают накал, повреждающий yin (инь) печени, при том, что yang (янь) не перетягивается yin (инь), гиперфункция печеночного yang (янь), или слабая функция почек в связи с преклонным возрастом, недостаточное yin (инь) почек, неподпитанная печень, чрезмерное потребление жирной или сладкой пищи, запой, выделение мокроты и внутренней влаги, которая испаряет жидкость организма, становясь мокротой, загрязняющей в дальнейшем канал yin (инь)».
Собственно, уже в древности обращали внимание на основные факторы риска развития гипертонической болезни.
Генетические факторы, обуславливающие развитие гипертонической болезни. Еще в двадцатые годы ХХ века Г.Ф.Ланг отметил роль наследственной предрасположенности в развитии первичной гипертонической болезни. Однако изучение генетических нарушений на молекулярном уровне (ДНК) были осуществлены лишь в последние годы. Дефекты определенных генов и/или их сочетанин, по-видимому, не одинаково у различных пациентов. В настоящее время внимание ученых обращено на исследование полиморфизма:
· гена ангиотензин-превращающего фермента (АПФ);
· гена рецептора ангиотензина II;
· гена синтетазы оксида азота (NOS).
Полиморфизм гена ангиотензин-превращающего фермента (АПФ). Получены данные о связи полиморфизма гена АПФ с заболеваниями сердечно-сосудистой системы — гипертонией, инфарктом миокарда, гипертрофией левого желудочка, гипертрофической кардиомиопатией, а также с заболеваниями почек и сосудистыми осложнениями сахарного диабета. Результаты Фримингамского исследования свидетельствуют о том, что наличие D-аллели гена АПФ взаимосвязано с более высокими показателями артериального давления у мужчин. Наиболее выражена корреляция D-аллели со значениями диастолического давления. У женщин данных закономерностей не выявлено. Аналогичные результаты получены в исследованиях китайских специалистов (ассоциации полиморфизма гена АПФ с гипертонией). Однако при наличии других факторов риска эти закономерности не прослеживаются. Но в значительном количестве исследований связи полиморфизма гена АПФ с гипертензией не выявлено.
Косвенным подтверждением взаимосвязи между полиморфизмом гена АПФ и гипертензии являются результаты исследований, в которых выявлена положительная корреляция между эффективностью терапии ингибиторами АПФ с генотипом гена АПФ (присутствие D-аллели). Показано, что у пациентов с диагнозом эссенциальная гипертония регрессия гипертрофии левого желудочка при лечении ингибиторами АПФ более выражена у больных гомозиготных по II аллеле, по сравнению с гомозиготами по DD-аллеле.
Полиморфизм гена АПФ и дисфункция эндотелия. В развитии и патогенезе гипертонической болезни большая роль отводится функциональной активности эндотелия сосудов (см. ниже). В эксперименте показано, что увеличение активность тканевой ренин-ангиотензин-альдостероновой системы коррелирует с нарушением вазодилатации (эндотелийзависимой). С другой стороны, выявлено, что нарушение функции эндотелия сопровождается изменением содержания таких факторов свертывания крови как фактор Виллебранда и тромбомодулин (маркеры нарушения функции эндотелия). Показано, что у больных артериальной гипертонией с DD генотипом достоверно более высокая концентрация этих кофакторов свертывания крови по сравнению с больными со II генотипом.
Известно, что функциональная активность органов тесно связана с их строением. Поэтому неудивительно, что и строение стенки сосуда у людей с генотипом, предраполагающим к развитию артериальной гипертонии, изменено. В исследовании ELSA при обследовании больных артериальной гипертонией с DD генотипом была выявлена достоверно большая толщина интима-медиа (слой стенки сосуда, расположенный непосредственно под эндотелием) и большая распространенность атеросклеротических изменений в сонных артериях, по сравнению с больными со II и ID генотипом.
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.