
Бесплатный фрагмент - 100 советов по здоровью и долголетию. Том 6
Как управлять сахарным диабетом или помоги себе сам
Лада Шагитовна Вагапова. Врач эндокринолог с 32–летним стажем. После окончания оренбургского мединститута и работы в стационаре, 25 лет трудилась в областном центре планирования семьи. Поэтому помимо коррекции веса, диабетологии и болезней щитовидной железы занимается:
— репродуктивным здоровьем мужчин и женщин (бесплодие),
— нарушением менструального цикла у женщин и девочек — подростков
— нарушением полового развития мальчиков- подростков
— лечением женщин с климактерическим синдромом
— мужчин с андрогенным дефицитом (так называемым «мужским климаксом»)
На базе данных центра планирования семьи подготовлена научная работа и опубликованы статьи в научно- практическом журнале «Клиническая и экспериментальная тиреоидология», а также в ежегодных материалах Всероссийского научного форума « Мать и дитя».
До смены места жительства восемь лет успешно возглавляла свой эндокринологический центр. Практикующий врач, постоянно ведет приемы пациентов. Консультирует на сайте «Про Докторов». Является соавтором книг «Герои в белых халатах», « 100 советов по здоровью и долголетию» том 3.
Постоянно совершенствует свой профессиональный уровень, посещает семинары и конференции областного значения, а также наиболее актуальные российские и международные. В зоне интересов доктора мероприятия не только для врачей эндокринологов, но и для гинекологов, андрологов, кардиологов, нефрологов. Член Российской Ассоциации Эндокринологов, Российской Ассоциации Репродукции Человека.
Instagram: https://www.instagram.com/dr.vagapova/
ВКонтакте: https://vk.com/id28073650
Уже много десятилетий население земного шара борется с сахарным диабетом, но число заболевших продолжает расти и ежегодно в мире от него умирают 5 миллионов человек. Это заболевание, при котором по разным причинам глюкоза не может попасть в клетку и остается в крови. Главный «игрок» в управлении глюкозой — специальный гормон инсулин, вырабатываемый поджелудочной железой. Нарушение действия инсулина приводит к повышению уровня сахара в крови (гипергликемия).
На сегодняшний день известно несколько видов этого недуга. Чаще встречаются СД 1 и 2 типа. В особую группу выделяют диабет беременных (ГСД).Существуютеще более редкие и специфические типы, например, диабет, развившийся в результате генетических дефектов. Но разговор пойдет, в основном о СД 2типа, в развитии которого важнейшая роль принадлежит ожирению и малоподвижному образу жизни.
При сахарном диабете 1 типа повреждается механизм выработки инсулина бета-клетками поджелудочной железы. При 2 типе диабета — его вырабатывается достаточно, даже с лихвой, и глюкоза должна бы оказаться в клетке, но последняя не чувствительна к инсулину (в основном из-за ожирения) и глюкоза остается в крови. Уровень сахара в крови повышается. Говорят, что клетка купается в глюкозе, но остается голодной.
Сахарный диабет и 1, и 2 типа — хроническое заболевание, при котором добиться полного излечения пока невозможно. Но с каждым годом успешно разрабатываются новые методы контроля и лечения диабета, что помогает повышать качество и продолжительность жизни пациентам. Есть доказательства, что при 2 типе СД возможно выздоровление. Для этого необходимо выполнять все назначения врача.
В норме уровень сахара в крови натощак и перед едой должен быть менее 6,1 ммоль/л, и менее 7,8 ммоль/л — через 2 часа после еды.
Чем грозит повышение уровня глюкозы в крови? Повреждением стенок сосудов, что приводит к тяжелым осложнениям: нефропатия, ретинопатия, поражение магистральных сосудов сердца, головного мозга, артерий нижних конечностей. Изменения развиваются медленно, незаметно для пациента. Поэтому долго не отражаются на самочувствии и выявляются на очень поздней стадии. Расскажу о них подробнее, так как «врагов» надо знать в лицо.
Есть тяжелое заболевание, которое развивается длительно и незаметно — хроническая почечная недостаточность. Одна из причин ее развития — артериальная гипертония, вторая — сахарный диабет, а сочетание этих недугов — тем более. Нередко встречаю пациентов, не желающих «подсаживаться на химию» и принимающих гипотензивные препараты только при повышении артериального давления (если его — повышение — чувствуют). Людей с повышенным давлением, избыточной массой тела и повышенным уровнем глюкозы в крови отказывающихся от коррекции и того, и другого, и третьего — еще больше. Это потенциальные пациенты гемодиализа.
Поэтому вы должны знать о поражении почек при сахарном диабете — ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ (ДН).
Почки — орган, состоящий из множества мелких сосудистых клубочков, отвечающих за барьерную и очистительную функцию. В сосудах почечного клубочка фильтруется кровь, отдавшая организму питательные и собравшая отработанные вещества. Все, что необходимо организму,«фильтр» возвращает в кровь. Все, что не нужно — выводит наружу с мочой. При сахарном диабете из-за поврежденных сосудов почек организм теряет необходимый ему белок, но при этом в крови остаются и накапливаются в избыточном количестве мочевина и креатинин.
При сахарном диабете 1 типа диабетическая нефропатия развивается не ранее 5 лет от начала заболевания. При сахарном диабете 2 типа ДН, обычно, обнаруживается одновременно с выявлением диабета. То есть, диабетическая нефропатия долгое время была «незаметна».
Какие признаки характерны для диабетической нефропатии?
— повышение артериального давления
— отеки нижних конечностей, лица
— появление в анализе мочи белка
Диабетическая нефропатия — это предсказуемое осложнение диабета. Развитие его медленное и постепенное. Имеет несколько стадий развития: от микроальбуминурии (появляется через 5 лет от начала диабета), затем протеинурии (через 10 лет от начала болезни) и в тяжелых случаях развивается почечная недостаточность (через 15 — 20 лет от начала заболевания), которая требует проведения гемодиализа или пересадки почек.
Можно избежать развития диабетической нефропатии, даже остановить дальнейшее прогрессирование уже ранее выявленной. Если вовремя принять
Меры для профилактики ДН
1. Выполняйте рекомендации эндокринолога, постоянно контролируйте уровень сахара крови и делайте все, чтобы он находился в пределах Ваших целевых значений!
Мало контролировать только глюкозу. Придется следить и за артериальным давлением.
Что такое артериальная гипертония? Это неоднократно фиксируемое повышение АД выше 130/80 мм рт ст.
2. Принимайте гипотензивные препараты, назначенные врачом. Следите, чтобы АД находилось в пределах нормальных значений.
У пациентов с СД 1 типа артериальная гипертония развивается из-за диабетического поражения почек. При СД 2 типа — артериальная гипертония возникает, чаще всего, до диабета, особенно у тучных людей.
3. Сдавайте биохимический анализ крови на липидный спектр: триглицериды, общий холестерин и его фракции (липопротеиды низкой (ЛПНП) и высокой (ЛПВП) плотности) не реже 1 раза в год.
Доказано, что повышение уровней ЛПНП и триглицеридов приводит к поражению почек одновременно с образованием атеросклеротических бляшек в крупных сосудах. Чтобы предотвратить развитиедиабетической нефропатии важно следить залипидным обменом. Если показатели превышают норму, врач назначит лечение и посоветует диету.
4. Сдавайте анализ мочи на микроальбуминурию (МАУ) не менее 2-х раз в год
При поражении мелких сосудов сетчатки глаза (глазного дна), развивается
ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ.
Высокий уровень глюкозы повреждает внутреннюю стенку сосуда. Через поврежденные сосуды к сетчатке поступает недостаточное количество питательных веществ. Компенсаторно на глазном дне начинают образовываться новые сосуды. Но они хрупкие, легко разрываются и кровоточат. Это приводит к ухудшению зрения, вплоть до слепоты.
ВАЖНО! Развивается в условиях ДЛИТЕЛЬНО повышенного уровня глюкозы в крови. Ранее мы обсудили, что сахарный диабет 2 типа — развивается долго и незаметно. Начальные изменения сосудов сетчатки при сахарном диабете могут протекать бессимптомно. Поэтому пациент не предъявляет жалоб со стороны органов зрения.
Первые симптомы:
— неясное зрение или двоение в глазах
— трудности при чтении вывесок и книг
— болевые ощущения в одном или в обоих глазах
— резкое ухудшение зрения при тусклом освещении
— неисчезающее покраснение глаз
— чувство давления в глазах или «плавающее помутнение»
— прямые линии видятся волнистыми
— снижение или отсутствие бокового зрения.
Как предотвратить развитие диабетической ретинопатии
1. Возьмите диабет под контроль!
Делайте все, чтобы уровень глюкозы крови находился в пределах Вашей цели лечения!
Выполняйте рекомендации эндокринолога.
2. Чтобы выявить изменения на глазном дне, как можно раньше, необходимо проходить осмотр офтальмолога не менее 1 раза в год.
Если уже имеется это осложнение, то не реже 1 раза в 6 мес.
Ухудшение зрения при ретинопатии исправить ношением очков невозможно.
Раннее начало лечения может предотвратить, замедлить или снизить развитие процесса.
Обязательным условием положительного эффекта от лечения является хорошая компенсация сахарного диабета.
Уровень глюкозы, превышающий нормальные значения, разрушает мелкие кровеносные ссуды, питающие нервы. Со временем нервные волокна теряют способность передавать нервные импульсы.
Боли в ногах и незаживающие раны — симптомы очень коварных осложнений сахарного диабета: диабетической нейропатии и синдрома диабетической стопы.
ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ у всех проявляется по-разному.
Одни пациенты жалуются на боль в ногах, онемение, покалывание. Другие описывают мучительное чувство жжения и «бегания мурашек» в ночное время. Но редко кто обращает внимание на снижение чувствительности ног. В этом и заключается коварство: в начале больной не замечает небольшие повреждения кожи стоп из-за попадания в обувь постороннего предмета, или из-за образования мозолей. Травмированные участки ног воспаляются, затем инфицируются, но из-за снижения чувствительности все протекает безболезненно. Пациент не обращается за помощью, не понимая опасности ситуации. И если вовремя не начать лечить диабетическую нейропатию и диабетическую стопу, они могут привести к более тяжелым последствиям: парезу нижних конечностей, гангрене.
Как снизить риск поражения ног при диабете
1. Добиться компенсации сахарного диабета!!!
2. Отказаться от курения (курение повышает риск ампутации в 2,5 раза)
3. Активно бороться с избытком веса, следить за уровнем артериального давления и липидного спектра.
4. Соблюдать правила ухода за ногами.
Правила ухода за ногами:
1. При малейших признаках воспаления: отек, покраснение, гнойное отделяемое, необходим немедленно обратиться к врачу!
2. Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте о межпальцевых промежутках! После душа или бассейна ноги нужно тщательно просушить.
3. Ежедневно осматривайте стопы, особенно между пальцами и
подошвенную поверхность, чтобы вовремя обнаружить волдыри, порезы, царапины, через которые может проникнуть инфекция. Подошвы стоп можно легко осмотреть с помощью зеркала. Если
трудно самим, попросите кого-нибудь из членов семьи осмотреть
Ваши ноги. Любые, даже «незначительные», ранки необходимо
показать врачу.
4. Не подвергайте ноги воздействию очень высоких и очень низких температур. Это касается ножных ванн. Если ноги мерзнут, надевайте теплые носки. Не пользуйтесь электронагревательными приборами, грелками, батареей отопления)
5. Ежедневно осматривайте свою обувь: не попали ли в нее посторонние предметы, не подвернулась ли подкладка. Все это может поранить или натереть кожу ног.
6. Очень важно ежедневно менять носки или чулки. Нельзя носить заштопанные носки или носки с тугой резинкой.
7. Не покупайте обувь, которую нужно разнашивать. Она изначально должна быть удобной. Не носите обувь с узкой носочной частью или которая сдавливает пальцы. Никогда не надевайте обувь на босую
ногу. Никогда не надевайте открытую обувь, особенно с ремешком, проходящим между пальцами. Никогда не ходите босиком, особенно по горячей поверхности.
8. При травмах йод, спирт, «зеленка», «марганцовка» противопоказаны из-за дубящего действия. Ссадины, порезы и т. п. обрабатывайте перекисью водорода (3% -ным раствором), а лучше специальными средствами (мирамистин, хлоргексидин) и наложите стерильную повязкую
9. Никогда не пользуйтесь средствами или пластырями для размягчения мозолей. Не пользуйтесь острыми предметами, ухаживая за кожей стоп (ножницы, бритва, маникюрные щипцы)
10. Ногти на ногах нужно обрезать прямо, не закругляя уголки (короткие уголки врастают)
11. Сухие участки кожи ног, но не межпальцевые промежутки, смазывать кремом, содержащим персиковое, облепиховое или подобные масла, кремом «Детский» или специальными кремами с мочевиной (Аллпресан).
Еще одна опасность этих осложнений в том, что параллельно поражаются нервы и сосуды других органов, включая половые, сердце и головной мозг.
Это — АВТОНОМНАЯ НЕЙРОПАТИЯ
Симптомы:
— тошнота
— запор или жидкий стул
— ощущение переполнения желудка из-за его замедленного
опорожнения
— недержание или задержка мочи
— частые инфекции мочевого пузыря
— головокружения или обмороки
— нарушения сексуальной функции
Порой человек впервые узнает о наличии сахарного диабета, находясь в отделении реанимации с инсультом или инфарктом миокарда. Так называемыми сердечно- сосудистыми катастрофами. Дай Бог — не фатальными, т.е. не со смертельным исходом. Виноват атеросклероз, который быстро развивается при СД, поражая крупные и средние артерии.
Такие осложнения СД называют МАКРОАНГИОПАТИЯМИ. К ним относятся ишемическая болезнь сердца (ИБС), нарушение кровообращения головного мозга, болезни артерий нижних конечностей.
Главная причина атеросклероза — дислипидемия: повышение уровня в крови холестерина (особенно его фракции ЛПНП) и триглицеридов. Поэтому в группе риска развития макрососудистых осложнений находятся пациенты с ожирением, ведущие малоподвижный образ жизни, злоупотребляющие алкоголем, курящие, с повышенной свертываемостью крови, страдающие артериальной гипертонией, женщины в менопаузе.
→ Инфаркт миокарда и стенокардия — более распространенные формы ИБС. При сахарном диабете высока вероятность безболевых форм инфаркта
миокарда, их еще называют «немыми». Отсутствие боли, а значит, и
отсутствие лечения ведут к внезапной смерти.
→ Осложнения, при которых происходит нарушение в головном мозге– это
цереброваскулярные заболевания. Самое распространенное– это острое
нарушение мозгового кровообращения — инсульт. Приводит к
нарушению памяти, речи, параличам. Часто инсульт имеет смертельный
исход.
→ Осложнение, приводящее к нарушению кровоснабжения ног — заболевание артерий нижних конечностей — происходит из-за сужения
просвета артерий.
Симптомы:
— дискомфорт и боль в мышцах ног (чаще в икроножных, реже в мышцах ягодиц, бедер и стоп) при ходьбе. Пациенту приходится останавливаться и ждать, когда боль пройдет. Затем продолжить свой путь. Это симптомы перемежающейся хромоты.
— постоянная боль в покое, требующая регулярного приема обезболивающих препаратов
— зябкость стоп
Как предупредить макроангиопатии
1. Откажитесь от курения! Обращайтесь к специалистам, если не получается
самим.
2. Делайте все, чтобы добиться длительной и стойкой компенсации диабета. Особое внимание уделяйте уровню глюкозы через 2 часа после еды. Потому что повышение его самостоятельно влияет на развитие и прогрессирование атеросклероза, а значит и заболеваниям сердца и сосудов.
3. Обязательно контролируйте уровень АД, которое должно быть ниже
130/80 мм ртст
4. Добивайтесь целевого уровня показателей липидного обмена: (триглицериды, ЛПНП, общий холестерин) и контролируйте его
5. Контролируйте свой вес. Соблюдайте правила здорового питания
Без применения лекарств не получится справиться ни с повышенным давлением, ни с дислипидемией, ни с сахарным диабетом. Не надо заменять медикаментозное лечение нетрадиционными методами. Этим Вы только осложните состояние. Современная медицина имеет эффективные препараты, которые будут индивидуально подобраны врачом.
Лечение сахарного диабета заключается не только в приеме лекарств, но и в изменении образа жизни. Не теряя времени, начните работу над собой.
Для снижения веса не ищите чудодейственные диеты и волшебные таблетки. Питаться надо вкусно и сбалансировано. Без голода, без диет, без срывов.
Создайте такую систему питания, в которую вписываются все события Вашей жизни. Обязательно завтракайте, обедайте и ужинайте. Научитесь пить воду. Не чай, кофе, соки, компоты. Обыкновенную воду. Так Вы измените пищевое поведение.
Создайте такую систему движения, которая не требует бегать по утрам, ходить в спортзал, нанимать индивидуального тренера. Попробуйте ежедневно одну — две остановки проходить пешком. Подниматься до 3- 4—5 этажа без помощи лифта. В день суммарнопроходите не менее 3-х км. Это быстро войдет в привычку. Так Вы повысите свою физическую активность.
Измените свой режим дня: ложитесь спать не позднее 23.00, поднимайтесь в 7.00
Все это называется — изменение образа жизни. Это забота о себе, своем здоровье, качестве жизни.
Выполняйте назначения доктора. Соблюдайте все рекомендации для профилактики осложнений сахарного диабета. Тогда Вы сможете управлять диабетом, а не он Вами.
Будьте здоровы!
Как сохранить свои суставы и позвоночник здоровыми!
Зульфия Рашитовна Вахитова. Врач-терапевт, ревматолог, кандидат медицинских наук, автор более 13 статей в журналах ВАК, эксперт по лечению болезней суставов и внутренних органов.
WhatsApp: 8 917 370 78 28
Instagram: revmatolog_vakhitova
YouTube:
https://www.youtube.com/channel/UCvGTabkyb0E1ebMEjPZmmww
Суста́вы — подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой. Суставы располагаются там, где происходят любые движения: сгибание и разгибание, отведение и приведение и вращение. Суставы являются целостным органом, принимают важное участие в осуществлении опорной и двигательной функции.
Каждый сустав имеет суставные поверхности, покрытые чаще всего гиалиновым хрящом, суставную капсулу и суставную полость, содержащую небольшое количество синовиальной жидкости.
Суставные поверхности расположены на сочленяющихся костях и покрыты тонким хрящом. Эти хрящи имеют абсолютно гладкую поверхность, отполированную постоянным скольжением костей относительно друг друга. Это значительно облегчает движение сустава, поскольку упругий хрящ обеспечивает безопасность, выполняет роль амортизатора при физической нагрузке.
Суставная капсула образует полость вокруг сустава, защищая его от внешнего воздействия. Она состоит из упругих нитей, которые надёжно переплетаются, закрепляясь у основания костей. Для придания особой прочности в стенки капсулы вплетаются волокна прилегающих мышц и сухожилий.
Снаружи суставную сумку окружает фиброзная оболочка, изнутри — синовиальная мембрана. Наружный фиброзный слой более плотный и толстый, поскольку образован продольными тяжами волокнистой соединительной ткани. Синовиальная мембрана более нежная. Именно здесь сосредоточена большая часть нервных окончаний, отвечающих за болевую восприимчивость сустава.
Синовиальная оболочка и суставные поверхности образуют герметичное щелевидное пространство — суставную полость. Внутри неё могут располагаться мениски и диски, обеспечивающие подвижность и поддержку сустава.
На поверхности синовиальной мембраны имеются специальные секреторные ворсинки, которые отвечают за выработку синовиальной жидкости. Заполняя внутреннее пространство полости, это вещество питает и увлажняет сустав, а также смягчает трение, возникающее между суставными поверхностями во время движения.
Непосредственно вокруг сустава располагаются околосуставные ткани, представленные мышечными волокнами, связками, сухожилиями, нервами и сосудами. Мышцы обеспечивают подвижность по различным траекториям; сухожилия удерживают сустав, ограничивая угол и интенсивность движений; прослойки соединительной ткани служат местом закрепления сосудов и нервов; а кровеносное и лимфатическое русло питает сустав и прилегающие ткани. Как правило, околосуставные ткани в организме защищены недостаточно, поэтому активно реагируют на любое внешнее воздействие. При этом нарушения, возникающие в околосуставных тканях, сказываются и на состоянии сустава, провоцируя возникновение различных заболеваний.
Возрастные особенности.
К моменту рождения суставно-связочный аппарат ребенка анатомически сформирован, но рост, моделирование формы суставных поверхностей и дифференцировка всех его тканевых компонентов продолжаются и завершаются в различные сроки жизни.
У новорожденных строение суставного хряща неоднородное. Поверхностная зона содержит большое число клеток и волокнистых структур. В промежуточной зоне клеточных элементов и волокон меньше; в глубокой зоне обнаруживаются клетки молодого хряща, очаги перестройки и основное вещество. Образование молодой грубоволокнистой кости протекает весьма интенсивно благодаря наличию большого количества остеобластов. В суставах новорожденного имеются все элементы, которые встречаются в суставах взрослого, но они являются только их прообразом.
К концу первого года жизни заметно расширяются зоны суставного хряща. В местах прикрепления связок или суставной капсулы наблюдается разрастание хрящевой ткани.
К 3-м годам в суставном хряще крупных суставов обнаруживается перестройка. В возрасте 4—5 лет в суставном хряще заметно уменьшается число клеточных элементов и нарастает количество основного вещества во всех его слоях. Число очагов перестройки заметно уменьшается.
К 7 годам ориентация клеток хрящевой ткани в поверхностной зоне вполне соответствует рельефу суставных поверхностей. Количество клеток увеличивается по направлению к зоне окостенения.
В 12—14 лет очаги перестройки в суставном хряще отсутствуют.
К 16 годам — увеличивается количество основного вещества. В основном веществе молодого хряща волокна расположены беспорядочно, но с возрастом их ориентация строго упорядочивается и они располагаются радиально или параллельно продольной оси клеток. К 14 — 16 годам Суставные поверхности покрыты волокнистым хрящом, который переходит в типичный суставной хрящ. Также после 15 лет интенсивно развиваются мелкие мышцы, обеспечивающие точность и координацию мелких движений.
Пока люди молоды, костная ткань замещается намного быстрей, чем теряется. Поэтому кости в молодом возрасте значительно более плотные и прочные. Пик костной массы у большинства людей приходится на возраст около 25—30 лет. Вот почему костную плотность можно набрать только до этого возраста. По достижении пикового значения костной массы в течение некоторого времени в организме образуется примерно столько же новой костной ткани, сколько теряется, однако примерно после 40 лет процессы новообразования костной ткани начинают отставать. Кости в результате этого становятся тоньше и слабее, постепенно увеличивая риск развития остеопороза. Остеопороз — это заболевание, характеризующееся прогрессирующей потерей костной ткани. Остеопоротические кости структурно отличаются от нормальных. У женщин после менопаузы происходит ускорение потери костной массы.
В возрасте свыше 60 лет обнаруживаются изменения в сосудах суставной капсулы (отложения солей кальция, признаки атрофии, облитерации, склероза). Иногда отмечается окостенение мягких тканей суставов и внутрисуставных образований. В норме суставной хрящ имеет толщину около 3 мм — достаточно тонкий, с течением времени, а также под воздействием различных травм и перенесенных заболеваний хрящ истончается. Хрящ всё хуже выполняет функцию равномерного распределения нагрузки по суставной поверхности кости. На кости появляются эрозии и микротрещины, в итоге образуется костная мозоль — остеофит.
Также в пожилом и старческом возрасте наступает постепенная атрофия мышц, вес скелетной мускулатуры относительно уменьшается до 30% и ниже.
Процессы старения в суставах протекают весьма индивидуально, что зависит от образа жизни, профессии, перенесенных заболеваний и др. В первую очередь поражаются межфаланговые суставы (мелкие суставы кистей) и суставы позвоночника. Затем крупные суставы: коленные, плечевые и тазобедренные.
Причины боли в суставах
Согласно статистике ВОЗ, боли в суставах знакомы как минимум каждому седьмому человеку во всём мире, причём среди возрастной группы от 40 до 70 лет встретить те или иные проблемы можно в 50% случаев, старше 70 лет — в 90% случаев. Такая распространённость заболеваний опорно-двигательного аппарата связана со многими факторами:
— низкая двигательная активность, при которой суставы не функционируют и, соответственно, не получают с током крови должное количество питания;
— неудобная, слишком тесная обувь и одежда, которая ограничивает заложенный природой функционал;
— плохая наследственность как один из факторов риска развития патологий, связанных с суставами;
— кардинальные изменения температурного режима, включая как перегрев на солнце, так и переохлаждение;
— инфекционные процессы в организме, которые часто провоцируют осложнения, связанные с работой суставов;
— травмы, которые снижают функциональность опорно-двигательного аппарата;
— недостаточное питание для здоровья костей и суставов;
— стресс и ослабление иммунитета при аутоимунных заболеваниях (артритах);
— преклонный возраст.
Старость и изнашивание организма — процесс закономерный и неизбежный, однако его можно и нужно максимально оттягивать. Суставы хорошо отзываются на коррекционные, профилактические методы. Благодаря суставам мы двигаемся, благодаря позвоночнику можем сгибаться. Пока вы двигаетесь безболезненно и энергично, пока гнётся ваш позвоночник — вы молоды. И без должной поддержки такое состояние не продлится долго. В среднем, уже после 25 лет суставы и позвоночник начинают стареть. Как бы странно это не звучало, но у профессиональных спортсменов суставы изнашиваются гораздо быстрее, чем у не спортсменов со средней степенью подвижности.
Заболевания суставов можно разделить на следующие виды:
• заболевания, связанные с разрушением хряща: артрозы (коксартроз, гонартроз, артрозы мелких суставов и др.), полиостеоартрозы (множественные артрозы), остеохондрозы (спондилезы)
• артриты, периартриты, спондилиты, сакроилеиты (воспалительные заболевания суставов, околосуставных тканей, позвоночника)
• дистрофические изменения суставного хряща
• травмы суставов
• восстановительный период после операций на суставах
Образ жизни для крепких суставов
Это целый комплекс мер для поддержания тонуса опорно-двигательного аппарата. В первую очередь — питание, вместе с которым в организм должны поступать необходимые витамины и минералы, чтобы суставы использовали этот ресурс как можно дольше и сохраняли качество. Это и поддержание нормальной массы тела и активного образа жизни.
1. Питание.
Достаточное употребление молочных продуктов. Это лучший источник кальция — строительного материала для костей, хрящей и мышц. Отдавайте предпочтение всем видам кисломолочной продукции. Не желательно употреблять обезжиренные продукты: для усвоения кальция необходимо хотя бы немного жира! В сутки взрослому человеку необходимо употреблять 1000—1200 мг кальция. Суточная норма кальция в крови для детей первого года жизни: — 400—600 мг. От 1 до 3 лет — потребность в кальции у ребенка составляет 800 мг. От 3 до 11 лет — 900—1100 мг. С 11 до 18 лет —1200 мг, 18—60 лет — 1000 мг, 60 лет и старше — 1200 мг. В период беременности и лактации 1300—1400 мг в сутки.
Белок, как строительный элемент всего организма, жизненно необходим и суставам. Его не должно быть ни много, ни мало. Хороший белок можно получить из белка яиц, куриной грудки, рыбы и т. д. В норме от 70 до 100 грамм белка в сутки. В зависимости от количества физических нагрузок и телосложения (спортсменам больше). Поступающие с белковой пищей аминокислоты — это строительный инструмент для мышц, связок, хрящей и суставов. Белок — это основа синовиальной жидкости, в которой находятся суставы.
Витамины, наиболее ценные для суставов и костей: кальций, магний, витамин К, витамин Д.
Питьевой режим для здоровых суставов. Вода необходима для суставной (синовиальной) жидкости. Единственным источником питания для сустава является — синовиальная жидкость. Она выполняющая функцию амортизатора между хрящами. От того, насколько качественно организм обеспечен водой, зависит качество жидкости и продолжительность жизни суставов.
Рыба, особенно жирная рыба, богатая ОМЕГА-3 — необходима для того, чтобы организм вырабатывал синовиальную жидкость в достаточном количестве.
Растительные масла — отлично подходят как для наружного, так и внутреннего применения. Регулярное употребление масел в массажных целях позволяет улучшать кровоток, питание тканей. Приёмы масел внутрь насыщает организм ценными веществами изнутри. Например льняное масло содержит калий, цинк, магний, витамины группы А, Е, В, К и F, жиры Омега — 3, 6.
2. Нормализация массы тела
Избыточный вес оказывает негативное влияние на суставы. Представьте только нагрузку на коленные суставы и стопы у человека с массой 65 кг и 125 кг. При ожирении страдает вся костная система, сухожилия, связки и мышцы. Но не только от физического давления лишних килограммов, но и от нарушения обмена веществ.
Известно, что жировая ткань по мере разрастания становится полноценным гормональным органом, где в больших количествах вырабатывается лептин, но гипоталамус его не воспринимает. Гормон плавает в крови. Похудеть людям становится крайне сложно и гормон активирует симпатический отдел периферической нервной системы. Из-за этого повышается кровяное давление, активно развиваются воспалительные процессы, развиваются тромбы. Из- за избытка жировой ткани и килограммов на весах развиваются
патологические изменения в клетках хряща, в результате хрящевая ткань теряет свою эластичность и в ней образуются трещины — а это ведет к развитию артрозов коленных и тазобедренных суставов, подагре.
Как похудеть и разгрузить суставы
Есть два варианта: 1) сбалансированное питание и режим физических нагрузок, который приведет вес в норму в режиме минус 0,5—2 кг в неделю или же 2) похудеть быстро на одной из экстремальных, но эффективных диет. Многие люди выбирают быстрые способы похудения, ведь так хочется увидеть результаты уже через несколько дней. Для быстрого похудения применяются чаще монодиеты, на чем-то одном: огурцах, яблоках, гречке, кефире или белковых коктейлях. Однако у быстрых эффективных диет есть обратная сторона: результат краткосрочный. Потерянные путем голодания килограммы возвращаются так же быстро, как и уходили.
Лучше отдать предпочтение здоровому сбалансированному питанию, которое гарантирует долгосрочный результат.
В основу рациона должны войти свежие овощи и фрукты, нежирная рыба и белое мясо, крупы за исключением белого риса, его лучше заменить на бурый рис, яйца (желательно белок), зелень, свежие листья салатов, немного орехов, все не сладкие молочные продукты, морепродукты. И конечно принимать достаточное количество воды.
Необходимо отказаться от всех калорийных продуктов: газированных сладких напитков; алкоголя; десертов; жареной и печеной картошки; колбас и сосисок; завтраков быстрого приготовления; фаст-фуда; сдобы и другой выпечки из белой пшеничной муки.
И не стоит увлекаться подсчетами калорийности продуктов, надо просто употреблять полезные продукты в небольших дозах (для женщин 200 гр, для мужчин 300гр еды — за один прием пищи) 3 раза в день и 2 перекуса в виде фруктов или йогуртов.
3. Не допускать травмы суставов
Чрезмерные спортивные нагрузки, падения могут привезти как к микротравмам мышц и суставов, так и к переломам, растяжениям, разрывам сухожилий. Любые повреждения тканей способны запустить необратимые последствия, поскольку травмы приводят к истончению хрящей, а значит к раннему артрозу (остеоартриту). У кого-то этот процесс занимает годы и заболевания суставов дают о себе знать только к почтенному возрасту, а у кого-то проявляются раньше. Травмировать суставы может даже высокий каблук, тесная обувь и обувь на высокой платформе. Поэтому так важно использовать ортопедические корректоры стопы, силиконовые вкладыши и стельки. Эти простые вещи способны серьезно влиять на суставы стоп, ног и позвоночника. Очень важно относиться серьезно к выбору правильной обуви. Повседневная обувь не должна иметь высокий каблук, в норме 3—6 см, носок обуви должен быть в меру широким, чтобы пальцам ног было комфортно и они не зажимались. Идеальной обувью на все случаи жизни являются кроссовки. Покупая удобные кроссовки для ходьбы или бега, желательно выбрать модель на 1 см больше при условии плотного прилегания к голеностопу. Дело в том, что при интенсивных физических нагрузках, таких как бег, нога бегуна смещается по закону инерции. В этой ситуации пальцы упираются в носок, поэтому самые удобные кроссовки должны иметь резерв для большого пальца.
4. Занятия спортом и минимальной физкультурой.
Малоподвижный (сидячий) образ жизни играет большую роль в здоровье суставов, провоцируя изменения. Сустав должен быть в движении. Минимально полезное, что можно сделать, чтобы сохранить тонус суставов — прогулки, ежедневная физическая нагрузка — зарядка, разминка, растяжки, бег на короткие дистанции, плавание.
5. Наследственность
Дисплазия — нарушение подвижности и биомеханических свойств суставов. Иногда встречаются анатомические особенности, когда у человека наблюдается врожденная повышенная подвижность некоторых суставов (гипермобильность). Она позволяет совершать движения, выходящие за пределы обычного. При ней выше риск вывихов, разрывов, артрозов. Таким людям рекомендуем чрезмерно не увлекаться растяжками и без того подвижных суставов, а укреплять мышечный корсет, который позволяет удерживать их в правильном направлении.
Лекарства и БАДы для суставов
Заболевания суставов и остеохондроз — необратимое заболевание, но их можно максимально замедлить или остановить вовсе. Самое главное, вовремя начать действовать.
К какому врачу обращаться при болях в суставах? Если суставы-кости-мышцы заболели в результате травмы, то обращаться нужно к врачу-
травматологу-ортопеду. Если суставы-кости-мышцы болят без видимой причины, без травм, то лечиться надо у врача-ревматолога.
При аутоимунных заболеваниях, которые проявляются артритами, лекарственные препараты назначаются индивидуально строго врачом-ревматологом.
Рассмотрим препараты которые применяются для лечения артрозов, с которыми наиболее часто встречаются люди.
Употребление препаратов кальция в дозе 1000—1200 мг в сутки обязательно с витаминов Д, К и магнием для лучшего усвоения. Если человек употребляет достаточное количество молочных продуктов, то в таблетках принимать не обязательно. Способы получения витамина Д кроме капсул, это прямые солнечные лучи. Руки должны быть оголены до середины плеча, лицо и шея открыты. При соблюдении этих условий в течение 5—15 минут 2—3 раза в неделю в утренние или вечерние часы вы обеспечите организм витамином D в летний период. А вот злоупотребление солнечными лучами — загар — уже вредно для здоровья и повышает риск рака кожи. Также молоко, обогащенное витамином D, или рыбий жир являются источником витамина Д. Водные и масляные растворы витамина D, это приоритетный в наше время способ получения данного витамина в осенний, зимний и весенний периоды. Перед приемом витамина Д надо сдать анализ на уровень витамина D в крови. Витамин D оказывает положительное влияние на иммунную систему, способствует поддержанию плотности костей. Кальций и витамин D взаимосвязаны: кисломолочные продукты содержат биодоступный кальций, но хорошо усваивается он только при достаточном количестве витамина D в организме. Лишь в содружестве два этих элемента уменьшают риск развития остеопороза.
Нестероидные противовоспалительные препараты (НПВП, НПВС) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, температуру тела и воспаление. Большинство этих эффектов связаны с прямым или косвенным поражением слизистой желудочно-кишечного тракта. Являясь в большинстве своём кислотами, они оказывают прямое раздражающее действие на слизистую желудка. Наиболее частые проявления: тошнота, язва желудка и двенадцатиперстной кишки, желудочно-кишечное кровотечение, диарея. Риск изъязвления напрямую зависит от дозы и продолжительности лечения. Для снижения вероятности язвообразования необходимо использовать минимальную эффективную дозу препарата в течение минимального периода
времени. Следующим осложнением препаратов данной группы является дисфункции эндотелия и подавления противосвёртывающей системы крови возможно развитие инфарктов миокарда, инсультов и тромбозов периферических артерий. Поэтому эти препараты должен назначать строго врач, учитывая все имеющиеся у человека заболевания.
Неудивительно, что поиски эффективных средств лечения суставов и костей ведутся учёными постоянно. И одна из самых обсуждаемых в последнее время тем — это появление хондропротекторов, для лечения артрозов.
Хондропротекторами называются препараты, улучшающие обмен веществ в хрящевой ткани, питающие эту ткань и замедляющие ее болезненное разрушение. Споры возникают в основном из-за того, что эти лекарственные средства имеют некоторые особенности: 1) Эффект их влияния на ткань хряща проявляется медленно. Это происходит от несколько месяцев (3—6 мес) от начала лечения, а то и дольше. Поэтому хондропротекторы считаются препаратами длительного воздействия. 2. Хондропротекторы могут использоваться только на ранних стадиях болезни. На стадиях выраженного разрушения хряща применение этих средств не приносит никакого эффекта. Есть хондропротекторы, которые добавляют в свой состав противовоспалительные препараты, для эффективного обезболивания и люди не зная об этом, длительно принимают нестероидные противовоспалительные препараты, которые могут быть опасны для желудочно-кишечного тракта и сердечно-сосудистой системы. Поэтому эти препараты должен назначать строго врач, который занимается проблемами суставов, а именно врач-ревматолог. Под видом хондропротекторов часто продаются БАДы, якобы содержащие элементы глюкозамина, но на деле не приводящие к улучшению. Это вызывает у многих пациентов недоверие к самой идее улучшения состояния сустава. Но процент содержания основного вещества (хондропротектора) в них может быть небольшим. Эффективность таких препаратов невозможно контролировать: обязательная проверка в лабораторных условиях для БАДов не предусмотрена.
Следующие препараты, используемые для лечения артрозов, это протезы синовиальной жидкости для суставов. К понятию протез относится заменитель синовиальной суставной жидкости. Это густая гель, которая через инъекцию вводится в полость сустава исключительно врачом, у которого есть учеба по внутрисуставным инъкциям, заполняя промежуток между хрящами. Такие инъекции — решение для спасения сустава от повреждений и воспалений. Активное вещество препарата — гиалуронат натрия. Он представляет собой раствор для однократной инъекции в больной сустав и является естественным заменителем суставной жидкости. Эти препараты восстанавливают вязко-эластичные и защитные свойства суставной жидкости; снижают воспалительные реакции; устраняют болевой синдром; увеличивают подвижность сустава; стимулируют выработку собственной гиалуроновой кислоты организмом. Показаны при первой, второй, третьей стадии остеоартроза и после хирургических вмешательств. Эффективность препаратов доказана клинически и достигается после 1 инъекции, вводится внутрь сустава с интервалом 1 раз в год. Длительно сохраняет результат. Есть препараты гиалуроновой кислоты которые в своем составе содержат натрия хлорид и хондроитина сульфат. Использование хондроитина сульфата вместе с гиалуронатом натрия способствует выраженному замедлению деградации и стимулирует регенерацию хряща. Выполняет все функции заменителя суставной жидкости — обеспечивает подвижность сустава и выполняет защитные функции.
Единственным способом лечения артроза 4 стадии, а это значит полном разрушении хрящей, а также артрозе 3 стадии с выраженным болевым синдромом и нарушением функции сустава, является эндопротезирование.
Заключение
Сохранить здоровье суставов вполне реально, если вовремя заняться профилактикой заболеваний. Следует избегать травм и повреждений, укреплять иммунитет, включить в повседневный график занятия спортом. Отличным вариантом может стать йога, ведь статические нагрузки хорошо укрепляют мышцы и связки, удерживающие суставы, а также пилатес при котором в медленном темпе проводятся упражнения на растяжку мышц и суставов.
Регулярная коррекция и тщательный уход за собой, правильное питание, поддержание нормального веса позволят продлить хорошее качество жизни, сохранить здоровье и подвижность на долгие годы. Если появились боли в суставах без явных травм, то надо обратиться на консультацию к врачу — ревматологу.
Заботьтесь о своём здоровье заблаговременно — этот природный ресурс гораздо проще сохранить, чем восполнить!
Источник вечной молодости
Ольга Геннадьевна Бандер. Акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ, гирудотерапевт. Стаж работы 25 лет
Instagram: bander. olga
ВКонтакте: id19095365
WhatsApp: +7 911 385 51 24
Email и Facebook: bander71@mail.ru
Здравствуйте, уважаемые читатели. Меня зовут Ольга Геннадьевна Бандер. Я-врач акушер-гинеколог. Врач…
Мои учителя говорили, чтобы стать Врачом, нужно не только получить Диплом. Чтобы стать Врачом, нужно проучиться и отработать не менее 20 лет!
И еще есть одно ценное правило, которое я когда-то усвоила: Не давать советы, если ты не знаешь о предмете разговора все.
Эта книга называется «100 советов..» И я могу, имею право, хочу написать здесь свою главу. Такое право мне дает мой профессиональный путь, которому вот уже скоро 25 лет. Этот путь начался не с первых лет работы санитаркой в оперблоке, ни со студенческой скамьи медицинского факультета университета, ни с первых дежурств в роддоме в субординатуре.
Этот путь начался в тот момент, когда я получила в руки Диплом и прочитала там слово Врач. В тот момент я четко поняла, что я не смогу назвать себя врачом, пока не достигну успехов в своей профессии.
Формула успеха складывалась из длинных очередей на моем приеме в женской консультации, бессонных напряженных дежурств по больнице и в роддоме, бесконечных историй болезни, множества циклов обучения, поиске и освоении новых эффективных методов лечения, тревоги за своих пациенток, огромного желания всем помочь и работать на результат 24/ 7.
Ведь у болезни нет праздников и выходных.
Однажды меня спросила дочь, почему я отношусь ко всем, как к своим детям? Мой заведующий меня часто спрашивал, почему я беру слишком много на себя ответственности? Я спрашивала себя, почему я так хочу помочь тем, кто ко мне обращается за помощью? Потому что не могу по другому и от этого получаю огромное удовлетворение!
Спасибо моим строгим учителям, коллегам, родной больнице и моей семье за терпение и поддержку!
Спасибо врачу, что был рядом! Это Благодарность женщин, которые благополучно с моей помощью преодолели трудные этапы своей жизни. Сейчас я могу смело высказывать свое профессиональное мнение, могу применять все доступные мне методы обследования и лечения, выстраивая индивидуальную систему ведения для каждой пациентки для достижения желаемого положительного результата!
И еще у меня есть цель. Я должна привлечь к процессу лечения саму пациентку! Это значит, что мы становимся с ней союзниками в борьбе с ее заболевания или состояния. В этом заключается большая часть моей работы. Я простым и доступным языком в максимально доброжелательной форме стараюсь объяснить пациентке процессы, которые с ней происходят. Когда она понимает суть состояния или заболевания, то включается в процесс.
Я последовательно провожу все необходимые этапы обследования, назначаю лечение, затем обязательный контроль. Таким образом мы получаем с пациенткой желаемый результат. Важно, что она находится в одних руках от начала и до конца. Важно, что врач ведет пациентку годами. В этом есть залог результата.
Моя специальность Женский доктор. Женщину на каждом этапе ее жизни сопровождает этот врач. Какая высокая Миссия возлагается на Акушера-гинеколога! Сохранение здоровья женщины, а значит и здоровье будущих поколений! Пусть громко звучит, но правда!
Мои Советы.
Я хочу поделиться мыслями на тему «Возраст и женские половые гормоны». И сейчас я открою один большой Секрет…
Природа так устроила. Пока женский организм способен размножаться, он будет в сохранности. Только подумайте!
Женские половые гормоны защищают организм от разрушения. Как только истощается фолликулярный запас яичников, заканчивается репродуктивная функция, начинается медленный распад организма, увядание тканей, разлад в работе органов и систем, разрушение костной ткани. Наступает менопауза.

Женщина испытывает массу неприятных ощущений, такие как «приливы жара к лицу», головные боли, нарушение сна, прекращаются менструации, боли в суставах, прогрессивно нарастает вес тела, возникает симптомы недержания мочи и сухости в области наружных половых органов, снижается либидо, нередко наступает депрессия. Развивается так называемый Климакс.
Этот термин объединяет много симптомов. Одни начинаются раньше, другие в более позднем периоде. Симптомы могут быть более легкими или более тяжелыми. Хуже всего, когда женщина теряет трудоспособность, и в некоторых случаях может наступить инвалидизация после сложных переломов и длительного обездвиживания. Молодая активная женщина превращается в бабушку с палочкой.
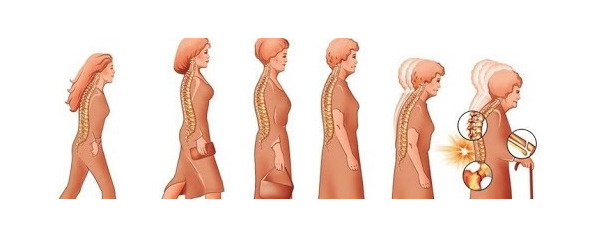
И если опять задуматься.. Женщины проводят в периоде менопаузы ни много ни мало, а больше трети своей жизни!! Все это звучит очень устрашающе. Конечно, нужно сохранять свое здоровье. Вести здоровый образ жизни, принимать витамины, правильно питаться, быть физически активным, соблюдать режим труда и отдыха, в общем заботиться о своем организме. Но.. Все это помогает, если организм вырабатывает половые гормоны. Эстрогены-Источник вечной молодости!
А теперь очень хорошая новость. Современная медицина имеет все возможности для предотвращения этого состояния. Для того, чтобы найти эффективные и безопасные средства для профилактики и лечения симптомов и последствий Климакса ученые разных стран вели поиски и проводили многоцентровые независимые исследования в Америке и Европе, в которых участвовали многие тысячи женщин. Исследования велись десятки лет.
Под контролем Международных медицинских ассоциаций препараты постепенно усовершенствовались и достигли на сегодняшний день максимальную степень безопасности и эффективности. Казалось бы, нет ничего легче. Нужно взять и принимать столь жизненно важные препараты.
Но существует проблема. Я на своем приеме слышу от каждой женщины: «Гормоны! Не хочу и боюсь их принимать.» Наши российские женщины в большинстве не имеют информации о пользе или вреде менопаузальной гормональной терапии. В итоге, по сравнению с европейскими государствами в России ничтожно мал процент женщин, принимающих менопаузальные гормональные препараты, даже среди самих врачей гинекологов.
Страх перед «гормонами» идет из прошлого века от наших бабушек. Тогда препараты создавались из неочищенного сырья животного происхождения и имели тяжелые побочные действия с осложнениями. Так возникло отрицательное отношение к гормональной терапии у нескольких поколений женщин, а так же и у врачей. Заместительную гормональную терапию стали отрицать.
Но, как сказано ранее, много лет шло усовершенствование менопаузальной терапии. Сегодня мы используем гормональные препараты растительного происхождения, которые мягко и безопасно действуют на организм, максимально эффективны и полезны. Требование о назначении заместительной гормональной терапии исходит от терапевтов, кардиологов, травматологов, невропатологов, урологов, специалистов других специальностей. Женщина может посетить не одного специалиста, пока придет на прием к гинекологу с этой проблемой.
Сегодня является нормой назначение врачом гинекологом адекватной заместительной гормональной терапии если нет для этого противопоказаний. «Последний день-последняя таблетка» — так говорят кардиологи о заместительных гормональных препаратах. Около трети женщин, обращающихся ко мне на прием — это пациентки с теми или иными симптомами климакса.
На своем приеме я информирую пациентку о пользе гормональной терапии, назначаю клинико- лабораторное обследование, выясняю показания и противопоказания для назначения заместительных гормонов, определяю периоды динамического наблюдения за адаптацией организма и результатами лечения. В большинстве случаев нам с пациенткой удается подобрать адекватную терапию. Если по каким- то причинам гормоны назначить невозможно, то есть альтернативные методы лечения менопаузальных расстройств.
Итак, дорогие Женщины!
Каждая из нас рано или поздно подойдет к этому периоду жизни, когда заканчиваются менструации и угасает способность забеременеть. Большинство из нас в этом возрасте максимально востребованы. Есть семья, карьера, много других любимых дел! И нам очень важно оставаться как можно дольше в этом активном состоянии. Если в силу естественных причин прекращается выработка своих гормонов, то ничего не мешает нам восполнять этот дефицит при помощи современных препаратов. Все возможности медицины вам в помощь. Будьте здоровы!

Что должен и умеет мой ребенок?
Анастасия Викторовна Катюхина. Врач педиатр неонатолог
WhatsApp: +7 925 869 82 13
Instagram и ВКонтакте: Doctoranastasia81
С первых месяцев жизни малыша очень важно установить эффективные эмоциональные и социальные связи между ребенком и его мамой, а также с другими окружающими его людьми. Родители должны четко представлять себе особенности развития малыша в различные возрастные периоды — знать, какие умения и навыки могут быть выработаны и какие требования можно предъявлять ребенку в соответствии с возрастом, чтобы не вызывать переутомления. Нервно-психическое развитие (НПР) обеспечивает ребенку адекватное взаимодействие с внешней средой.
Этапы нервно–психического и моторного развития ребенка
К моменту рождения у здорового новорожденного ребенка достаточно хорошо развиты спинной, продолговатый мозг, ствол, гипоталамус. С этими отделами связана жизнедеятельность ребенка, выживаемость новорожденного, процессы адаптации к окружающей среде. К рождению головной мозг является наиболее развитым органом. У новорожденного масса мозга составляет 1/8—1/9 массы тела, к концу первого года жизни она увеличивается в 2 раза и равна 1/11 и 1/12 массы тела, в 5 лет составляет 1/13—1/14, в 18—20 лет — 1/40 массы тела. Длина спинного мозга увеличивается несколько медленнее, чем рост позвоночника, поэтому нижний конец спинного мозга с возрастом перемещается кверху. К моменту рождения относительно незрелы кора головного мозга, в разной степени дифференцированы подкорковые двигательные центры, не закончена миелинизация пирамидных путей. Мозжечок развит слабо, характеризуется малой толщиной, малыми размерами полушарий и поверхностными бороздами. Недоразвитие коры и превалирующее влияние подкорки сказывается на поведении ребенка. Движения новорожденного ограниченные, хаотичные, беспорядочные. Когда ребёнок появляется на свет, он воспринимает окружающие предметы как множество цветовых пятен, а звуки, как шум. На то, чтобы научиться распознавать образы, или связывать звуки во что-то осмысленное, уходят два первых года его жизни.
Как развивается зрение
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.