
Бесплатный фрагмент - 100 советов по здоровью и долголетию. Том 27
«Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом (врачом)»
Поговорим о прикорме: когда, сколько и как его вводить?
Автор: Барсукова Елена Яковлевна
Врач — педиатр, высшая категория.
Стаж работы более 35 лет.
Прием пациентов в г. Санкт-Петербург
ДМЦ «Вирилис»
В Ваших руках удивительная книга- в ней собраны советы профессиональных врачей с многолетним опытом. Главное, что Вы должны знать, что здоровье и развитие маленьких детей зависит от качества получаемых ими нутриентов.
И врачи и родители уделяют большое внимание вопросами грамотного введения прикормов у малышей. В первые месяцы жизни все просто- грудное молоко — это идеальное питание для младенца, и основная задача для мамы- обеспечить ребенка этим уникальным продуктом. Но через несколько месяцев возникает множество вопросов — когда знакомить малыша с взрослой пищей, с каких продуктов начинать и как правильно это делать.
В последние 10 лет произошли значительные изменения по рекомендациям введения прикормов: ВОЗ (2006г) рекомендует вводить прикормы с 6 мес возраста детям, находящимся на исключительно грудном вскармливании.
Но наиболее передовые ассоциации (Ассоциация детских гастроэнтерологов ESPGHAN, Европейская академия аллергологии- иммунологии) рекомендуют введение прикормов с 4-х месяцев.
Организация прикорма
Под прикормом подразумеваются все продукты кроме женского молока и детских молочных смесей, дополняющие рацион пищевыми веществами, необходимыми для развития ребенка. Он начинает испытывать потребность в широком комплексе минеральных веществ (железо, кальций, цинк и тд) и витаминах, других нутриентах (белке, жирах, углеводах, пищевых волокнах и тд.), а также поступления дополнительного количества энергии.
Продукты прикорма являются важным и наиболее мощным фактором формирования вкусовых привычек
Почему их нужно вводить как можно раньше?
Было замечено, как только мы вводим продукты в окно толерантности с 4—6 месяцев- то у детей меньше возникает аллергических реакций на продукты. Организм ребенка в эти сроки готов к восприятию новых белков, он воспринимает их как «безопасные» и пищевая аллергия не формируется.
Поэтому бесполезно и даже вредно оттягивать знакомство ребенка с продуктами.
Комитет по питанию подтвердил, что что независимо от характера вскармливания прикорм должен быть введен в интервале от 17 до 26 недель. К 4-м месячному возраст гастроинтестинальный тракт ребенка становится более зрелым: уменьшается повышенная проницаемость слизистой оболочки тонкой кишки, созревает ряд пищеварительных ферментов, формируется местный иммунитет. Что снижает риск развития аллергических реакций.
К этому возрасту ребенок способен проглатывать полужидкую пищу и более густую пищу. Что связано с угасанием рефлекса выталкивания ложки.
Введение прикорма после 6 месяцев может приводить к задержке формирования навыков жевания густой пищи.
С чего начать? основные правила.
Дети позитивно реагируют на сладкий вкус, негативно на кислый и горький, нейтрально- на соленый. При этом предпочтение отдают сладкому. В соответствие с рекомендациями ESPHAN продукты прикорма промышленного выпуска и приготовленные в домашних условиях не должны содержать добавленные соль и сахар.
Важно предлагать ребенку продукты разнообразного вкуса и состава. Для принятия нового продукта требуется от 10до 15 попыток (предложений). Родители должны понимать, что первоначальный отказ от незнакомого блюда- обычное явление.
Продукт надо предлагать повторно, и часто за первоначальным отказом следует успешное последующее знакомство.
Мама должна быть спокойна и последовательна во время кормления ребенка.
В качестве первого прикорма назначается овощное пюре или каша. Детям с сниженной массой тела и учащенным стулом в качестве первого прикорма рекомендована каша промышленного производства, обогащенная микронутриентами, при избыточной массе тела и запорах- овощное пюре. Овощной прикорм начинает с монокомпонентных пюре, и к 6 месяцам малыш может получать несколько видов овощей.
А зерновой прикорм — начинать с безмолочных каш одного вида крупы, разводя их грудным молоком или смесью, которую получает ребенок.
К 6 месяцам малыш может получать несколько видов каш.
Фруктовое пюре можно ввести ребенку в первом полугодии жизни при запорах, когда введение пюре с растительным маслом не оказало желаемого эффекта, в так же детям с сниженным питанием и аппетитом, добавляют в каши для улучшения вкусовых свойств. При этом фруктовое пюре не должно быть первым продуктом прикорма. К овощному прикорму добавляется растительное масло, к каше- сливочное.
Мясное пюре- источник гемового железа важно ввести в 6 мес. Постепенно увеличивая количество до 40—50.0.
С 7 месяцев в питание добавляется желток, а с 8 мес- пюре из рыбы, которое следует давать два раза в неделю вместо мясного прикорма.
После 8 месяцев жизни в рацион вводится детский творог не более 50г\сут, неадаптированные кисломолочные напитки (кефир, йогурт, биолакт) не более 200 мл.
Соки, учитывая их незначительную пищевую ценность, целесообразно назначать лишь после введения всех основных видов прикорма, ориентировочно в 12 мес. Большой обьем соков может служить фактором риска избыточной массы тела в дальнейшем, а использование сока между приемами пищи повышают риск кариеса.
Правила, которые необходимо соблюдать:
— Введение каждого нового продукта надо начинать с небольшого количества, постепенно увеличивая до обьема, рекомендованногот в данном возрасте
— Наблюдать за переносимостью продукта
— Новый продукт давать в первой половине дня для того, чтобы отметить возможную реакцию на его введение.
— Каши, овощи и фрукты следует вводить, начиная с монокомпонентных продуктов, постепенно добавляю другие продукты данной группы
— Прикорм дают с ложечки до кормления грудью или смесью
— Новые продукты не вводят во время острых болезней, а так же до или после вакцинаций (в течение 3—5дней)
— В возрасте 9—10 месяцев гомогенезированные продукты заменяем на мелкоизмельченные (приучаем к комочкам)
Важно! вводить прикорм на фоне кормления грудью, для сохранения лактации рекомендовано после каждого приема пищи прикладывать к груди.
Прикорм не отменяет, а дополняет грудное кормление!
Этапы формирования правильных пищевых навыков:
— в возрасте 4—5 месяцев во время семейных застолий малыши демонстрируют активное подражательное поведение.
— примерно с 6 месяцев пробуждается подлинный пищевой интерес
— до 8—9 месяцев детки охотно едят то, что им предложат.
— 10—11 мес избирательное пищевое поведение- вдруг начинает отказываться от какой то еды, требует себе ложку и тд.
Что лучше? Давать овощи из баночек или самим готовить?
Для начала введения целесообразно использовать продукты и блюда промышленного производства, т к изготавливаются из высококачественного сырья, соответствуют строгим гигиеническим требованиям к безопасности, имеют гарантированный химический и витаминный состав независимо от сезона. И что немаловажно- освободить маму. Далее, с расширением рациона, можно самим варить овощи или готовить на пару.
Существует примерная схема введения продуктов детям первого года жизни.
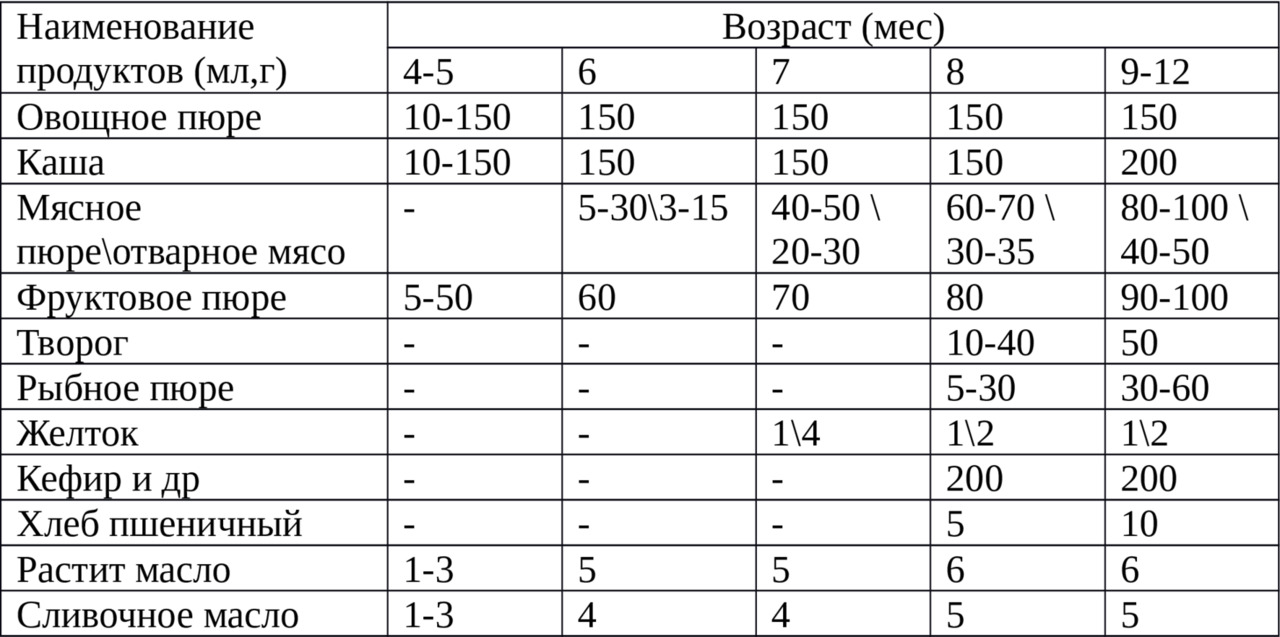
ВОЗ сформулировала основные принципы родительского поведения прикорма «Метод отзывчивого кормления»:
— Кормите кроху медленно, терпеливо с юмором
— Старайтесь принимать пищу одновременно с ним
— Предлагайте ребенку различные пищевые комбинации: по вкусу, консистенции и температуре
— Улыбайтесь малышу во время кормления, поддерживайте контакт словами, глазами
— Комбинируйте кормление с ложки и предлагайте малышу самому взять пальцами
— Обучайте всех членов семьи принципам отзывчивого кормления
— Помните, что позитивное отношение ребенка к продукту наступает не в первый день знакомства, а после 8—10 проб
Соблюдать ли режим кормления с прикормами?
Прикормы следует давать в определеннные часы — завтрак, обед, ужин (обычно через 3.5—4 часа между собой)
На грудном вскармливании — предлагаем грудь по требованию. Желательно до прикорма выдержать голодный промежуток (2—3 часа) и после прикорма обязательно даем грудь.
При кормлении смесью мы всегда кормим по часам- перерыв 3.5—4 часа.
Важно! При индивидуальных особенностях- необходимо обсудить режим кормления с педиатром.
Этот перечень продуктов и принципы введения прикорма приемлемы для здоровых малышей, при наличии отягощенного аллергологического анамнеза и др необходим индивидуальный подход и режим, с перечнем разрешенных (запрещенных) продуктов.
Ваша главная задача- ввести в рацион ребенка все основные виды взрослой пищи!
Важно! Для малышей введение прикорма- это еще и приобщение к культуре взрослых, знакомство с пищевыми традициями в семье, и освоение базового навыка здорового образа жизни. Поэтому всем взрослым важно удерживать в памяти конечную цель процесса- к двум годам сформировать у крохи правильное отношение к еде и сохранить его здоровье.
Удачи и здоровья вам и малышам!
А я поделюсь всеми своими знаниями и опытом, чтобы помочь Вам в этом.
С уважением, Барсукова Елена Яковлевна.
Бариатрия — вторая жизнь без ожирения
Автор: бариатрический хирург Исмаилов Ферух Велединович, Медицинский центр «Медикус»
Введение
Что такое бариатрия?
Бариатрия — это раздел медицины, который занимается лечением ожирения и связанных с ним метаболических заболеваний (таких как сахарный диабет 2 типа, гипертония, апноэ сна, жировой гепатоз и др.).
Главное направление бариатрии — хирургическое лечение ожирения, когда обычные методы (диета, спорт, препараты) уже не помогают. Такие операции не просто уменьшают объём желудка, а изменяют обмен веществ, гормональный фон и чувство голода, помогая человеку естественно есть меньше и удерживать вес. Слово «бариатрия» происходит от греческих слов baros — «вес» и iatreia — «лечение», то есть буквально означает «лечение избыточного веса».
1. Что такое ожирение и почему его нужно лечить
Ожирение — избыточное накопление жира, которое ухудшает здоровье и качество жизни. Ожирение имеет 3 степени тяжести. Оценивают степень по индексу массы тела (ИМТ): до 25 — норма, 25–29,9 — избыток, ≥30 — ожирение (I–III степени). Но одного ИМТ недостаточно для оценки рисков ожирения: важны окружность талии, соотношение талии и роста, наличие метаболических нарушений (инсулинорезистентность, диабет 2 типа), артериальная гипертония, апноэ сна, стеатогепатоз. Самый опасный тип — висцеральное ожирение, когда жир скапливается вокруг внутренних органов. Оно усиливает воспаление, нарушает работу инсулина и запускает каскад болезней. Чем раньше вмешаться, тем выше шанс избежать тяжёлых осложнений.
Чем опасно ожирение?
Ожирение — это не просто лишние килограммы, а хроническое заболевание, влияющее на весь организм. С ростом массы тела запускается цепная реакция нарушений — от лёгких функциональных сбоев до тяжёлых, угрожающих жизни осложнений.
1. Нарушение обмена веществ.
При избытке жира клетки теряют чувствительность к инсулину, развивается инсулинорезистентность и сахарный диабет 2 типа. Часто страдает печень — формируется жировой гепатоз, повышающий риск цирроза.
По данным ВОЗ, 80–90% людей с диабетом 2 типа имеют лишний вес.
2. Сердечно-сосудистые заболевания.
Ожирение повышает давление, ускоряет атеросклероз и риск инфаркта, инсульта, сердечной недостаточности. В среднем люди с ожирением живут на 5–10 лет меньше.
3. Нарушения дыхания.
Лишний вес сдавливает грудную клетку и диафрагму, возникает синдром апноэ сна — человек перестаёт дышать во сне, храпит, плохо высыпается, испытывает постоянную усталость.
4. Заболевания суставов.
Каждый лишний килограмм усиливает нагрузку на колени, тазобедренные суставы и позвоночник. Это приводит к артрозу, болям и ограничению движений.
5. Гормональные и репродуктивные расстройства.
У женщин часты нарушения цикла, синдром поликистозных яичников и бесплодие. У мужчин — снижение тестостерона, потенции и качества спермы.
6. Повышенный онкологический риск.
Ожирение связано с ростом частоты рака молочной железы, эндометрия, толстой кишки, поджелудочной железы и печени. Причина — хроническое воспаление и гормональные сдвиги (инсулин, эстрогены, лептин).
7. Психоэмоциональные последствия.
Избыточный вес часто сопровождается неуверенностью, тревогой, депрессией, снижением самооценки и социальной активности. Пациенты нередко говорят, что ожирение «ворует жизнь» — радость, лёгкость и движение.
8. Ослабление иммунитета.
Жировая ткань вырабатывает воспалительные вещества, снижая защиту организма. Поэтому у людей с ожирением чаще наблюдается тяжёлое течение гриппа, COVID-19 и других инфекций.
Итог.
Ожирение — медленно прогрессирующее, но потенциально смертельно опасное заболевание. Хорошая новость в том, что его можно лечить: правильное питание, физическая активность и, при необходимости, бариатрическая операция помогают восстановить здоровье, энергию и качество жизни.
Диеты «на силу воли» редкие тренировки и «чудо-таблетки» дают кратковременный эффект. Когда традиционные методы не помогают, медициной признан эффективный инструмент — бариатрическая хирургия. Она снижает аппетит и меняет гормональные сигналы голода/сытости, помогает нормализовать обмен веществ и сделать результаты достижимыми и устойчивыми. Но операция — это только начало. Успех на 50% — это техника, и на 50% — ваши новые привычки, питание, вода, движение и регулярный контроль здоровья.
Виды ожирения простым языком
По степени: I (ИМТ 30–34,9), II (35–39,9), III (≥40).
По расположению: андроидный (живот, талия, висцеральный жир) и гиноидный (бедра, ягодицы). Андроидный тип опаснее для сердца и обмена.
По причинам: алиментарный (питание/малоподвижность), эндокринный (щитовидная железа, гипоталамус, надпочечники), лекарственно-индуцированный, психогенный (еда как успокоение).
Когда обращаться за помощью
Если ИМТ ≥ 30 и есть проблемы со здоровьем или качеством жизни (одышка, боль в суставах, усталость, храп).
Если ИМТ ≥ 35, особенно при наличии диабета 2 типа, гипертонии, апноэ сна — нужна консультация бариатрического хирурга.
Если множество попыток похудеть не принесли результата или вес возвращается.
2. Показания к бариатрической операции — когда может помочь только хирург?
Бариатрическая операция рассматривается, когда ожирение угрожает здоровью, а консервативные методы (диеты, физическая активность, работа с психологом, медикаменты) оказались недостаточно эффективными.
ИМТ ≥ 40 кг/м² — показание вне зависимости от сопутствующих заболеваний.
ИМТ ≥ 35 кг/м² — при наличии диабета 2 типа, гипертонии, апноэ сна, выраженного артроза, жировой болезни печени, синдрома поликистозных яичников, бесплодия.
ИМТ 30–34,9 кг/м² — индивидуально при тяжёлом течении диабета 2 типа и метаболических нарушений (метаболическая хирургия).
Цель операции — не только «сделать желудок маленьким» и ограничить объём принимаемой пищи, а запустить метаболические изменения: уменьшить голод, усилить чувство насыщения, нормализовать уровень сахара и снизить воспаление. Это возвращает человеку контроль и делает новые привычки устойчивыми.
Противопоказания (обсуждаются с врачом)
Декомпенсированные психические расстройства и зависимости (пока не стабилизированы).
Неконтролируемые заболевания в стадии обострения, высокий операционный риск.
Невозможность обеспечить послеоперационное наблюдение и приём витаминов.
3. Как проходит подготовка к операции
Подготовка — это половина успеха. Желательно за 2—4 недели пройти консультацию бариатрического хирурга. Далее хирург привлекает смежных специалистов из своей команды при необходимости (терапевт/эндокринолог, диетолог, психолог) и вы проходите обследование и подготовку. Иногда подготовка может включить некоторое снижение веса перед операцией при суперожирении или лечение гастрита или эрозий желудка, а может и коррекцию некоторых других терапевтических или эндокринных нарушений, например нормализацию сахара и т. д.
В план обследования входит: общий и биохимический анализ крови, ферритин, витамин B12, витамин D, фолиевая кислота, железо, глюкоза и HbA1c, липидный профиль, функции щитовидной железы, УЗИ брюшной полости и сосудов нижних конечностей, ЭКГ/ЭхоКГ по показаниям, ФГДС.
Питание перед операцией: умеренно белковое, с ограничением сахара и лёгких углеводов; цель — уменьшить жировую инфильтрацию печени и облегчить ход операции. Отказ от алкоголя и курения, коррекция сна, мягкое увеличение активности (ежедневные прогулки 30 минут).
Психологическая готовность: принятие долгосрочных изменений и регулярного наблюдения.
4. Виды бариатрических операций (простым языком)
На сегодняшний существует день несколько видов бариатрических операций. Одни операции направлены на уменьшение объёма потребляемой пищи, другие на уменьшение объёма плюс уменьшение всасывания пищи. Метод выбирают индивидуально после очной консультации и обследований. Ниже — упрощённое объяснение основных операций.
4.1. Продольная резекция желудка (LSG)
Операция направлена на уменьшение объёма потребляемой пищи. Удаляется большая часть желудка, остаётся узкая «трубка». Объём желудка уменьшается в 10 и более раз, снижается уровень грелина (гормона голода). Сытость наступает быстрее, легче придерживаться режима.
Плюсы: технически относительно простая, сохраняет естественный путь пищи, хороший контроль аппетита.
Ограничения: иногда возможны изжога/рефлюкс; требует дисциплины в питании и приёме витаминов.
4.2. Мини-гастрошунтирование (OAGB)
Операция направлена на уменьшение объёма потребляемой пищи и уменьшение е всасывания. Создаётся небольшой желудочный резервуар и выполняется соединение с петлёй тонкой кишки, часть кишечника не участвует в всасывании. Это усиливает метаболический эффект, помогает при сахарном диабете 2 типа.
Плюсы: выраженное снижение веса и улучшение обмена, меньше голода.
Ограничения: нужен обязательный приём витаминов и контроль дефицитов.
4.3. Гастрошунтирование по Ру (RYGB)
Операция направлена на уменьшение объёма потребляемой пищи и уменьшение е всасывания. Формируется маленький «новый желудок» и два пути движения пищи. Операция эффективна при рефлюксе и выраженных метаболических нарушениях.
Плюсы: мощный эффект на диабет, рефлюкс и вес.
Ограничения: сложнее технически; важно регулярное наблюдение и витамины.
4.4. Комбинированные методики (например, SASI)
Сочетают в себе элементы резекции желудка и гастрошунтирования с формированием двойного транзита пищи. Это уменьшение желудка и частичный обход кишки, чтобы объединить контроль аппетита и метаболический эффект. Подбираются индивидуально.
Окончательное решение о методике принимает хирург вместе с пациентом после обсуждения целей, сопутствующих болезней и ожидаемых изменений образа жизни.
5. Питание после бариатрии: принципы и этапы
Соблюдать рекомендации по питанию не сложно после баратрии. Важно слушать и выполнять рекомендации своего хирурга. Питание — ключ к успеху. Новая система питания защищает желудок, обеспечивает организм белком и витаминами, предотвращает слабость и срывы.
Главные правила на весь срок
Маленькие порции (100—150 мл), тщательно пережёвывать, есть медленно (15–20 минут на приём).
Не запивать еду: пить воду за 40 минут до и через 40 минут после приема пищи. Белок должен присутствовать в каждом приёме пищи: курица, индейка, рыба, яйца, творог, бобовые; цель — 60–90 г белка в сутки (по рекомендации врача). Ежедневно овощи и кисломолочные продукты — клетчатка, кальций и поддержка микробиоты.
Сладкие напитки и алкоголь — исключить; фастфуд и выпечку — максимально ограничить.
Минимальный обьем воды должен быть — 1,5–2 л/сутки маленькими глотками, равномерно в течение дня.
Этапы питания по времени
Недели 1–2 (жидкая фаза): вода, бульоны, кисели, компоты без сахара, изотоники, протеиновые напитки, нежирный кефир. Цель — гидратация и щадящее питание.
Недели 3–4 (пюре): суп-пюре, творог, йогурт без сахара, протёртая рыба и курица, овощные пюре.
Месяц 2 (мягкая пища): омлет, отварное/тушёное мясо, запечённая рыба, мягкие овощи, каши на воде.
С 3 месяца (обычная пища): разнообразное меню с акцентом на белок и овощи, небольшие порции, контроль сахаров и жиров.
Примеры дневного меню
Вариант 1: завтрак — омлет + помидор; перекус — йогурт без сахара; обед — индейка 120 г + пюре из цветной капусты; полдник — творог 100–150 г; ужин — запечённая рыба + тушёные овощи; на ночь — кефир 150 мл.
Вариант 2: завтрак — греческий йогурт 150 г + ягоды; перекус — яйцо; обед — куриное филе 120 г + салат из огурца и зелени; полдник — сыр 30 г + огурец; ужин — рагу из овощей с фасолью.
Чего избегать и как распознать ошибки
Переедание и быстрый приём пищи — вызывает боль, тошноту, рвоту.
Запивание еды — нарушает переваривание, провоцирует растяжение желудка.
«Пустые калории»: соки, сладкий кофе, газировка — набор веса и слабость.
Недостаток белка и воды — замедляет восстановление, провоцирует головокружения и «тягу к сладкому».
6. Витаминная и нутритивная поддержка
После бариатрии изменяется всасывание питательных веществ. Даже при хорошем меню возможны дефициты. Ежедневные добавки — это не «по желанию», а часть лечения. Схему формирует врач по вашим анализам.
Что обычно назначают
Мультивитаминный комплекс ежедневно.
Витамин B12 — перорально или в инъекциях по схеме.
Витамин D и кальций — для костей и иммунитета.
Железо — для профилактики анемии, особенно у женщин.
По показаниям: фолиевая кислота, цинк, омега-3, магний.
Белковая поддержка
Целевая норма белка — обычно 60–90 г/сутки (зависит от массы тела и типа операции). При нехватке белка трудно восстанавливаться и удерживать вес. При необходимости временно используйте протеиновые смеси, согласовав с диетологом.
График анализов
Через 3 месяца после операции — базовая панель витаминов и минералов, белок/альбумин, ферритин, HbA1c при диабете.
Через 6 и 12 месяцев — повторный контроль и корректировка схемы.
Далее — 1 раз в год или чаще при жалобах (усталость, выпадение волос, судороги, частые простуды).
7. Движение и восстановление
Движение — ваш союзник. Оно улучшает настроение, сон, обмен веществ и помогает удерживать вес.
Недели 1–2: ежедневные прогулки по 10–20 минут, дыхательная гимнастика.
Недели 3–4: ходьба 30–40 минут, мягкая растяжка.
Месяц 2: плавание, велотренажёр 20–30 минут, 2–3 раза в неделю.
Месяц 3 и далее: лёгкие силовые с контролем техники (кор, спина, ноги).
Не тренируйтесь натощак, держите воду под рукой, ориентируйтесь на самочувствие. Регулярность важнее интенсивности.
8. Как удержать результат на годы
План питания на неделю и закупка продуктов заранее — меньше «случайных» перекусов.
Дневник питания и воды (3–5 строк в день) — даёт честную картину.
Ритуалы и рутина: фиксированное время сна, прогулки, подготовка контейнеров с едой.
Работа с эмоциями: отличать голод от скуки/стресса; при эмоциональном голоде — пауза, вода, короткая прогулка.
Встречи с врачом/диетологом каждые 3–6 месяцев в первый год, далее — ежегодно.
9. Психологическая адаптация и новые привычки
После заметного снижения веса меняется образ себя, привычки и отношения с близкими. Это нормально, что временами накрывают сомнения и тревоги. Важно иметь план поддержки и не оставаться наедине с трудностями.
Мини-перекусы безопасности: творог, йогурт без сахара, яйцо, небольшая горсть орехов — когда чувствуете «тягу к сладкому».
Техники осознанности: медленное дыхание 3–5 минут, короткая прогулка, стакан воды, запись мысли/эмоции.
Поддержка семьи: договор о хранении сладостей «вне глаз», совместные прогулки.
Психолог/группа поддержки — зрелый инструмент, а не слабость.
10. Частые ошибки пациентов и простые решения
Редкие приёмы пищи и «наедание вечером». Решение: 4–5 небольших приёмов по таймеру, белок в каждый.
«Пью мало воды — кружится голова». Решение: бутылка 500 мл рядом, напоминания каждый час, тёплая вода в холодное время.
Сладкий кофе/соки. Решение: чёрный кофе/американо, вода с лимоном, травяные чаи.
Отсутствие белка. Решение: планировать источник белка заранее (яйца, творог, рыба, птица, бобовые).
«Спорт через раз». Решение: 30 минут ходьбы ежедневно и 2–3 структурированные тренировки в неделю.
Нет анализов/витаминов. Решение: поставить напоминания и запланировать визиты заранее.
11. План наблюдения на год
Через 2 недели: осмотр хирурга по необходимости, оценка состояния, коррекция режима воды/питания по ситуации.
1 месяц: контроль веса и самочувствия, обучение мягкому расширению рациона.
3 месяца: анализы, коррекция витаминной схемы, обсуждение активности.
6 месяцев: оценка динамики веса, психологической адаптации, сна и стресса.
12 месяцев: подведение итогов, план на второй год: поддержание веса и качества жизни.
12. Частые вопросы
Можно ли кофе? — Через 6–8 недель, 1 чашка в день без сахара и сливок (если нет рефлюкса).
Когда можно беременеть? — Оптимально через 12–18 месяцев после операции и стабилизации веса.
Почему бывает головокружение? — Часто из-за обезвоживания или редких приёмов пищи; проверьте воду, белок и давление.
Что делать при «плато»? — Вести дневник питания, добавить 10–15 минут ходьбы ежедневно, исключить «скрытые калории».
Алкоголь? — Не рекомендован: быстрое опьянение, нагрузка на печень, риск возврата веса.
Заключение
Бариатрическая операция — это возможность вернуть здоровье и свободу движения. Но главный двигатель перемен — вы. Маленькие шаги, повторяемые ежедневно, дают большой результат. Прислушивайтесь к телу, следуйте простым правилам, и ваша новая жизнь станет устойчивой.
С заботой о вашем здоровье,
доктор Фарух
Бариатрический хирург, медицинский центр «Второе дыхание»
13. Метаболический синдром и сахарный диабет 2 типа
Метаболический синдром — это сочетание ожирения, повышенного давления, нарушений обмена глюкозы и липидов. Он является ключевым фактором риска диабета 2 типа, инсульта и инфаркта. При этом главную роль играет висцеральный жир, который активно выделяет воспалительные вещества, нарушая работу инсулина.
Бариатрическая хирургия доказала свою эффективность не только в снижении веса, но и в лечении диабета 2 типа. После операций уровень глюкозы нормализуется у 80–90% пациентов, а потребность в инсулине снижается или исчезает. Эффект связан не только с потерей массы тела, но и с гормональными изменениями: повышается уровень инкретинов, улучшается чувствительность клеток к инсулину, восстанавливается работа поджелудочной железы.
Таким образом, бариатрическая хирургия — это не просто борьба с весом, а метаболическая терапия, которая влияет на корень проблемы — нарушение обмена веществ.
14. Сравнение операций: LSG, OAGB и RYGB
Каждый вид операции имеет свои преимущества, показания и возможные риски. Ниже представлено упрощённое сравнение, которое помогает понять логику выбора метода:
Продольная резекция желудка (LSG) — ограничительная операция: уменьшает желудок, снижает аппетит, подходит большинству пациентов. Преимущества — простота техники, естественный путь пищи, быстрое восстановление. Недостатки — возможен рефлюкс, требует строгого питания.
Мини-гастрошунтирование (OAGB) — комбинированная операция: уменьшает желудок и ограничивает всасывание. Даёт мощный метаболический эффект, улучшает контроль диабета. Возможные минусы — риск дефицитов, необходимость строгого приёма витаминов.
Гастрошунтирование по Ру (RYGB) — «золотой стандарт» при диабете и рефлюксе. Преимущества — эффективный метаболический контроль и долговременное удержание веса. Недостатки — более сложная техника, необходимость пожизненного наблюдения и витаминной поддержки.
Выбор операции всегда индивидуален и принимается совместно с хирургом после оценки анализа крови, УЗИ, эндоскопии и психологического статуса.
15. Жизнь через 3–5 лет после операции
Бариатрическая операция меняет не только тело, но и жизнь. Через 3–5 лет большинство пациентов отмечают стабилизацию веса, улучшение сна, активности, самооценки и социальных контактов. Главное — удерживать результат. На этом этапе важно поддерживать баланс: питание, витамины, анализы и умеренные физические нагрузки.
Питание остаётся белково-ориентированным, с контролем сахаров и жиров.
Контроль анализов раз в год — ферритин, В12, D, кальций, белок, глюкоза, липидный профиль.
Движение — 150 минут умеренной активности в неделю (ходьба, плавание, фитнес).
Психологическое состояние — следить за эмоциональным выгоранием, стрессом и мотивацией.
Некоторые пациенты через 3–4 года могут набрать 5–10% массы — это не провал, а естественная стабилизация. Главное — вовремя скорректировать питание и активность, не возвращаясь к старым привычкам. Бариатрия — это не короткий марафон, а стиль жизни.
16. Заключение: новая философия жизни
Бариатрическая операция — это не ограничение, а освобождение: от боли, зависимости от еды, от хронической усталости и чувства вины. Это шанс заново выстроить отношения с телом и здоровьем. Пациенты часто говорят, что после операции они «начали жить по-настоящему»: появилось желание путешествовать, заниматься спортом, расти детей и радоваться простым вещам.
Чтобы результат оставался с вами на годы, нужно помнить три опоры: питание, витамины и наблюдение. Регулярность — ваш главный инструмент успеха. Каждый день, когда вы выбираете правильную пищу, воду и движение, вы подтверждаете своё решение быть здоровым.
Изжога: не просто неприятно, а опасно? Как усмирить пожар в груди
Автор: Миронова Елена Ивановна,
врач-гастроэнтеролог, терапевт,
врач ультразвуковой диагностики
и организации здравоохранения.
Основатель онлайн курса
«Гастрит. Жизнь без боли в животе»
Общий медицинский стаж более 11 лет.
Здравствуйте, уважаемые читатели!
Я — врач-гастроэнтеролог, и каждый день в своем кабинете я слышу одну и ту же фразу: «Доктор, у меня постоянная изжога».
Многие относятся к ней как к досадной помехе, чем-то вроде легкой простуды. Но сегодня я хочу донести до вас важную мысль: изжога — это не просто неприятное ощущение, это сигнал тревоги от вашего организма о том, что собственные защитные механизмы слизистой оболочки пищевода больше не способны противостоять слишком частым и агрессивным забросам.
Давайте вместе разберемся, что скрывается за этим «пожаром» в груди, чем он опасен и как вернуть себе комфорт и здоровье.
Что же такое изжога и откуда она берется?
Представьте себе вход в ваш желудок — это мышечное кольцо, называемое нижним пищеводным сфинктером (НПС).
В норме оно не совсем плотно сжимается, но этот факт не дает агрессивному желудочному соку подниматься вверх чаще, чем в норме.
Но когда этот механизм по какой-то причине ослабевает или несвоевременно расслабляется, содержимое желудка (смесь пищи и соляной кислоты) забрасывается в пищевод.
Надо сказать, что в норме забросы желудочного содержимого у здоровых людей так же есть. Но! Эти забросы — физиологичные! То есть:
— они развиваются, главным образом, после приема пищи
— не сопровождается дискомфортом за грудиной
— продолжительность рефлюксов и их частота в течение суток небольшая
— в ночное время частота рефлюксов небольшая и вы не просыпаетесь от забросов в ротовую полость
В общем рефлюксы есть, но мы их никогда и никак не ощущаем. И просто так, профилактически их лечить и избавляться от них не надо.
У слизистой пищевода есть целый ряд факторов, посредством которых она защищается от агрессивных забросов:
— антирефлюксный барьер, непосредственно сам кардиоэзофагеальный переход
— клиренс слизистой пищевода, то есть самоочищение за счет желез самой слизистой + сила тяжести и очищающие свойства слюны + за счет самой пищи и жидкости, которые проходят через пищевод в желудок.
Слизистая пищевода с ее железами самый главный фактор самоочищения от желудочного содержимого. Когда слизистая при постоянном и/или слишком частом контакте «устает», она истончается и ее способность к защите снижается.
Основные «поджигатели»
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Это уже не эпизодическая изжога, а хроническое заболевание, при котором забросы (рефлюксы) происходят регулярно. И днем, и ночью.
Если изжога мучает вас чаще 2 раз в неделю, с большой вероятностью мы говорим о ГЭРБ.
Погрешности в питании и образе жизни так же способствуют появлению изжоги.
При этом ГЭРБ может и не быть. Изменения в рационе и некоторые ограничения в питании могут вас избавить от неприятного симптома.
Одним из факторов, провоцирующих изжогу — переедание.
Полный желудок создает избыточное давление, «распирая» и приоткрывая НПС (нижний пищеводный сфинктер, кардиоэзофагеальный переход).
Острая, жирная, кислая пища, кофе, шоколад, мята, лук, газировка. Эти продукты могут напрямую раздражать пищевод или расслаблять наш «клапан».
Но! Не у всех и не всегда! Критично надо относится к данному списку продуктов.
Я рекомендую для начала, действительно, их всех исключить, но ненадолго. Двух недель достаточно. Завести пищевой дневник наблюдения, в котором вы будете отмечать реакцию на вновь введенный продукт. Таким образом, вы сразу определите, на какой продукт развивается изжога.
Из самых необычных продуктов, вызывающий изжогу у моего пациента был банан. Получилось забавно, с одной стороны. Он вел дневник длительное достаточно время.
Это позволило ему определить достаточно широкий спектр продуктов, которые вызывают не только изжогу, но и ряд других неприятных симптомов со стороны ЖКТ.
Естественно такой способ самый дешевый и доступный. Нужна только самоорганизация, дисциплина и желание разобраться. Однозначно избавляет вас от лишних назначений лекарственных препаратов, вы получаете гарантированно безопасный рацион и избавляетесь от диагноза ГЭРБ.
Курение и алкоголь. Серьезно ослабляют тонус сфинктера. Помимо этого, повреждают табачным дымом и этанолом защитный барьер слизистой пищевода.
Помимо рисков изжоги при наличии данных вредных привычек имеем место заполучить риски онкологии.
Привычка лежать после еды. В горизонтальном положении кислоте гораздо легче «перелиться» в пищевод. Не рекомендуется в течение 1,5 — 2 часов принимать горизонтальное положение после приема пищи. Даже после перекуса.
Чем опасен постоянный «пожар»?
Последствия нелеченой изжоги
Если на изжогу махать рукой годами, она может привести к серьезным осложнениям: эзофагит, пищевод Баррета, сужения пищевода.
Эзофагит — хроническое воспаление слизистой пищевода, которое может вызывать боль, эрозии и даже язвы.
Пищевод Барретта. Это уже предраковое состояние. Пищевод, пытаясь защититься от постоянных ожогов, меняет свою слизистую на ту, что больше похожа на желудочную. С точки зрения слизистой пищевода — это ее адаптация к изменившимся условиям, вынужденная эволюция.
Это значительно повышает риск развития рака пищевода.
Стриктуры (сужения) пищевода. Это своего рода рубцы от заживающих язв слизистой пищевода. Поэтому эрозии обязательно надо лечить и не доводить до язв. Язвы, заживая и образуя рубец могут сузить просвет пищевода, затрудняя глотание не только плотной пищи, но и впоследствии и жидкой.
Именно поэтому так важно не игнорировать изжогу!
Как быстро усмирить приступ изжоги?
Если изжога застала вас врасплох, можно воспользоваться безрецептурными средствами:
Антациды («Ренни», «Гастал», «Алмагель»). Они не лечат причину, но быстро нейтрализуют кислоту в пищеводе, снимая симптом. Действуют 1,5—2 часа.
Альгинаты («Гевискон»). Создают на поверхности желудочного содержимого густой гелевый слой, который физически не дает кислоте подниматься вверх. Это очень эффективный и безопасный способ первой помощи.
Важно! Не злоупотребляйте содой!
Она действительно гасит кислоту, но вызывает так называемый «кислотный рикошет» — через некоторое время желудок начинает производить кислоту с еще большей силой.
И помните — эти средства только симптоматическая помощь. В причинах появления изжоги обязательно надо разбираться. И первое. С чего вы можете начать — пищевой дневник.
Диета и изменение привычек
Основа долгосрочного перемирия
Лекарства снимают симптомы, но без изменения образа жизни борьба с изжогой будет бесконечной.
Перечислю основные правила, которые помогут вам на старте борьбы с изжогой:
— питайтесь дробно: 5—6 раз в день маленькими порциями. Не наедайтесь перед сном! Последний прием пищи — за 2,5—3 часа до сна.
— исключите «провокаторов»: понаблюдайте за собой и составьте свой черный список. Чаще всего в него входят жирное, жареное, цитрусы, томаты, лук, чеснок, шоколад, кофе, крепкий чай, газировка.
— жуйте тщательно, не торопитесь во время еды. Гастроэнтерологи и нутрициологи рекомендуют пережевывать пищу до 2 минут во рту и только потом глотать.
— не ложитесь после еды, но, если очень хочется отдохнуть, сделайте это в положении полусидя. Подложите подушки и вытяните ноги или посидите в кресле.
— приподнимите изголовье кровати. Поднимите не голову на высоких подушках (это сдавит желудок), а всю верхнюю часть туловища, подложив что-то под ножки кровати или используя ортопедическую подушку-клинушек. Клин можно сделать самостоятельно из досок и брусков.
— носите свободную одежду и откажитесь от тугих поясов и корсетов. Когда проблема будет решена то сможете себе позволить любой фасон.
— бросьте курить и ограничьте алкоголь.
— контролируйте вес. Лишние килограммы — это постоянное давление на желудок из-за повышенного внутрибрюшного давления.
Когда лекарства — необходимость?
Если изменения образа жизни и антациды не помогают, а изжога возвращается вновь и вновь, пора обращаться к врачу.
Скорее всего, вам потребуется медикаментозная терапия ГЭРБ.
Современный подход к лечению ГЭРБ включает:
— ингибиторы протонной помпы (ИПП). Это «Омепразол», «Пантопразол», «Эзомепразол» и др. «Золотой стандарт» лечения. Они не просто нейтрализуют кислоту, а уменьшают ее выработку в желудке, давая пищеводу возможность зажить.
Важно! Их назначает врач, и принимать их нужно курсом, а не от случая к случаю.
— Н2-блокаторы, «Фамотидин» и др. Также снижают продукцию кислоты, но действуют несколько иначе.
Не занимайтесь самолечением! Только врач на основании осмотра и, при необходимости, гастроскопии (ФГДС) сможет поставить точный диагноз, оценить степень повреждения пищевода и назначить адекватную терапию.
Когда изжога есть, а заболевания ЖКТ нет
Причина вашей изжоги может быть не в острой пище или переедании, а в… стрессе и нервах?
Да, такое бывает, и это состояние мы называем неврогенной (или нервной) изжогой.
Если вы прошли обследование, и значимых проблем с желудком (например, язвы или выраженного воспаления) не нашли, но изжога продолжает вас мучить, особенно в периоды волнений, — это про вас.
Что такое неврогенная изжога и откуда она берется?
Представьте, что наша нервная система — это «главный процессор» организма. Когда мы нервничаем, переживаем хронический стресс, «процессор» перегружается и начинает давать сбои.
Одним из таких сбоев и является неврогенная изжога.
Вот как это работает:
— «спутанные провода», которые приводят к нарушению моторики. В состоянии стресса мозг посылает неправильные сигналы желудку и пищеводу. Мышцы, которые в норме должны плотно смыкаться и не пускать желудочное содержимое с кислотой вверх через нижний пищеводный сфинктер, расслабляются. А сам желудок может, наоборот, слишком активно сокращается.
Результат — кислота легко попадает в пищевод, вызывая ту самую жгучую боль.
— повышенная чувствительность. Стресс действует как усилитель громкости для наших нервных окончаний. То количество кислоты, которое в спокойном состоянии вы бы даже не заметили, при стрессе ощущается как сильный пожар за грудиной.
Это называется гиперчувствительностью пищевода.
— «ком в горле» и спазмы. Многие в момент сильного волнения чувствуют «ком в горле». Это тоже мышечный спазм. Такой же спазм может происходить и в пищеводе, нарушая нормальное продвижение пищи и усугубляя ощущение изжоги.
При неврогенной изжоге проблема не столько в самой кислоте, сколько в «неправильной работе» и «излишней чувствительности» органов, которыми управляет расшатанная нервная система.
Как отличить нервную изжогу?
Симптомы-подсказки
Заподозрить неврогенную природу изжоги можно самостоятельно. Если вы отмечаете у себя:
— четкую связь с эмоциями, приступы возникают или резко усиливаются во время или после стресса, тревоги, важного разговора, переутомления.
— лекарства помогают слабо. Антациды (средства, быстро гасящие кислоту) могут снимать симптом ненадолго или не полностью.
— присутствуют другие «нервные» симптомы:
— ощущение кома в горле, трудности при глотании
— тошнота без видимой причины
— вздутие живота, урчание
— учащенное сердцебиение, чувство нехватки воздуха
— головная боль, бессонница
— обследование не показывает серьезных проблем. ФГДС и другие анализы не выявляют выраженных изменений, которые могли бы объяснить такую сильную изжогу.
Что делать?
Способы самостоятельной борьбы с неврогенной изжогой
Главный принцип лечения неврогенной изжоги — работать не только с желудком, но и с нервной системой.
Первая помощь при приступе (кроме лекарств):
— не ложитесь, в вертикальном положении кислоте сложнее подняться в пищевод.
— выпейте немного теплой воды. Это поможет смыть кислоту со стенок пищевода.
— сделайте дыхательное упражнение: медленно вдохните на 4 счета, задержите дыхание на 4—7 счетов, и очень медленно выдохните на 8 счетов. Повторите 5—10 раз. Это помогает «успокоить» блуждающий нерв, который регулирует работу пищеварения, и снять спазм.
Изменение образа жизни (это основа!):
— управление стрессом
— дозированная физическая активность, пешие прогулки на свежем воздухе, плавание, йога, пилатес. Это лучший «выпускной клапан» для стресса.
— режим дня и сон, старайтесь спать 7—8 часов в сутки. Недостаток сна — мощный провокатор стресса.
— хобби и цифровой детокс. Найдите время для занятий, которые приносят вам удовольствие, и старайтесь меньше времени проводить в соцсетях и новостных лентах.
— Коррекция питания (но с умом):
— Ешьте небольшими порциями 4—5 раз в день. Переполненный желудок — лишний провокатор.
— Исключите классические «провокаторы»: кофе, крепкий чай, острое, копченое, жирное, шоколад, газировки. Но! Следите за собой. Если после съеденного яблока вам хуже, а чашка кофе наоборот не вызывает проблем — прислушивайтесь к своему организму.
— Не ешьте за 2—3 часа до сна.
Когда без врача не обойтись?
Самостоятельно справиться можно не всегда. Обязательно обратитесь к гастроэнтерологу и/или психотерапевту/неврологу, если:
— изжога не проходит, несмотря на все ваши усилия
— вы теряете вес
— вам трудно глотать
— появляются «тревожные» симптомы: рвота с кровью, темный стул, сильная боль в груди.
Врач-гастроэнтеролог может назначить препараты, снижающие кислотность (ИПП, Н2-гистаминоблокаторы) курсом, а также препараты, улучшающие моторику.
Психотерапевт поможет проработать глубинные причины тревоги и стресса, может рекомендовать мягкие успокоительные средства или антидепрессанты, которые доказано эффективны при лечении таких состояний.
Заключение
Изжога — это не безобидная мелочь.
Это сторож, который кричит вам, что с пищеварительной системой не все в порядке. Услышьте его!
А неврогенная изжога — это не «вы себе это придумали», а реальное физическое проявление стресса.
Лечить ее нужно комплексно: через гармонизацию психического состояния и коррекцию образа жизни.
Начните с изменения привычек, а если этого недостаточно — смело приходите на прием.
Ваше здоровье — в ваших руках, и моя задача как врача — помочь вам его сохранить.
Будьте здоровы!
Ваш врач-гастроэнтеролог, Миронова Елена Ивановна.

«Улыбаться не стесняясь!»
Введение в концепцию идеальной улыбки
Автор: Соломатов Николай Олегович, врач стоматолог-ортопед.
Что такое идеальная улыбка и для кого она предназначена?
Идеальная улыбка сегодня считается символом привлекательности, уверенности и аккуратности. Современные стандарты красоты по всему миру подчеркивают важность симметрии, белизны и гармонии формы зубов. Однако, понятие красоты весьма субъективно и варьируется в зависимости от культурных и индивидуальных предпочтений. В то же время, здоровье зубов занимает не маловажное место: крепкие, ровные и ухоженные зубы не только украшают улыбку, но и свидетельствуют о хорошем состоянии организма и гигиене. Люди, стремящиеся к идеальной улыбке, — это часто те, кто работает в публичной сфере, ведет активную социальную жизнь или просто хочет повысить уверенность в себе. Их мотивируют желания выглядеть лучше на фотографиях, произвести впечатление на окружающих или избавиться от комплексов, связанных с дефектами зубов. К такой категории относятся и те, кто испытывает дискомфорт из-за неровных, пожелтевших, поврежденных кариесом зубов, а также те, у кого есть промежутки между зубами или дефекты эмали, мешающие почувствовать себя уверенно. В конечном счете, идеальная улыбка — это не только стандарт внешней привлекательности, но и символ внутреннего состояния человека, его заботы о себе и желании выглядеть достойно.
Со временем стандарты красоты улыбки претерпевали значительные изменения, отражая культурные и эстетические тенденции эпох. В 20-м веке доминировали стандарты ярких, идеально белых зубов, что вызвало популярность отбеливающих процедур и виниров. Однако сегодня наблюдается смещение акцента: естественная красота и индивидуальные особенности приобретают всё больше ценности. Люди всё чаще ищут способы подчеркнуть свою уникальность, стремясь к гармонии между естественной формой и внешней привлекательностью. Это также отражает растущий интерес к минимально инвазивным методам коррекции, таким как установка виниров, которые позволяют сохранить природный вид зубов и при этом добиться желаемого результата. Таким образом, современные стандарты красоты делают акцент на гармонии, здоровье и естественной привлекательности.
Можно ли добиться идеальной улыбки?
Современные методы коррекции внешнего вида зубов позволяют значительно приближать улыбку к идеалу, однако важно осознавать реальные возможности и ограничения таких процедур. Виниры, коронки, отбеливание и другие технологические достижения делают возможным устранение большинства эстетических недостатков: ярко выраженного дисколорита, сколов эмали, неправильных форм и размеров зубов. Тем не менее, добиться абсолютной идеальности в каждом случае не всегда реально, так как состояние исходных тканей зубов, индивидуальные особенности структуры и здоровья полости рта накладывают свои ограничения. Поэтому выбор методов коррекции требует профессиональной оценки и учета индивидуальных особенностей пациента. Важно понять, что современная эстетическая стоматология — это сочетание научных достижений и индивидуального подхода, который позволяет добиться максимально гармоничного и естественного результата, соответствующего желаниям и возможностям каждого человека.
Консультация со специалистом играет ключевую роль в этом процессе: специалист проводит детальный осмотр, визуальную и инструментальную диагностику, обсуждает с пациентом его ожидания и предпочтения. Только после всесторонней оценки состояния зубов и разговоров о реальных возможностях, стоматолог может подобрать оптимальный метод и спланировать дальнейшие шаги по улучшению улыбки. Такой подход обеспечивает достижение наиболее естественного и долговечного результата, соответствующего индивидуальным особенностям и ожиданиям пациента.
Подготовка и основные этапы достижения идеальной улыбки
Через что нужно пройти, чтобы обрести идеальную улыбку?
Для достижения идеально ровной и привлекательной улыбки необходимо пройти комплекс подготовительных процедур, тщательно спланированных и выполненных квалифицированными специалистами. Первый этап включает подробную диагностику состояния зубов и десен, что помогает определить наиболее подходящие методы коррекции. Обычно перед препарированием зубов проводят их профессиональную чистку, чтобы обеспечить надежное прилегание пластинок и долгосрочный эффект. Иногда требуется подготовка поверхности зубов и окружающих тканей, если есть их повреждения или заболевания, требующие лечения, такие как кариес или воспаление десен. Также важно учитывать, что подготовительный этап включает обсуждение желаемых результатов с врачом, таких как выбор оттенка виниров, выбор конечной формы виниров. Такой комплексный подход позволяет обеспечить не только эстетический эффект, но и сохранность здоровья полости рта, поскольку каждая процедура выполняется с учетом индивидуальных особенностей и потребностей пациента. В целом, подготовительный этап — это залог успеха всей процедуры и долговечности результата.
Современные технологии диагностики значительно повышают точность и эффективность подготовки к установке виниров. Использование цифровых стоматологических снимков и 3D-моделирования позволяет спланировать каждую процедуру, предсказать конечный результат и исключить возможные ошибки. В отношении материалов, сегодня широко используются ультратонкие керамические виниры, обладающие высокой прочностью и прекрасной прозрачностью, создающие эффект настоящих зубов. Новейшие композитные материалы позволяют проводить коррекцию за один визит, при этом достигая достойных эстетических результатов. При выборе клиники важно обращать внимание на опыт и квалификацию специалистов, наличие современных технологий и положительные отзывы пациентов. Хорошо зарекомендовавшие себя стоматологические центры обычно предоставляют комплексные услуги, включая предварительную диагностику, консультацию, подготовку и последующий уход. Не стоит экономить на качестве, ведь методика установки виниров требует профессионализма и точности для достижения наилучшего визуального и функционального результата, а также сохранения здоровья зубов в долгосрочной перспективе.
Стоимость, время и дискомфорт
Процедуры по установке зубных виниров требуют определенных затрат времени и финансовых ресурсов. В среднем, цена за один винир начинается от 30 000 рублей, в зависимости от клиники, материала и сложности работы. Полный цикл установки, включающий подготовку нескольких зубов, обычно занимает от двух до трех посещений стоматолога и может растягиваться на несколько недель. Время на каждую процедуру зависит от индивидуальных особенностей работы. Что касается дискомфорта, современные методы обеспечивают минимальное ощущение боли. Использование анестезии снижает уровень возможных неприятных ощущений до минимальных. Обычно ощущается лёгкое давление и вибрации. Некоторые пациенты отмечают временное ощущение чувствительности зубов после процедуры, что быстро проходит в течение нескольких дней. В целом, дискомфорт и временные неудобства находятся в пределах допустимых при необходимости достижения эстетического совершенства улыбки. Не следует забывать, что инвестиции в здоровье и внешний вид — это вклад в свою уверенность и положительное восприятие себя, а современные стоматологические технологии позволяют сделать этот процесс максимально комфортным и результативным.
Для уменьшения дискомфорта во время установки виниров современные стоматологические клиники используют ряд методов. Одним из самых популярных является применение анестезии, о которой уже говорилось выше. Также широко применяется помощь специалистов по управлению болью, использующих методы расслабления и дыхательные техники, что помогает снизить уровень тревожности. В некоторых случаях используют седацию — легкое седативное состояние, которое позволяет пациенту чувствовать себя спокойно и комфортно в процессе процедуры. Перед визитом важно психологически подготовиться, понять, что современная стоматология направлена на минимизацию дискомфорта, а профессиональные стоматологи работают для вашего комфорта. Можно также подготовиться самостоятельно, изучая информацию о процедуре, что снижает уровень тревоги, и приходить на прием с хорошим настроением и позитивным восприятием результата. Обсуждение всех деталей заранее с врачом помогает создать доверительную атмосферу и снизить страхи, связанные с возможными неприятными ощущениями.
Страхи и опасения пациентов
Страхи перед визитом к стоматологу
Страхи, связанные с визитом к стоматологу, являются одними из наиболее распространенных препятствий на пути к преображению улыбки. Многие пациенты опасаются боли, возникающей во время процедур, а также использования игл для анестезии, что особенно тревожит тех, кто склонен к фобиям или имеет низкий болевой порог. Помимо этого, существует страх возможных осложнений, таких как инфекции или нежелательные реакции организма, а также опасение, что лечение может не дать ожидаемых результатов или повредить структуру зубов. Эти опасения зачастую вызывают у пациентов стресс и нежелание проходить необходимое лечение, что в свою очередь задерживает получение долгожданной идеальной улыбки. Однако важно помнить, что современные стоматологические технологии значительно снизили уровень дискомфорта и риск осложнений. Методы анестезии стали более щадящими и эффективными, а опытные специалисты используют современные материалы и инструменты, чтобы сделать процедуру максимально безопасной и безболезненной. Также существует комплекс мер по снижению тревожности, таких как седативные средства или психологическая подготовка, что помогает пациентам преодолеть страхи даже перед сложными процедурами.
Современная стоматология предлагает множество методов, которые позволяют существенно снизить уровень тревожности у пациентов перед процедурами по установке виниров. Одним из популярных и эффективно используемых методов является седативная терапия — медикаментозное средство, которое помогает расслабиться и уменьшить стресс. Такие средства могут применяться в виде ингаляций или внутривенных инъекций, в зависимости от степени тревожности и сложности процедуры. В некоторых клиниках применяют специальные методы визуализации и психологической подготовки, чтобы снизить страхи и дать пациентам понимание и контроль над процессом. Всё это способствует тому, что даже самые нервные пациенты ощущают минимальный дискомфорт, что делает процесс установки виниров безопасным, комфортным и менее стрессовым.
Что такое виниры и как они помогают в создании идеальной улыбки
Описание виниров
Виниры — это очень тонкие, из керамики или композитных материалов, пластинки, которые закрепляются на передней поверхности зубов. Эти миниатюрные пластинки создаются с учетом индивидуальных особенностей каждого человека, что позволяет идеально соответствовать форме, цвету и размеру зубов. Благодаря своему тонкому профилю, виниры выглядят максимально естественно и практически не ощущаются при ношении. Они служат не только эстетическим средством, придающим улыбке безупречное совершенство, но и защитой для зубной эмали, особенно если она повреждена или изношена. Основное преимущество виниров — это возможность скорректировать несовершенства, скрыть трещины, пятна или деформации, буквально преобразуя внешность улыбки и возвращая уверенность в себе.
Виниры изготовленные из керамических материалов, отличаются высокой прочностью и эстетической привлекательностью в сравнении с композитными винирами. Современные керамические пластинки не только имитируют естественный блеск и цвет зубной эмали, но и обладают высокой стойкостью к износу и не окрашиваются. Благодаря использованию передовых технологий, такие виниры могут служить десятилетиями при правильной гигиене и уходе, сохраняя свою изначальную красоту и функциональность. В зависимости от выбранного материала и условий эксплуатации, срок службы виниров может варьироваться, однако при своевременном обслуживании они остаются надежным и долговечным средством для достижения безупречной улыбки.
Кому рекомендуется установка виниров?
Установка виниров рекомендуется людям, которые стремятся улучшить эстетику своей улыбки и скрыть различные косметические недостатки зубов. Это особенно актуально для тех, кто страдает от изменений цвета, вызванных пятнами, возрастными изменениями или неправильным восстановлением. Виниры отлично подходят для исправления формы зубов, устранения щелей, а также для восстановления зубов, поврежденных трещинами или сломанными краями. Такой метод подходит как для молодых пациентов, так и для взрослых, которые хотят выглядеть презентабельно и уверенно в любой ситуации.
Несмотря на множество преимуществ, установка виниров имеет свои ограничения. Эта процедура не рекомендуется людям с серьезными проблемами пародонта, также виниры не подходят пациентам с плохой гигиеной полости рта, которая может способствовать развитию кариеса на границе зуба с виниром. В случаях сильного стирания зубной эмали с обнажением дентина, выраженных сколов или больших пломб установка виниров может быть неэффективной, поскольку для их крепления зачастую требуется достаточно здоровая и прочная эмаль. Перед проведением процедуры необходимо провести комплексное обследование, чтобы определить целесообразность и безопасность установки виниров именно в вашем случае.
Примеры и результаты
Истории успеха и преобразования улыбки
Истории успеха показывают, насколько значительные изменения могут произойти после установки зубных виниров. Многие клиенты отмечают не только визуальное преобразование улыбки, но и значительный рост собственной уверенности. Например, одна из пациенток, с жалобами на слишком жёлтый цвет зубов и их стираемость, спустя несколько визитов к стоматологу получила улыбку, которую считала недосягаемой. Такое изменение положительно повлияло на её профессиональную жизнь и личные отношения. Другой случай — человек с неправильной формой зубов, и заметными промежутками между зубами, которые мешали ему чувствовать себя комфортно. После установки виниров его улыбка стала естественной и привлекательной, что способствовало повышению самооценки и открытию новых возможностей. Эти истории ясно демонстрируют, что виниры могут кардинально изменить не только внешний вид, но и внутренний настрой человека, сделать его более счастливым и уверенным в себе.
Есть также истории молодых людей, чья улыбка «страдала» в следствии травм и наследственных дефектов. После установки виниров они обрели гармоничную, природную улыбку, что помогло им увереннее выступать на публике и строить знакомства. Эти примеры показывают, что виниры могут кардинально изменить не только внешний вид, но и внутренний настрой человека, сделать его более счастливым и уверенным в себе.
Нужно ли полностью менять улыбку?
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.